吴谊青 王少艳 毕 会 龙 刚
移植后糖尿病(posttransplant diabetes mellitus,PTDM)指移植前无糖尿病病史的患者接受器官移植术后空腹血糖≥7.0 mmol/L,或口服75 g葡萄糖2 h后血糖水平≥11.1 mmol/L,是肾移植后的常见及严重的并发症,与移植物的失功能和受者的存活关系密切。目前认为免疫抑制剂、肥胖和丙型肝炎是导致PTDM发生的主要原因[1]。同普通糖尿病一样,PTDM的发病机制也包括胰岛素抵抗和胰岛素分泌减少,但关于两者在PTDM发病中的主要地位仍存在争议[2]。国际治疗指南提示PTDM的治疗包括:调整免疫抑制剂及口服降糖药治疗[3]。目前国内外对口服降糖药治疗PTDM的研究较少,本研究选用新型速效胰岛素促泌剂瑞格列奈及胰岛素增敏剂罗格列酮治疗PTDM患者,探讨瑞格列奈及罗格列酮对PTDM患者的疗效。
1 对象与方法
1.1 研究对象 筛查本中心2004年10月—2007年9月PTDM患者共31例(男18例,女13例),随机分为瑞格列奈组和罗格列酮组,均已接受2种或2种以上免疫抑制剂治疗(泼尼松、环孢素A及麦考酚酸吗乙酯)。PTDM的诊断按照2003年国际统一指南诊断标准:有糖尿病症状,随机血糖≥11.1 mmol/L、空腹血糖≥7.0 mmol/L或口服葡萄糖耐量试验2 h血糖≥11.1 mmol/L。上述标准均需在另外1天的重复检查中确认后才能确诊为PTDM。2组性别、年龄、强的松用量及环孢素A浓度基线资料相比差异无统计学意义(P>0.05),见表 1。
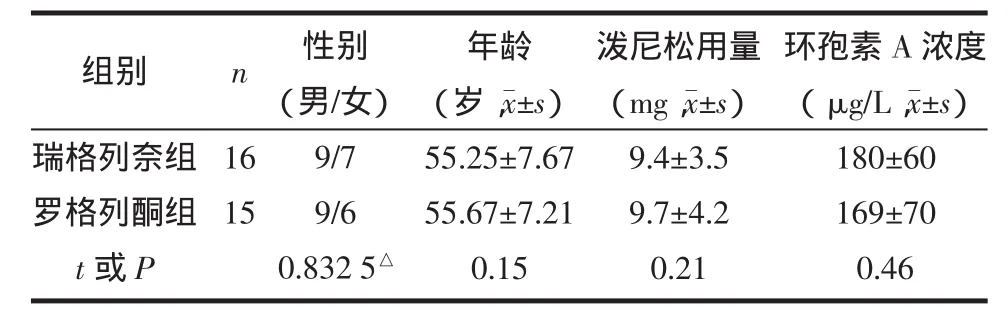
表1 2组基线资料比较
1.2 研究方法
1.2.1 指标测定 于治疗开始及治疗6个月时分别测定空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血红蛋白(HbA1c)、天冬氨酸转氨酶(AST)、丙氨酸转氨酶(ALT)、尿酸(UA)、尿素氮(BUN)和肌酐(Cr)等。
1.2.2 药物治疗 瑞格列奈(诺和龙,诺和诺德公司生产)组初始剂量为1 mg,三餐前服用,在随访期间可增加到2 mg。罗格列酮(文迪雅,葛兰素公司生产)组初始剂量为4 mg,早餐前服用,在随访期间可增加到8 mg。每2周随访1次,共24周。每次随访中观察并记录患者的不良反应。
1.2.3 疗效判定 FBG<7.0 mmol/L,2 hPG<10 mmol/L,HbA1c<7%为血糖控制达标;血糖<2.8 mmol/L或出现低血糖反应视为低血糖;血糖持续高于正常水平需要加用胰岛素或其他口服降糖药物治疗者为无效。
1.3 统计学处理 采用SPSS 11.5统计软件包进行处理,计量资料以均数±标准差(±s)表示,2组间比较采用t检验。计数资料比较采用确切概率法。P<0.05为差异有统计学意义。
表2 2组血糖及糖化血红蛋白比较 (s)

表2 2组血糖及糖化血红蛋白比较 (s)
t1:治疗前 2 组间各指标基线比较;t2:2 组治疗前后指标差值比较;t3:2 组治疗前后各指标比较;觹觹P < 0.01
?
表3 2组肝肾功能比较(±s)

表3 2组肝肾功能比较(±s)
t1:治疗前2组间各指标基线比较;t2:2组治疗前后指标差值比较;t3:2组治疗前后各指标比较;均P>0.05
组别 n瑞格列奈组罗格列酮组t1 t2 16 14治疗前5.87±1.62 6.00±1.68 0.971-BUN(mmol/L)治疗后5.66±1.92 5.91±1.49-0.183 t3 t3 t3 0.363 0.256治疗前71.46±19.47 75.44±21.73 0.529-Cr(μmol/L)治疗后65.78±9.90 71.81±20.47-0.400 1.199 1.927治疗前19.69±10.44 18.80±11.23 0.224-ALT(U/L)治疗后18.42±10.98 19.39±10.80-0.664 0.570 0.376治疗前16.38±9.45 17.21±9.12 0.247-AST(U/L)治疗后17.11±9.49 17.71±10.40-0.097 t3 0.425 0.284
2 结果
2.1 2组疗效及不良反应情况 瑞格列奈组在随访期间用药量增加到2 mg患者5例,其后1例因出现低血糖反应减量为1 mg,无效者(2例)改为瑞格列奈联合罗格列酮治疗,或改为胰岛素治疗,均取得满意疗效;罗格列酮组在随访期间用药量增加到8 mg患者3例,在治疗第2周时因水肿终止治疗1例(分析时予以排除),4例治疗无效,改用胰岛素治疗。瑞格列奈组和罗格列酮组的血糖控制有效率分别为 87.5%(14/16)及 71.4%(10/14),差异无统计学意义(P=0.378)。
2.2 2组治疗前后 FBG、HbA1c和体质量指数(BMI)比较 2组治疗前各指标差别无统计学意义(P>0.05),2组治疗后各指标均较治疗前降低,差别有统计学意义(P<0.01),但2组间各指标差值差别无统计学意义(P>0.05),见表2。
2.3 2组治疗前后肝、肾功能比较 2组患者治疗前、治疗前后血BUN、Cr、ALT、AST水平差值差别均无统计学意义(P>0.05),见表3。
3 讨论
移植后糖尿病增加患者移植术后感染及移植物失功能的可能性,且糖尿病的慢性并发症对患者的生活质量及生存率都存在影响。移植后糖尿病诊断并不困难,但其治疗不仅要强调有效性,更应兼顾安全性。
近年发表的相关指南提示口服降糖药物是治疗PTDM的一线用药[3],目前供移植后PTDM患者选用的安全药物尚不明确。有研究显示增敏剂罗格列酮能安全地用于实体器官移植后的患者,并且能够有效地改善由于胰岛素抵抗导致的血糖升高[4]。新型胰岛素促泌剂瑞格列奈能够应用于慢性肾功能不全患者,瑞格列奈主要用于降低餐后血糖[5]。本研究结果表明这2种药物治疗后移植后糖尿病患者血糖显着降低,原因为随餐后血糖降低,机体总体代谢状态改善,空腹血糖得以控制。2种药物治疗后,患者的HbA1c水平均有一定程度的下降。BMI是糖尿病治疗的一个观察指标,BMI的降低可以改善胰岛素抵抗,有利于控制血糖的达标。本研究发现2种药物治疗后患者的平均BMI均有轻度下降,但本研究样本量小,有待于今后进一步积累资料。
本研究发现,应用瑞格列奈及罗格列酮后仍有部分患者的疗效不尽如人意,在增加药物用量或改用胰岛素后血糖控制达标。胰岛素分泌缺陷和胰岛素抵抗在PTDM的发生中均起到重要作用,瑞格列奈和罗格列酮的联合治疗可能是非常重要的,胰岛素分泌严重缺陷者(有糖尿病家族史),则需要胰岛素治疗。本研究未发现2种药物对移植肾脏产生不良影响,以及与免疫抑制剂之间出现交互影响,2组不良反应轻微,疗效相似,安全性好,此结论仍有待于进行大样本观察证实。
[1]Sezer S,Bilgic A,Uyar M.Risk factors for development of posttransplant diabetes mellitus in renal transplant recipients[J].Transplant Proc,2006,38(2):529-532.
[2] Kyu YH,Myoung SK,Yu SK,et al.Risk factors associated with the onset and progression of posttransplantation diabetes in renal allograft recipients[J].Diabetes Care,2007,30(3):609-615.
[3] Davidson J,Wilkinson A,Dantal J,et al.New-onset diabetes affter transplantation:2003 international consensus guidelines[J].Tansplantation,2003,75(10 Suppl):SS3-24.
[4] Pietruck F,Kribben A,Ngo Van T,et al.Rosiglitazone is a safe and effective treatment option of new-onset diabetes mellitus after renal transplantation[J].Transpl Int,2005,18(3):483-486.
[5] Johansen OE,Birkeland KI.Defining the role of repaglinide in the management of type 2 diabetes mellitus:a review[J].Am J Cardiovasc Drugs,2007,7(5):319-335.



