李淼 ,王长利
目前对于肺癌的手术仍然以肺叶切除术联合淋巴结清扫为主,术中快速病理提示为原发性肺癌后,需进行淋巴结清扫术[1-2]。随着CT影像学的发展及人群健康意识的不断加强,越来越多的早期肺癌患者,甚至相当一部分是癌前病变的患者被检出。由于这些患者很少出现淋巴结转移,我国原发性肺癌诊疗规范指南推荐术式以淋巴结采样为主[3]。而采样时究竟该采样哪几组淋巴结,哪些需要术中送检病理,还未有明确的建议。这就可能导致一部分术前并没有考虑存在淋巴结转移的患者术后出现淋巴结转移,而相对的过度清扫淋巴结会导致术后并发症的增加,延长患者住院时间[4]。
淋巴结转移对于肺癌来说是疾病晚期的重要参考指标,而关于肺癌的淋巴结转移规律需要分开讨论,目前肺腺癌淋巴结转移的危险因素已有一些公认的研究成果,如术前癌胚抗原(CEA)升高[5-6],术前PET-CT检查提示肿瘤标准摄取值(SUV)升高[7-9],以及腺癌的不同病理学形态,如微乳头成分或实性成分[10]。根据这些危险因素指导下一步治疗和术中淋巴结清扫等,使患者的治疗更加个体化、更精准。但目前对于肺鳞癌的淋巴结转移规律还鲜有研究报道。本文通过回顾性分析中央型和周围型肺鳞癌患者淋巴结转移相关的临床危险因素,旨在指导肺鳞癌患者术后治疗以及术中淋巴结处理方式。
1 资料与方法
1.1 一般资料 回顾性分析2014年1月—2015年12月于天津医科大学肿瘤医院行肺癌根治术且术后病理证实为肺鳞癌的患者资料,共870例参与筛选,最终纳入142例。排除标准:最终病理为ⅢB期或Ⅳ期患者,病理为非鳞癌的患者,病理为小细胞复合鳞癌患者,病理为双肺原发肿瘤患者,行肺楔形切除术患者,开胸探查患者,未行淋巴结清扫的患者,淋巴结采样的患者,单发转移同期手术的患者,非首次手术的患者,术中探查存在其他部位转移的患者。由于肺鳞癌与吸烟密切相关,而与吸烟相关的肺鳞癌绝大多为中央型肺癌,少有周围型肺癌,因此本研究特根据鳞癌发生部位,分别对中央型和周围型肺鳞癌患者的临床资料进行分析。
1.1.1 术前检查 绝大多数患者在天津医科大学肿瘤医院行CT检查,术前淋巴结评估分为N0、N1、N2,均根据2015年版NCCN非小细胞肺癌指南,当临床评估怀疑第2~9组淋巴结转移时,记为cN2,仅怀疑第10~14组淋巴结转移,记为cN1,术前考虑不存在淋巴结转移,记为cN0。术前均行心电图、肺功能、心脏超声、血常规、尿常规、肝肾功能、电解质、血糖、凝血功能、血型鉴定以及乙型肝炎病毒、梅毒、艾滋病等常规检查。由于PET-CT价格昂贵,少部分患者行PET-CT检查,多数患者行头腹CT和骨扫描ECT检查。
1.1.2 手术方式 入组患者绝大多数行肺叶切除术,少部分患者行全肺切除术、袖式切除术和双叶切除术。淋巴结的处理方式均为淋巴结清扫术,左肺手术需至少清扫第5、7、9、10、11组淋巴结,右肺手术需至少清扫第2、4、7、9、10、11组淋巴结,病理科医师另自行清扫肿瘤组织中的12、13、14组淋巴结。淋巴结清扫时以完整清除为主,对于微创手术不能完整切除淋巴结者,如钙化严重或融合的淋巴结团,手术均改为开放性手术,以达到完整清除淋巴结的目的。
1.1.3 术后病理 肺部肿物组织及淋巴结病理切片使用HE染色以及免疫组化染色确定其性质及来源,并且所有病理结果均由1名病理科主任医师及1名副主任医师在随机配组下完成。肺鳞癌分型以HE染色特点为角化型鳞癌和非角化型鳞癌两类,记录肿瘤最大径、肿瘤旁脉管内癌栓形成情况、脏层和壁层胸膜侵犯情况以及支气管残端情况。淋巴结转移的病理评估以N0、N1、N2为标记,均根据2015年版NCCN非小细胞肺癌指南,只要存在第2~9组淋巴结转移记为pN2,仅有第10~14组淋巴结转移记为pN1,无淋巴结转移记为pN0。
1.2 研究因素 统计患者一般临床资料,包括性别、年龄、吸烟史、吸烟指数(吸烟指数=吸烟年数×每日吸烟支数)、术前细胞角蛋白19片段(CYFRA21-1)表达水平和术前淋巴结转移评估结果。病理学资料包括肿瘤为中央型/周围型、肿瘤直径、肿瘤类型(角化型与非角化型)、有无胸膜侵犯、肿瘤周围脉管内有无癌栓和术后淋巴结转移情况,记录淋巴结转移组数、转移个数以及转移形式。关于转移形式的说明:N1转移而N2没有转移记为pN1n2;N1没有转移而N2转移记为pn1N2;N1、N2同时转移记为pN1N2。
1.3 统计学方法 所有数据均使用SPSS 19.0软件进行统计学处理,符合正态分布的计量资料以±s表示,2组间均数比较采用独立样本t检验。计数资料以例表示,组间比较采用χ2检验或确切概率法。筛选单因素分析后有统计学意义的变量,采用Logistic回归分析不同类型肺鳞癌淋巴结转移的独立危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般情况 142例患者中,中央型肺鳞癌83例,周围型肺鳞癌59例,淋巴结转移患者共47例,共检出147枚转移淋巴结,2种类型肺鳞癌患者的一般情况见表1。

Tab.1 General condition of the 142 patients with lung squamous cell carcinoma表1 142例患者一般情况
2.2 单因素分析
2.2.1 中央型肺鳞癌淋巴结转移的单因素分析 结果显示,性别、吸烟指数、术前淋巴结评估结果、肿瘤直径和鳞癌类型均与中央型肺鳞癌患者淋巴结转移有关(P<0.05)。其中男性、吸烟量较大的患者出现淋巴结转移的比例较高,此外肿瘤直径越大、非角化型鳞癌患者高更易出现淋巴结转移。见表2。
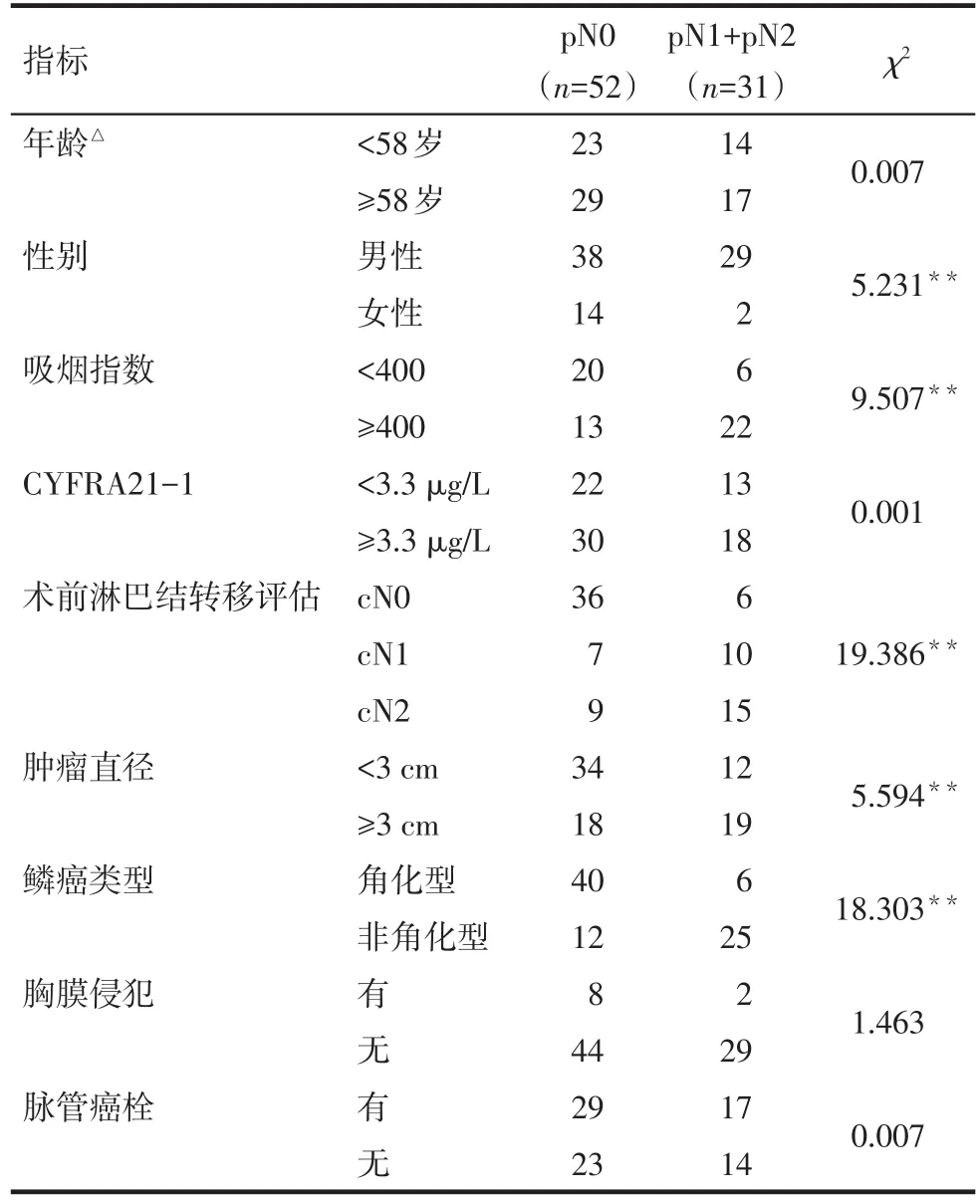
Tab.2 Signal-factor analysis of the lymph node metastasis of central lung squamous cell cancer表2 中央型肺鳞癌淋巴结转移单因素分析(例)
2.2.2 周围型肺鳞癌淋巴结转移的单因素分析 结果显示,鳞癌类型和胸膜侵犯与周围型肺鳞癌的淋巴结转移情况有关(P<0.05),见表3。周围型鳞癌较中央型鳞癌不同,与胸膜关系密切,其生物学行为可能与胸膜侵犯有关,出现胸膜侵犯的患者更易出现淋巴结转移。同中央型肺癌患者一样,周围型肺鳞癌非角化型结构更易出现淋巴结转移。
2.3 多因素分析 以中央型/周围型肺鳞癌是否存在淋巴结转移为因变量(否=0,是=1),以性别(男性=1,女性=0)、吸烟指数(<400=0,≥400=1)、肿瘤直径(<3 cm=0,≥3 cm=1),鳞癌类型(角化型=0,非角化型=1),胸膜侵犯(否=0,是=1)进行多因素分析,结果显示高吸烟指数、肿瘤直径较大、非角化型鳞癌均是中央型肺鳞癌淋巴结转移的独立危险因素,见表4。同样,非角化型鳞癌也是周围型肺鳞癌淋巴结转移的独立危险因素,见表5。

Tab.3 Signal-factor analysis of the lymph node metastasis of peripheral lung squamous cell cancer表3 周围型肺鳞癌淋巴结转移单因素分析(例)
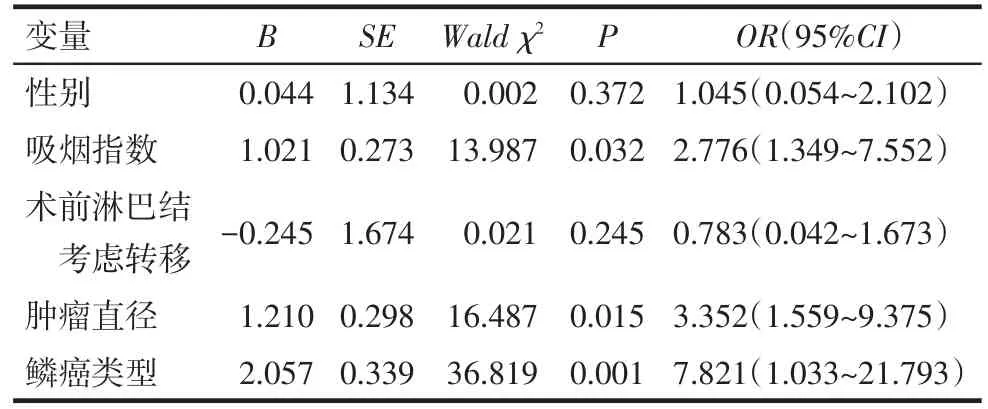
Tab.4 Multiple-factor Logistic analysis of the lymph node metastasis of central lung squamous cell cancer表4 中央型肺鳞癌淋巴结转移情况的多因素Logistic回归分析
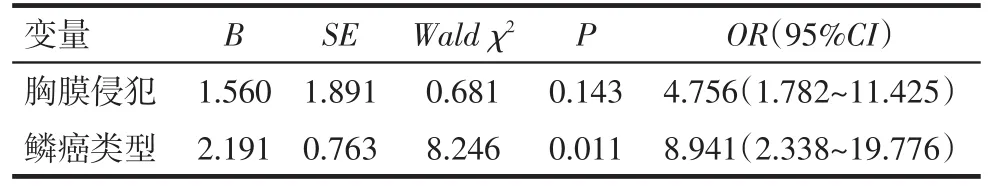
Tab.5 Multiple-factor Logistic analysis of the lymph node metastasis of peripheral lung squamous cell cancer表5 周围型肺鳞癌淋巴结转移情况的多因素Logistic回归分析
3 讨论
肺鳞癌是继肺腺癌之后第二高发病率的肺癌分型,占全部非小细胞肺癌的20%~30%[11]。近年来随着CT技术的发展、基因检测技术及靶向药物的不断创新,肺腺癌实现了早期诊断、及早治疗,且许多晚期腺癌患者也获得了较好的生存时间(OS)和无进展生存时间(PFS)等。但是肺鳞癌的治疗及研究进展甚少,患者OS、PFS没有明显改善。本研究回顾性分析了肺鳞癌淋巴结转移相关因素,以期为术前准备、术中淋巴结处理方式选择及术后治疗提供循证学依据,从而更好地提高肺鳞癌患者生存率,提高其生活质量。
由于目前CT水平不断提升,术前淋巴结转移的定位也越来越规范,有部分学者认为,术前CT测量的淋巴结短径>1 cm即可认为是转移性淋巴结[12]。但本研究却发现术前CT淋巴结转移评估结果并不是评价肺鳞癌淋巴结转移的独立因素,可能因为本研究收集病例还不够全面;同时也提示术前对于淋巴结的评估很难做到精准,因此其他的与淋巴结转移的因素的发现显得尤为重要。本研究发现肺鳞癌淋巴结总体转移率为33.1%,略高于Tsutani等[11]报道的淋巴结转移率(27.4%),其中中央型肺鳞癌淋巴结转移率为37.3%,周围型为27.1%。由于中央型与周围型淋巴结转移可能存在不同的分子机制,以至转移率相差很大,故本文分开讨论。
本研究发现主要影响周围型淋巴结转移的因素为非角化型鳞癌,而与胸膜侵犯、脉管内癌栓没有关系。沈小玥等[13]研究认为,鳞癌的转移与其周围新生的淋巴管有关,肺鳞癌细胞主要经过原发灶周边部增生的淋巴管转移至纵隔淋巴结,但是目前淋巴管的具体情况还不能通过常规病理得到体现。临床同时比较关注的还有癌栓及胸膜侵犯对患者淋巴结转移的影响,但目前NCCN指南没有将癌栓列为影响患者TNM分期的因素,本研究也未发现脉管内癌栓与淋巴结转移的关系。本研究显示,胸膜侵犯在单因素分析中与周围型鳞癌的淋巴结转移有关,这可能是因为胸膜侵犯后有部分癌细胞通过胸膜毛细血管流入淋巴结区域,但多因素分析并没有表明胸膜侵犯会引起淋巴结转移,这也与NCCN非小细胞肺癌指南一致,胸膜侵犯可以作为T分期的升级因素。
本文发现肿瘤直径与中央型鳞癌淋巴结转移有关,肿瘤直径越大,出现转移可能性越大。因此中央型肺鳞癌的患者不建议行淋巴结活检术,肿瘤较大的患者应该更全面地进行淋巴结清扫。而国内郭怀龙等[14]认为,肺鳞癌大小与纵隔淋巴结转移相关性不大。笔者认为中央型鳞癌与周围型鳞癌生物学不同,上述研究将其一同统计分析有可能得到阴性的结果。李玉等[15]研究发现,随着肿瘤体积增大,淋巴结转移概率增加,腺癌比鳞癌淋巴结转移更加活跃。综上,肺鳞癌的进一步研究需要分开类型,并且提示中央型与周围型的肺鳞癌发生发展分子生物学机制可能不同。
本文发现存在非角化型鳞癌结构是中央型和周围型肺癌发生淋巴结转移的危险因素,这与报道相一致。非角化型较角化型鳞癌生物学行为更为活跃,恶性度更高,患者预后较差[16]。至于非角化型鳞癌的研究目前还处于比较表浅的阶段,待更多的研究成果。但很遗憾的是由于本研究例数有限,周围型肺鳞癌的淋巴结转移规律尚未能探明,有待后续继续研究。
[1]Ettinger DS,Wood DE,Akerley W,et al.Non-small cell lung cancer,version 2015[J].J Natl Compr Canc Netw,2014,12(12):1738-1761.
[2]Lardinois D,De Leyn P,Van Schil P,et al.ESTS guidelines for intraoperative lymph node staging in non-small cell lung cancer[J].Eur J Cardiothorac Surg,2006,30(5):787-792.doi:10.1016/j.ejcts.2006.08.008.
[3]支修益,石远凯,于金明.中国原发性肺癌诊疗规范(2015年版)[J].中华肿瘤杂志,2015,37(1):67-78.Zhi XY,Shi YK,Yu JM.Standards for the diagnosis and treatment of primary lung cancer in China(2015 version)[J].Chin J Oncol,2015,37(1):67-78.doi:10.3760/cma.j.issn.0253-3766.2015.01.014.
[4]Allen MS,Darling GE,Pechet TT,et al.Morbidity and mortality of major pulmonary resections in patients with early-stage lung cancer:initial results of the randomized,prospective ACOSOG Z0030 trial[J].Ann Thorac Surg,2006,81(3):1013-1019,discussion 1019-1020.doi:10.1016/j.athoracsur.2005.06.066.
[5]Takamochi K,Nagai K,Yoshida J,et al.Pathologic N0 status inpulmonary adenocarcinoma is predictable by combining serum carcinoembryonic antigen level and computed tomographic findings[J].J Thorac Cardiovasc Surg,2001,122(2):325-330.doi:10.1067/mtc.2001.114355.
[6]Yoshino I,Ichinose Y,Nagashima A,et al.Clinical characterization of node-negative lung adenocarcinoma:results of a prospective investigation[J].J Thorac Oncol,2006,1(8):825-831.
[7]Tsutani Y,Miyata Y,Misumi K,et al.Difference in prognostic significance of maximum standardized uptake value on[18F]-fluoro-2-deoxy glucose positron emission tomography between adenocarcinoma and squamous cell carcinoma of the lung[J].Jpn J Clin Oncol,2011,41(7):890-896.doi:10.1093/jjco/hyr062.
[8]Tsutani Y,Miyata Y,Yamanaka T,et al.Solid tumors versus mixedtumors with a ground-glass opacity component in patients with clinical stage IA lung adenocarcinoma:prognostic comparison using high resolution computed tomography findings[J].J Thorac Cardiovasc Surg,2013,146(1):17-23.doi:10.1016/j.jtcvs.2012.11.019.
[9]Uehara H,Tsutani Y,Okumura S,et al.Prognostic role of positron emission tomography and high-resolution computed tomography in clinical stage IA lung adenocarcinoma[J].Ann Thorac Surg,2013,96(6):1958-1965.doi:10.1016/j.athoracsur.2013.06.086.
[10]Mimae T,Tsutani Y,Miyata Y,et al.Role of lymphatic invasion in the prognosis of patients with clinical node-negative and pathologic node positive lung adenocarcinoma[J].J Thorac Cardiovasc Surg,2014,147(6):1820-1826.doi:10.1016/j.jtcvs.2013.11.050.
[11]Tsutani Y,Murakami S,Miyata Y,et al.Prediction of lymph node statusin clinical stage IA squamous cell carcinoma of the lung[J].Eur J Cardiothorac Surg,2015,47(6):1022-1026.doi:10.1093/ejcts/ezu363.
[12]Ye B,Cheng M,Li W,et al.Predictive factors for lymph node metastasis in clinical stage IA lung adenocarcinoma[J].Ann Thorac Surg,2014,98:217-223.
[13]沈小玥,吴鄂生,胡成平,等.肺鳞癌组织中淋巴管密度和纵隔淋巴结转移的关系[J].中国现代医学杂志,2004,14(7):53-56.Shen XY,Wu ES,Hu CP,et al.Relationship between mediastinal lymph node metastasis and density of lymphoducts in pulmonary squamous cell carcinoma[J].China Journal of Modern Medicine,2004,14(7):53-56.doi:10.3969/j.issn.1005-8982.2004.07.015.
[14]郭怀龙,高文,郑卉,等.肺腺、鳞癌肿瘤大小对纵隔淋巴结转移的影响[J].中华医学杂志,2014,94(23):1801-1803.Guo HL,Gao W,Zheng H,et al.Effects of size of pulmonary adenocarcinoma squamous carcinoma tumor on mediastinal lymphonode metastasis[J].National Medical Journal of China,2014,94(23):1801-1803.doi:10.3760/cma.j.issn.0376-2491.2014.23.012.
[15]李玉,刘宏旭,李厚文.T1、T2肺鳞癌及腺癌淋巴结转移特点及其临床意义[J].中华外科杂志,2000,38(6):432.Li Y,Liu HX,Li HW.Lymph node metastasis of T1,T2 squamous carcinoma and adenocarcinoma of lung:characteristics and clinical significance[J].Chinese Journal of Surgery,2000,38(6):432.
[16]潘铁成,郑智,李军,等.肺鳞癌、腺癌肿瘤大小与淋巴结转移关系的临床研究[J].中国肺癌杂志,2006,9(3):267-269.Pan TC,Zheng Z,Li J,et al.Relationship between tumor size and lymph node metastasis in squamous cell carcinoma and adenocarcinoma of the lung[J].Chinese Journal of Lung Cancer,2006,9(3):267-269.



