李永宁,左石,李昆,喻超
(贵州医科大学附属医院,贵州 贵阳 550004)
新型冠状病毒(severe acute respiratory syndrome coronavirus,SARS-Cov-2)是有包膜的β属冠状病毒,与蝙蝠SARS样冠状病毒(bat SARS-like coronavirus isolate,bat-SL-CoVZC45)的同源性高达85%,相关研究表明该病毒可通过血管紧张素转换酶Ⅱ(angiotensin converting enzyme,ACEⅡ)受体对靶细胞进行入侵和细胞融合等作用[1-2]。SARS-Cov-2具有较高的人传人的特性,且呈现出爆发式传播的特点[3]。截止到2020年4月20日,根据世界卫生组织报告全球确诊新型冠状病毒肺炎(Corona Virus Disease 2019,COVID-19)2 421 608例,中国累积确诊84 239例[4],海外SARS-Cov-2累积确诊2 337 369例,并且感染人数还在持续攀升[4]。COVID-19分为轻型、普通型、重型及危重型,其中以普通型居多,约占79.8%,此类患者呈急性发作且可自愈,但如未得到及时规范的治疗则存在转为重症及危重症的可能,危及生命,COVID-19总死亡率3.90%~14.57%[5-9]。2020年2月,本研究团队(贵州省援鄂医疗队)开始援助湖北省鄂州市抗击COVID-19,结合团队诊治经验,对部分普通型新型冠状病毒感染肺炎患者肝损与消化道症状的关联性进行分析,报告如下。
1 资料与方法
1.1一般资料
收集湖北省鄂州市雷山医院住院治疗的确诊普通型COVID-19患者的病历资料,要求符合国家卫生健康委员会颁布的《新型冠状病毒肺炎诊疗方案(试行第六版)》普通型COVID-19诊断标准,即疑似病例符合实时荧光反转录聚合酶链反应(reverse transcription-polymerasechain reaction,RT-PCR)检测SARS-Cov-2核酸阳性或/和病毒基因测序与已知的SARS-Cov-2高度同源[10]。共纳入普通型COVID-19患者225例,男性113例、女性112例,年龄(51.87±15.33)岁,肝功能异常者48例(肝功能异常组)、肝功能正常177例(肝功能正常组),有消化道症状者31例(消化道症状组)、无消化道症状者194例(无消化道症状组)。纳入研究前征求所有患者意愿并签署知情同意书,相关信息的使用充分保障患者的隐私。
1.2方法
1.2.1临床数据收集 收集的临床数据主要来源于电子病历、实验室检查结果、护理记录单和影像学检查,数据收集整理后经专业的临床医师进行审查分析。记录的信息主要包括患者的性别、年龄、发病和在院时症状、基础疾病史(高血压、冠心病及糖尿病)、生命征(心率、呼吸频率、血压及血糖)、入院时的实验室检查结果(丙氨酸转氨酶、天冬氨酸转氨酶及总胆红素)及患者的抗病毒治疗情况;部分数据电子病历描述不清,通过病历中患者或患者家属的联系方式进行沟通,并与患者在院时管床医生确认,以保证其流行病学和症状相关数据的准确性。
1.2.2指标判断 采用全自动生化分析仪对患者肝功能指标进行检测。根据患者肝功能检测结果,至少具备以下1项即考虑肝功能损害[11]:(1)丙氨酸转氨酶(alanine amiotransferase,ALT)>40 U/L,(2)天冬氨酸转氨酶(aspartate transaminase,AST)>35 U/L,(3)总胆红素(total bilirubin,TBIL)>17.1 μmol/L。根据患者入院时主诉及现病史包含下列1项者即考虑患者合并消化道相关症状[12]:(1)患者连续出现呕吐症状>3 d;(2)排便次数>3次/d,粪便量增加>200 g/d,粪质含水量>85%。
1.2.3观察指标 比较肝功能异常组合正常组患者的年龄、性别、基础疾病、住院时间、抗病毒治疗及消化道症状,比较有消化道症状患者和无消化道症状患者的血清ALT、AST及TBIL水平。
1.3统计学分析
2 结果
2.1肝功能异常组与正常组的临床资料比较
肝功能异常者组和肝功能正常组患者既往基础疾病高血压、糖尿病、心血管疾病指标及抗病毒药物的使用情况比较,差异均无统计学意义(P>0.05);肝功能异常组患者的平均住院时间及消化道症状发生率均高于肝功能正常组,差异均有统计学意义(P<0.05)。见表1。
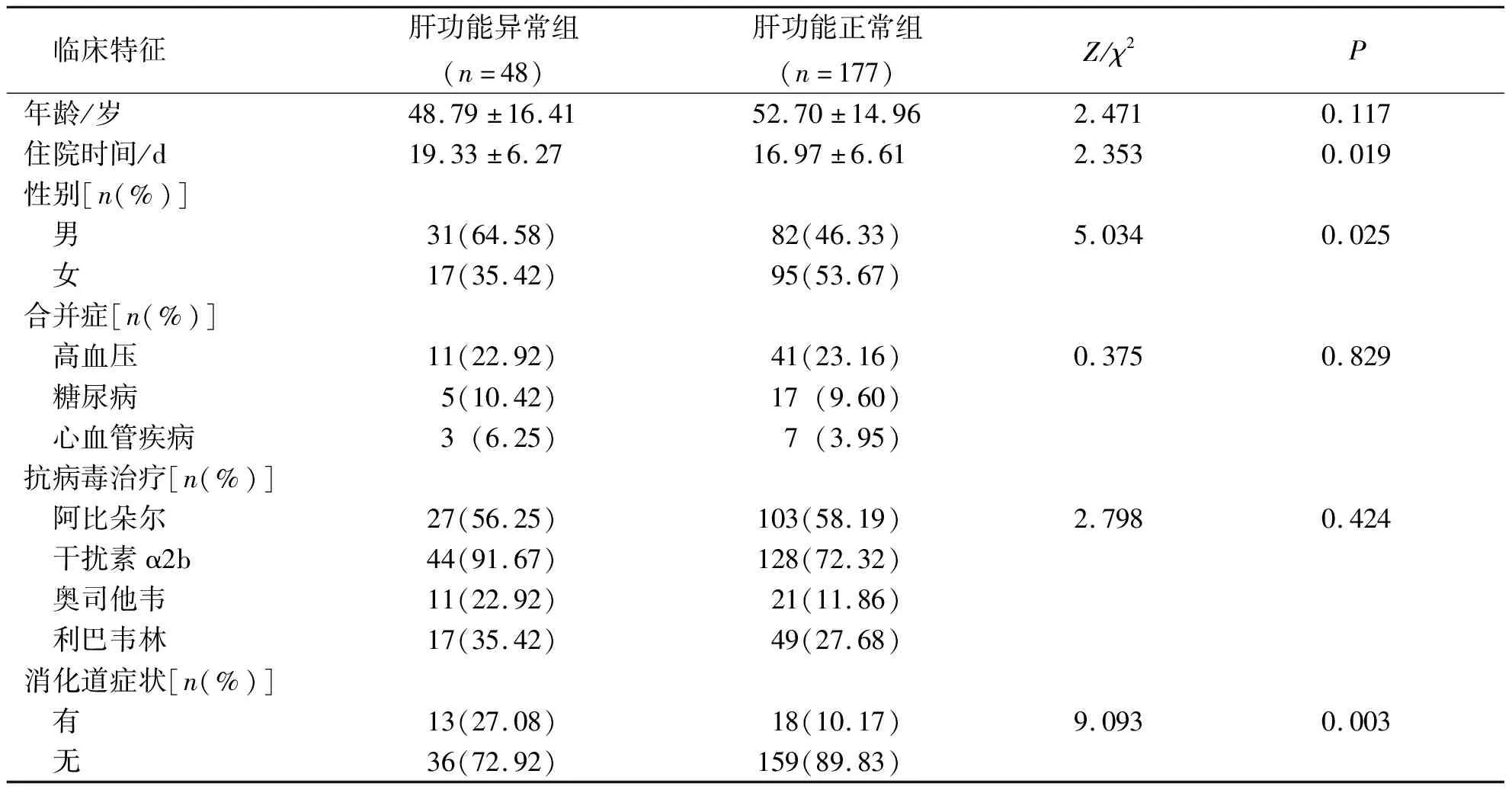
表1 普通型COVID-19患者肝功能异常组与正常组的临床特征比较
2.2有无消化道症状患者的肝酶异常情况
消化道症状组患者血清ALT和AST异常率均明显高于无消化道症状组,差异均有统计学意义(P<0.05),但2组间TBIL异常率比较差异无统计学意义(P>0.05)。见表2。

表2 普通型COVID-19患者有无消化道症状患者的肝酶异常情况比较
3 讨论
普通型COVID-19患者主要的临床表现为发热、咳嗽及胸闷等症状,部分患者亦会出现腹泻、纳差等消化道症状[13]。本研究通过对225例普通型COVID-19患者的临床特征进行分析,发现伴随有消化道症状的SARS-CoV-2感染者,其肝功能异常的发生率较无消化道症状的患者明显增高。根据这一临床现象结合相关研究发现,ACEⅡ受体在消化系统组织中的表达可能是引起这一现象的原因,2019-nCoV和SARS-CoV入侵人体细胞存在相似之处,通过结合ACEⅡ受体入侵并感染细胞[14-15]。Pubmed数据库研究结果表明,ACEⅡ受体在人体多种不同来源的组织中均有表达,其中小肠和十二指肠中高表达[16];有研究表明,COVID-19患者约有2%~10%会出现腹泻症状,且SARS-CoV-2的核酸检测结果为阳性[17-18]。最近研究发现,胆管细胞上特异性表达ACEⅡ受体,揭示了病毒可能直接感染胆管细胞,意味着进一步感染胆道系统的可能性则会增加,从而直接对COVID-19患者的肝脏细胞造成感染,最终出现肝功能损害[19]。
本研究为回顾性观察研究,分析肝功能损害与普通型COVID-19患者的消化道症状之间的相关性。COVID-19疫情爆发以来,SARS-CoV-2感染人体的途径和发病机制被广泛研究,病毒感染机体后除导致COVID-19之外,还可能引发多器官系统的损害[20-23]。肝功能异常在COVID-19相关研究中常有提及,多表现为ALT、AST或TBIL的异常[24]。SARS-CoV-2感染者肝功能异常的原因分析,有炎症引发细胞因子风暴、肺炎相关缺氧反应及抗病毒药物所致的肝损伤等[25]。本研究入组病例均为普通型COVID-19患者,从而基本排除了重症患者细胞因子风暴和肺炎相关缺氧所导致的肝功能损害。药物性肝损伤(drug-induced liver injury, DILI)的诊断主要依赖于药物接触史及药物使用与症状起始的关系、疑似药物停用对预后的影响及排除其他肝病原因[26-28]。本研究中患者治疗采用的某些抗病毒药物(如阿比朵尔、奥司他韦、利巴韦林等)虽有潜在肝功能损伤的风险,但治疗过程中未发生明显药物相关的副作用。根据本研究,考虑肝功能异常的原因可能与病毒进入消化系统,通过ACEⅡ受体感染消化道及胆道,造成肝功能损害和消化道症状间出现了一定的相关。



