袁帅, 朱元媛, 周雅娟, 龚咪
(南京医科大学附属淮安第一医院 妇科, 江苏 淮安 223300)
卵巢癌是女性生殖系统常见恶性肿瘤,具有发病率高和死亡率高的特点,患者早期症状不明显,临床确诊时多数已进入晚期,严重威胁女性的身体健康[1-2],免疫功能低下可能是卵巢癌发病的关键内因、并可影响疾病的进展[3]。干细胞样记忆性T细胞(stem cell-like memory T cells,Tscm)是新发现的、一类具有干细胞特性的记忆性T细胞亚群,具有自我更新和多向分化的潜能,增殖能力较强、具有干细胞的特性,且其抗肿瘤和炎症的免疫特性较强[4]。调节性T细胞(regulatory T cells,Treg)是一群具有免疫抑制作用的CD4+T细胞亚群,可抑制T细胞对自身抗原的免疫应答,在肿瘤免疫逃逸中发挥着重要作用[5]。目前关于Tscm、Treg在卵巢癌患者外周血中表达及临床意义的研究未见报道,故本研究以本院收治的83例卵巢癌患者作为对象,探讨Tscm、Treg在患者外周血中的表达及临床意义。
1 对象与方法
1.1 研究对象
选取2016年6月—2018年7月南京医科大学附属淮安第一医院收治的行腹腔镜切除根治术治疗的卵巢癌患者83例作为研究组,另选取同期在本院体检的健康志愿者60例作为对照组;研究组年龄26~64岁、平均年龄(45.36±9.86)岁,体质量指数(body mass index,BMI)19.15~28.46 kg/m2、平均BMI(22.74±3.65)kg/m2;对照组年龄24~62岁、平均年龄(43.81±9.72)岁,BMI 19.46~28.18 kg/m2、平均BMI(22.38±3.14)kg/m2。2组受试者年龄、BMI比较,差异无统计学意义(P>0.05)。卵巢癌患者纳入标准:(1)符合卵巢癌诊断标准[6]、且均经细胞学或组织病理学检查确诊;(2)均为首次诊断患者、入院前均未接受其他治疗;(3)预计生存时间>3个月。排除标准:(1)合并其他恶性肿瘤患者;(2)合并心肝肾等重要脏器严重功能障碍患者;(3)血液性系统疾病患者;(4)精神疾病患者;(5)妊娠期或哺乳期妇女。所有研究对象对本研究均知情同意。
1.2 研究方法
1.2.1外周血Tscm、Treg检测 采用电化学发光自动免疫法检测,采集研究组患者术后24 h内、对照组体检当日空腹静脉血5 mL,采用二胺四乙酸二钠抗凝,取流式细胞专用试管加入抗凝全血100 μL,并依次加入单克隆抗体15 μL;震荡混匀后温室避光30 min,加破红素0.5 mL;再次震荡混匀后温室避光20 min,1 500 r/min离心6 min后弃上清液;加入1 mL磷酸盐缓冲液,震荡混匀后制成单细胞悬液,荧光染色抗体充分染色,采用FACS Calibure流式细胞仪(美国Beckman公司)检测Tscm、Treg比率。
1.2.2卵巢癌患者预后 对所有卵巢癌患者术后以门诊、电话等多种方式随访3年,随访截止时间2021年6月30日,1次/月,以研究对象失访、死亡或随访时间截止为终点事件;统计卵巢癌患者生存情况,并依据是否存活将患者分为死亡组和生存组。
1.2.3卵巢癌患者临床资料 收集影响卵巢癌患者的临床资料,包括年龄、BMI、肿瘤大小、是否合并基础疾病(糖尿病、高血压、高血脂症)、临床分期、肿瘤分型、分化程度、淋巴结是否转移、有无腹水、术后化疗情况。
1.3 观察指标
比较研究组患者术后和对照组体检当日的Tscm及Treg比率,分析卵巢癌患者外周血Tscm、Treg比率与临床病理特征的关系,比较死亡组和生存组患者的Tscm、Treg比率;采用Cox回归分析影响卵巢癌患者预后的因素,绘制受试者工作特征曲线(ROC),以曲线下面积(AUC)评价外周血Tscm、Treg对卵巢癌患者预后的预测效能。
1.4 统计学方法
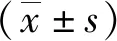
2 结果
2.1 Tscm和Treg比率
结果显示,研究组术后Tscm比率明显低于对照组、Treg比率明显高于对照组,差异有统计学意义(P<0.001)。见表1。
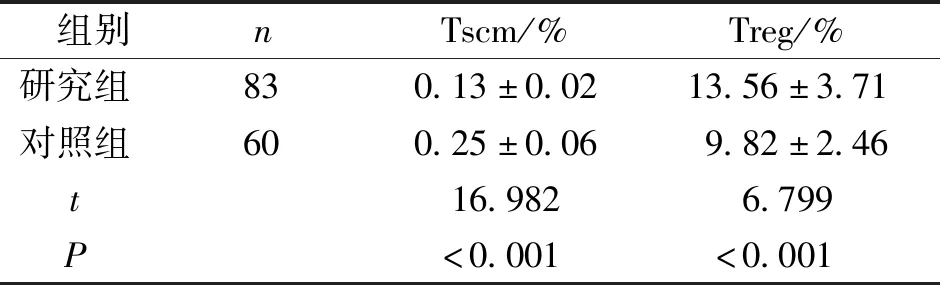
表1 研究组术后及对照组外周血Tscm、Treg比率Tab.1 The percentages of Tscm and Treg in peripheral blood after operation in study and control
2.2 卵巢癌患者外周血Tscm、Treg比率与临床病理特征的关系
结果显示,不同年龄、BMI、肿瘤分型卵巢癌患者外周血Tscm、Treg比率比较,差异无统计学意义(P>0.05);不同肿瘤大小、临床分期、分化程度、有无淋巴结转移、有无腹水卵巢癌患者外周血Tscm、Treg比率比较,差异有统计学意义(P<0.05)。见表2。
2.3 死亡组和生存组卵巢癌患者Tscm、Treg比率
83例卵巢癌患者术后随访3年,共失访2例,剩余81例患者中死亡23例,存活58例;结果显示,死亡组患者的Tscm比率低于生存组、Treg比率高于生存组,差异有统计学意义(P<0.05)。见表3。
2.4 影响卵巢癌患者预后的多因素分析
Cox回归分析显示卵巢癌临床分期、分化程度、淋巴结转移、外周血Tscm、Treg比率均为影响卵巢癌患者预后的独立影响因素(HR=3.021、3.254、2.281、4.368、3.721,P<0.05)。见表4和表5。
2.5 外周血Tscm、Treg对卵巢癌患者预后的预测价值
ROC分析显示,外周血Tscm、Treg比率单独及两者联合预测卵巢癌患者预后的灵敏度分别为82.61%、69.57%、69.57%,特异度分别为70.69%、75.86%、92.28%,AUC分别为0.756、0.743、0.892。提示两项指标联合预测卵巢癌患者预后的价值高于单独的Tscm、Treg检测的价值。见图1、表6。
3 讨论
卵巢癌是妇科常见恶性肿瘤,卵巢位于盆腔深部,患者早期无特异性特征,且卵巢患者发病类型复杂,恶性程度高[7-8]。相对于其他恶性肿瘤,卵巢癌患者的临床缓解率较高,准确有效的评估患者的免疫状况有助于判断患者病情,优化治疗方案[9-10]。对Tscm、Treg在卵巢癌患者外周血中的表达及临床意义进行探讨,对指导临床治疗及评价卵巢患者的免疫状态及预后具有十分重要的临床意义。
本研究结果显示,与健康者对照组相比,卵巢癌患者Tscm比率明显偏低、Treg比率明显偏高(P<0.001)。分析原因可能为卵巢癌患者由于免疫系统紊乱,导致T细胞记忆的稳定性降低,同时还降低了机体对免疫的应答,近而致使患者外周血中Tscm的比率下降[11];Treg细胞主要通过干扰细胞代谢影响效应细胞的功能、分泌异质性细胞因子等机制发挥免疫作用的,Treg比率升高可能是由于在发挥免疫功能时可反向刺激Treg细胞的产生,近而致使外周血Treg比率升高[12]。本研究中,卵巢癌患者死亡发生率为28.40%;结果与El-Ashmawy等[13]相近,进一步证实卵巢癌患者的死亡率较高。多因素分析结果显示,临床分期、分化程度、淋巴结转移、外周血Tscm、Treg比率均为影响卵巢癌患者预后的危险因素,分析原因可能为,临床分期、分化程度与肿瘤患者的预后密切相关,临床分期高、分化程度为低分化卵巢癌患者的预后相对较差;淋巴结转移为恶性肿瘤常见的一种转移方式,该种情况下通常已经是肿瘤的进展期或者是晚期的表现,故可在一定程度上增加患者的死亡风险。Tscm具有较强的抗肿瘤、抗炎症免疫功能,即便没有抗原的刺激,免疫记忆也可维持较长时间,甚至伴随终生,其比例降低可在增加患者预后死亡的发生风险[14]。Treg在自身免疫性疾病、肿瘤免疫中发挥着重要作用,据相关研究表明,在胃癌、肺癌等多种恶性肿瘤中Treg细胞数量均明显增多[15-16],Treg过表达可降低机体的免疫功能,可促进病原体入侵、肿瘤进展[17];故在临床中需逐一对以上因素进行防控,以降低卵巢癌患者死亡的发生率。ROC分析显示,外周血Tscm、Treg比率及两者联合预测卵巢癌患者预后的AUC分别为0.756、0.743、0.892,提示Tscm、Treg比率两者联合对卵巢癌患者预后的预测效能较高。分析Tscm、Treg比率可对卵巢癌患者预后进行预测的可能机制为,随着卵巢癌疾病的进展,Tscm抗肿瘤效应被削弱,致使免疫功能降低,近而可导致肿瘤进展倾向显现,故Tscm比率降低可能会影响卵巢癌患者的预后[18];随着卵巢癌疾病的进展,肿瘤细胞生长活跃,可诱导机体产生更多的Treg细胞,致使卵巢癌患者外周血中Treg比率升高;此外,由于机体发挥抗肿瘤的免疫效应细胞活性受到抑制,可能降低对免疫的应答,近而可致使肿瘤细胞发生免疫逃逸,使Treg比率升高影响卵巢癌患者预后;故Tscm、Treg比率两者联合对卵巢癌患者预后的预测效能较高。
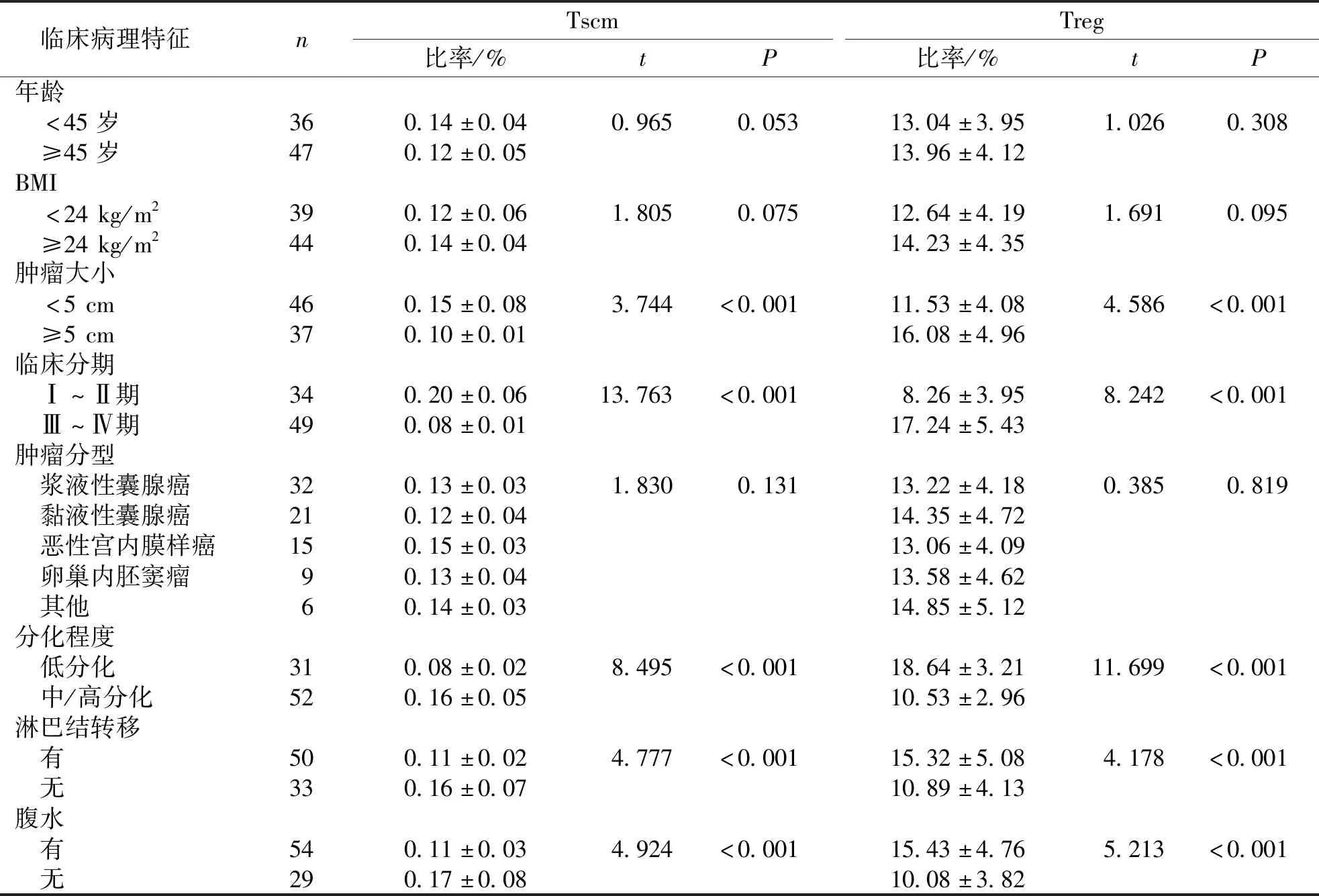
表2 卵巢癌患者外周血Tscm、Treg比率与临床病理特征的关系Tab.2 Association of the percentages of peripheral blood Tscm and Treg with clinicopathological characteristics in the patients with ovarian cancer

表3 死亡和生存卵巢癌患者Tscm、Treg比率比较Tab.3 Comparison of the percentages of Tscm and Treg between dead and alive patients with
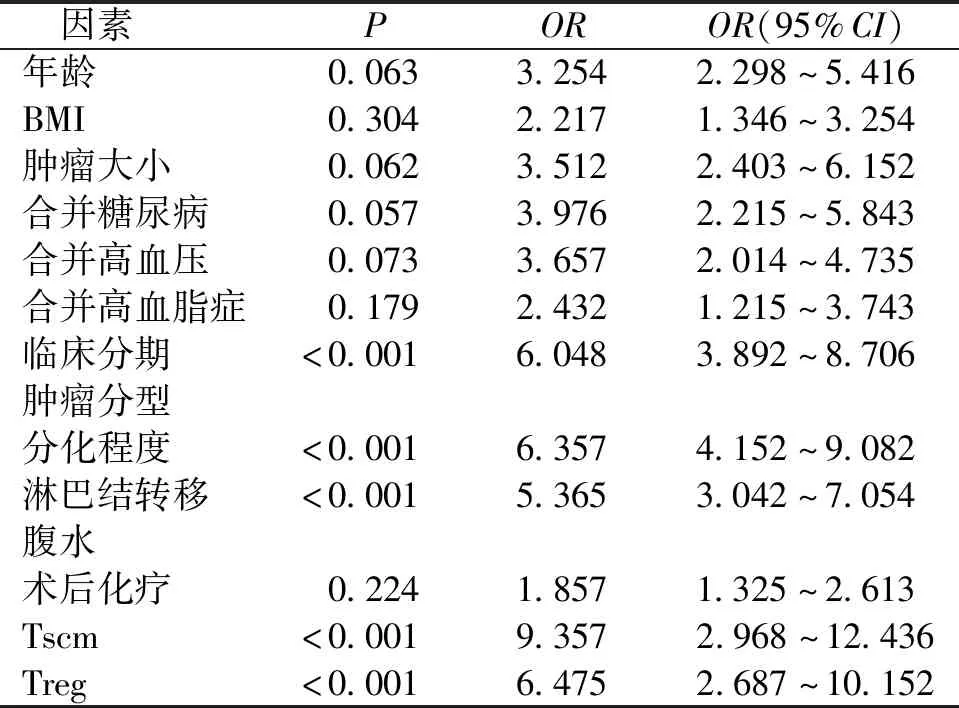
表4 影响卵巢癌患者预后的单因素分析Tab.4 Univariate analysis of the prognosis of the patients with ovarian cancer
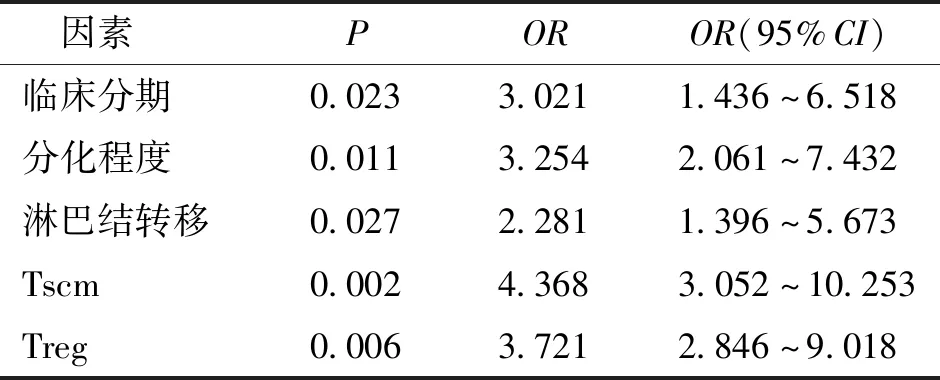
表5 影响卵巢癌患者预后的多因素分析Tab.5 Multivariate analysis of the prognosis of the patients with ovarian cancer
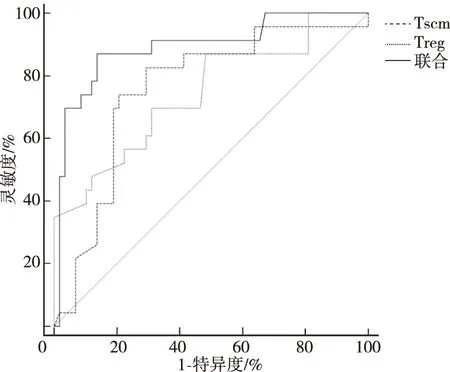
图1 外周血Tscm、Treg单独检测及两项指标联合检测对卵巢癌患者预后预测的ROCFig.1 ROC of peripheral blood Tscm, Treg and Tscm+Treg in predicting the prognosis of the patients with ovarian cancer
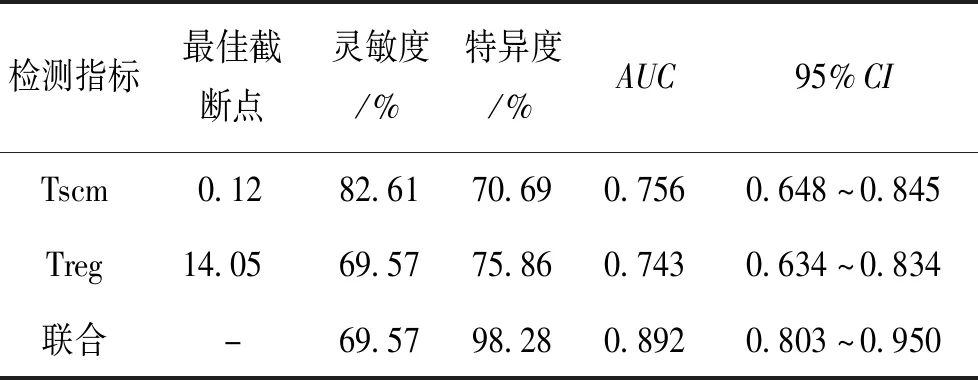
表6 外周血Tscm、Treg单独检测及两项指标联合检测对卵巢癌患者预后的预测的价值Tab.6 Predictive values of peripheral blood Tscm, Treg, and Tscm+Treg in predicting the prognosis of the patients with ovarian cancer
综上所述,本研究发现,临床分期、分化程度、淋巴结转移、外周血Tscm、Treg比率均为影响卵巢癌患者预后的危险因素;与健康者对照相比,卵巢癌患者外周血的Tscm比率明显偏低、而Treg比率明显偏高,Tscm、Treg比率两者联合对卵巢癌患者预后的预测效能较高。



