血浆TXB2、oxLDL和Lp(a)在急性脑梗死病人中的水平变化
范秀云
目的探讨血浆血栓素B2(TXB2)、氧化型低密度脂蛋白(oxLDL)和脂蛋白(a)[Lp(a)]在急性脑梗死病人中的水平变化。方法回顾性分析2012年9月—2015年9月我院急性脑梗死病人180例作为梗死组,依据脑梗死横断面最大径分为重度组(>5 cm,30例)、中度组(3 cm~5 cm,90例)和轻度组(1.5 cm~2.9 cm,60例)。随访1年,采用格拉斯哥预后评分法(GOS)评估病人预后,依据预后结果分为不良组(126例)和良好组(54例)。同期选取体检中心健康人员30名作为健康组。采用放射免疫法检测血浆TXB2水平,采用酶联免疫吸附法(ELISA)检测血浆oxLDL和Lp(a)水平,采用Pearson相关性分析法分析治疗前血浆TXB2、oxLDL、Lp(a)水平与急性脑梗死横断面最大径的相关性,采用Logistics回归性分析法分析治疗后血浆TXB2、oxLDL、Lp(a)水平与病人预后结果的关系,统计分析所有研究对象梗死横断面最大径,治疗前后血浆TXB2、oxLDL、Lp(a)水平,预后结果等情况。结果梗死组病人血浆TXB2、oxLDL、Lp(a)水平明显高于健康组,其中重度组病人水平明显高于中度组,中度组病人水平明显高于轻度组(P<0.05);Pearson相关性结果显示,治疗前血浆TXB2(r1=0.627,P<0.05)、oxLDL(r2=0.703,P<0.05)、Lp(a)(r3=0.687,P<0.05)水平与脑梗死横断面最大径呈正相关;不良组病人血浆TXB2、oxLDL、Lp(a)水平明显高于良好组,有统计学意义(P<0.05);Logistic回归性分析法结果显示,治疗后血浆TXB2(OR1=3.921,95%CI3.474~4.373)、oxLDL(OR2=6.873,95%CI5.278~7.842)、Lp(a)(OR3=5.816,95%CI6.781)水平是急性脑梗死病人不良预后发生的独立危险因素。结论血浆TXB2、oxLDL、Lp(a)水平与急性脑梗死的发生发展有关,也是病人发生不良预后结果的独立危险因素,动态检测上述因子水平变化可协助医师评估病人的病情和预后,进而指导对病人实施针对性干预,以改善病情和预后水平。
急性脑梗死;血栓素B2;氧化型低密度脂蛋白;脂蛋白(a)
急性脑梗死是临床上常见的一种脑血管疾病,由脑血供突然中断后导致的脑组织坏死所致,起病突然且危急,可于数小时至2 d内到达高峰,可导致头晕、呕吐、头痛等症状,严重者可导致昏迷、半身不遂等,甚至死亡的发生,严重危害病人身体健康和生命安全[1]。目前,急性脑梗死多采用吸氧、抗血小板、补液等常规治疗,可有效缓解临床症状,但不同病情治疗方法存在差异,且治疗后仍有部分病人因神经功能恢复不良、再次梗死等情况发生而导致重度残疾,甚至死亡的发生,故如何有效评估病人病情和治疗后预后情况对指导临床治疗具有重要临床意义[2]。近年来,随着细胞生物学技术的发展,血清学因子水平检测已逐渐应用于多种疾病病情和预后的评估中,且具有良好的应用价值,可有效协助医师进一步了解和掌握疾病的转归[3]。本研究回顾性分析病人的临床资料和血浆血栓素B2(TXB2)、氧化型低密度脂蛋白(oxLDL)、脂蛋白(a)[Lp(a)]水平及预后结果,探讨上述因子水平变化与病情与预后的关系。
1 资料与方法
1.1 临床资料 入选2012年9月—2015年9月我院确诊的急性脑梗死病人180例作为梗死组,年龄51岁~75岁,体重指数(20.36~26.83)kg/m2,收缩压(132~149)mmHg,舒张压(73~92)mmHg。依据脑梗死横断面最大径分为重度组、中度组和轻度组。重度组30例,横断面最大径(5.1~7.3)cm,平均横断面最大径(6.13±0.51)cm;年龄53岁~72岁;体重指数(20.43~26.82)kg/m2;收缩压(133~147)mmHg,舒张压(72~92)mmHg。中度组90例,横断面最大径(3~5)cm,平均横断面最大径(4.08±0.42)cm;年龄51岁~75岁;体重指数(20.67~26.39)kg/m2;收缩压(132~146)mmHg,舒张压(73~91)mmHg。轻度组60例,横断面最大径(1.5~2.9)cm,平均横断面最大径(2.08±0.36)cm;年龄53岁~75岁;体重指数(20.36~26.83)kg/m2;收缩压(134~149)mmHg,舒张压(73~90)mmHg。
依据预后结果分为不良组和良好组,不良组126例,年龄51岁~75岁;体重指数(20.36~26.73)kg/m2;收缩压(132~149)mmHg,舒张压(73~91)mmHg。良好组54例,年龄51岁~75岁;体重指数(20.42~26.83)kg/m2;收缩压(135~146)mmHg,舒张压(75~92)mmHg。同期选取体检中心健康人员30名作为健康组,年龄50岁~78岁;体重指数(20.33~26.39)kg/m2;收缩压(132~146)mmHg,舒张压(73~91)mmHg。
本次研究已经我院伦理委员会审批通过,两组在临床资料上比较无统计学意义(P>0.05),具有可比性。详见表1、表2。
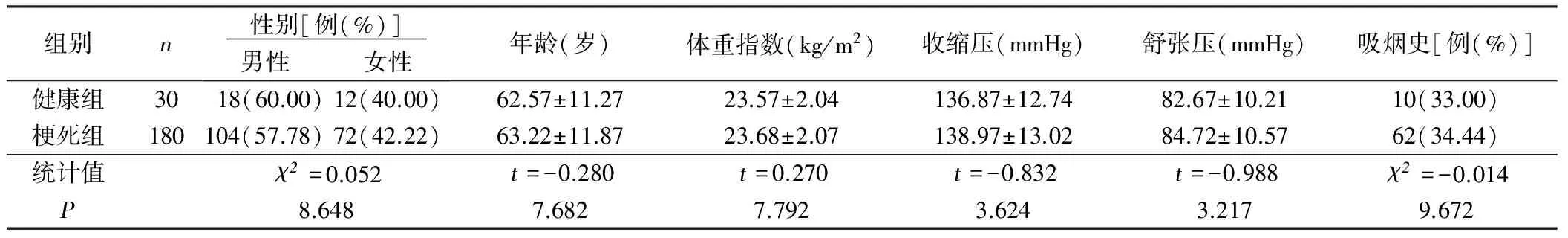
表1 梗死组和健康组临床资料比较
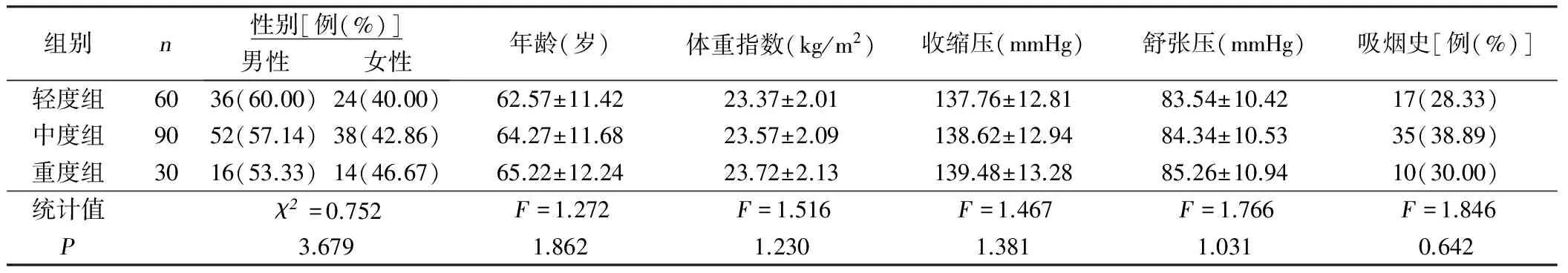
表2 重度组、中度组和良好组临床资料比较

表3 不良组和良好组临床资料比较
1.2 纳入和排除标准 纳入标准:梗死组经临床症状、病史、血常规、CT或超声检查等证实为急性脑梗死[4];可通过语言、肢体语言等方式进行沟通交流;健康组无冠心病、脑出血和脑梗死等疾病病史;病人或其家属签署知情同意书。排除标准:有精神病病史或血液系统严重性疾病;入院前1个月无抗血小板、抗氧化、免疫抑制剂、调脂类药物等治疗史;伴有肺、肝、肾等重要器官原发性严重性疾病;拒绝或中途退出本次研究。
1.3 方法
1.3.1 血浆因子检测 所有研究对象入院后和梗死组治疗后1 d,清晨抽取左上臂静脉血9 mL置入装有10%乙二胺四乙酸(EDTA)30 μL+抑肽酶400 IU的无菌抗凝试管中,充分摇匀20 s后进行常规血清分离(3 000 r/min,持续12 min),取上清液置入-40 ℃的冰箱中保存,于次日统一解冻,并分别置入无菌试管A(用于TXB2检测)、B(用于oxLDL检测)、C[用于Lp(a)检测]中。采用放射免疫法检测血浆TXB2水平,试剂盒由上海基免实业有限公司公司提供,采用酶联免疫吸附法(ELISA)检测血浆oxLDL和Lp(a)水平,试剂盒均由上海恒远生物科技有限公司公司提供,通过美国METRTECH公司提供的∑960酶标仪和株式会社日立高新技术公司提供的日立7600自动生化分析仪测定因子水平。
1.3.2 观察指标与评定标准[5-6]梗死组入院后给予常规头颅CT、血尿常规、病史等检查,其中头颅CT检查采用飞利浦公司16排螺旋CT仪进行CT检查,常规平扫后增强扫描,层厚准直4 mm×2.5 mm、120 kV、250 mA~320 mA,并通过常规图像重建和以为轴位、冠状位或矢状位等多角度显示颅内改变,测算梗死横断面最大径,共测3次,取平均值,完毕后给予常规吸氧、抗血小板、抗凝、调节水电解质平衡、补液、改善脑供血供氧等常规治疗。
通过电话、复诊等方式随访1年,采用格拉斯哥预后评分法(GOS)评估病人预后,统计分析所有研究对象梗死横断面最大径、治疗前后血浆TXB2、oxLDL、Lp(a)水平、预后结果等情况,其中梗死横断面最大径>5 cm者为重度梗死并归为重度组,梗死横断面最大径(3~5)cm者为中度梗死并归为中度组,梗死横断面最大径(1.5~2.9)cm者为轻度梗死并归为轻度组。
GOS评分法分为5级,恢复良好恢复正常生活但有轻度缺陷为5级,轻度残疾但可独立生活及可在保护下工作为4级,重度残疾清醒且日常生活需要照料为3级,植物生存但有随着睡眠/清醒周期、眼睛能睁开等最小反应为2级,死亡为1级,1级~3级分至不良组,4级~5级分至良好组。

2 结 果
2.1 治疗前各组研究对象血浆TXB2、oxLDL、Lp(a)水平比较 梗死组血浆TXB2、oxLDL、Lp(a)水平明显高于健康组(P<0.01),其中重度组上述因子水明显高于中度组,中度组上述因子水明显高于轻度组,差异有统计学意义(P<0.05)。详见表4、表5。

表4 两组治疗前血浆TXB2、oxLDL、Lp(a)水平比较(±s)

表5 各亚组治疗前血浆TXB2、oxLDL、Lp(a)水平比较(±s)
2.2 治疗前血浆TXB2、oxLDL、Lp(a)与脑梗死横断面最大径 Pearson相关性分析 治疗前血浆TXB2(r1=0.627,P<0.05)、oxLDL(r2=0.703,P<0.05)、Lp(a)(r3=0.687,P<0.05)水平与脑梗死横断面最大径呈正相关。
2.3 治疗后血浆TXB2、oxLDL、Lp(a)水平比较不良组 治疗后血浆TXB2、oxLDL、Lp(a)水平明显高于良好组 (P<0.05)。详见表6。

表6 两组血浆TXB2、oxLDL、Lp(a)水平比较(±s)
2.4 治疗后血浆TXB2、oxLDL、Lp(a)水平与不良预后的Logistics回归性分析 治疗后血浆TXB2、oxLDL、Lp(a)水平是急性脑梗死病人不良预后发生的独立危险因素(P<0.05)。详见表7。

表7 治疗后血浆TXB2、oxLDL、Lp(a)水平与不良预后的Logistic回归性分析
3 讨 论
急性脑梗死是一种神经外科的常见危重疾病,好发于中老年人群,具有病情复杂且严重、预后差、死亡率和致残率均高等特点,其基础治疗为吸氧、抗血小板、补液等,但由于临床上仍难以对其病情及预后进行准确的评估和预测,使治疗疗效及预后存在较为明显差异[7-8]。近年来,随着社会环境、老龄化及人们生活、饮食等发生变化,急性脑梗死的发病逐年增加,如何准确、有效评估和预测其病情和预后对指导临床治疗和干预具有重要价值[9-10]。
急性脑梗死发病机制极为复杂,由多原因导致脑血栓形成而引起,其发病因素与血管痉挛、血脂水平异常等有关[11]。张成新等[12-14]研究表明,血栓素(TX)是前列环素中的一种,由血小板产生,包括血栓素A2(TXA2)和TXB2,前者通过血栓素A合酶由前列腺素H2产生,具有血小板凝聚及血管收缩作用,其生物半衰期仅30 s,后者则是TXA2转化的无活性产物,具有较长的生物半衰期,其水平变化可有效反映机体血管收缩功能及血小板聚集情况。也有研究显示,oxLDL是一种运载胆固醇进入外周组织细胞的脂蛋白颗粒,其携带的胆固醇易积存在动脉壁上而引起动脉硬化,增加血管斑块和血栓形成的风险[15-17]。此外,多数学者的研究表明,Lp(a)是一种特殊独立的血浆脂蛋白,富含胆固醇,具有促进动脉粥样硬化斑块形成和干扰纤溶系统的作用,其血浆中的高水平特征与血栓性疾病的发生发展有关[18-20]。
本研究回顾性分析病人临床资料和血浆TXB2、oxLDL、Lp(a)水平及预后结果,发现梗死组病人血浆TXB2、oxLDL、Lp(a)水平明显高于健康组,其中重度组上述因子水明显高于中度组,中度组上述因子水明显高于轻度组;Pearson相关性分析法结果显示,治疗前血浆TXB2、oxLDL、Lp(a)水平与脑梗死横断面最大径呈正相关,表明血浆TXB2、oxLDL、Lp(a)水平与急性脑梗死的发生发展有关,检测上述因子水平变化可协助医师评估病人的病情。这可能是由于疾病的发生发展过程中,TXB2水平过高可能是TXA2通过增加其诱导血小板聚集及血管收缩的作用,导致脑部血管聚集大量的血小板和血管收缩变窄,随着血小板的不断积聚进而血管通道不断缩小,可引起血管内皮功能出现各种不同的病理变化,血管内皮功能受损而不可有效维持血管的舒张和抑制血小板聚集 ,导致血栓的形成,大量的TXA2转化为TXB2;病人oxLDL过高则可能通过其携带的胆固醇激活血循环中的单核细胞,使其可不断积存在动脉壁上,激活的单核细胞可与内皮细胞黏附并诱导后者的损伤,使血管内皮功能受损而不可有效抑制血小板的聚集,并可诱导泡沫细胞的形成来促使动脉粥样硬化,增加血管斑块和血栓形成的风险。病人Lp(a)水平过高可能通过其竞争性抑制和干扰纤溶酶原(PLG)激活,进而干扰血栓栓子表面纤溶酶原的激活和抑制纤维蛋白的溶解,使病人发病初期脑血管中纤维蛋白和血小板组成的微血栓不被机体纤溶系统的纤溶酶原所溶解,同时可促oxLDL的生成,增加对血管内皮细胞的损伤,且损伤血管平滑肌细胞及内皮细胞可使机体处于高凝状态 通过氧化作用激活血小板,促使机体由血小板产生TXA2,进一步损伤血管内皮功能和促使血栓形成,导致急性脑梗死发生,病情越严重者,病理机制作用更明显,所形成的血栓也越多,使脑血管梗死的病灶也越大越严重,故检测上述因子水平可协助医师评估病人的病情。
本研究还发现,不良组血浆TXB2、oxLDL、Lp(a)水平明显高于良好组,Logistics回归性分析显示,治疗后血浆TXB2、oxLDL、Lp(a)水平是急性脑梗死病人不良预后发生的独立危险因素,表明血浆TXB2、oxLDL、Lp(a)水平与病人预后有关,上述因子水平过高者更易发生不良预后结局。这可能是由于血浆TXB2水平可有效反映血管正常舒缩、血流通畅情况,血浆oxLDL、Lp(a)水平可有效反映机体血小板聚集、动脉粥样硬化情况,病人治疗后血浆中上述因子水平较高,可能其血管内皮功能仍未得以有效恢复,血流仍较为不流畅,同时其血小板聚集和动脉粥样硬化较为明显,随时间的推移,可导致血小板聚集过多而形成微血栓和动脉粥样硬化斑块的形成,于血管内皮未能有效维持血管的舒张和血流不流畅的情况下,易导致动脉粥样硬化斑块脱落至脑血管和脑血管中微血栓不断积聚变大,进而堵塞脑血管而使脑梗死再次发生,严重者可导致死亡的发生,从而导致不良预后结局的发生,故提示医师在病人治疗后应检测上述因子水平情况,对上述因子水平过高的人群应给予相应的针对性治疗干预和严密的预后监测,以降低和及时处理不良预后的发生。
血浆TXB2、oxLDL、Lp(a)水平与急性脑梗死的发生发展有关,也是病人发生不良预后结果的独立危险因素,动态检测上述因子水平变化可协助医师评估病人的病情和预后,进而指导对病人实施针对性干预以改善病人的病情和预后水平。
[1] Samani KG,Farrokhi E.Effects of cumin extract on oxLDL,paraoxa- nase 1 activity,FBS,total cholesterol,triglycerides,HDL-C,LDL-C,Apo A1,and Apo B in in the patients with hypercholesterolemia[J].International Journal of Health Sciences,2014,8(1):39-43.
[2] 郝若飞,温庄丽.老年急性脑梗死与血清Hcy和载脂蛋白a、血尿酸、D-二聚体、超敏C-反应蛋白的关系研究[J].河北医药,2015,37(1):19-21.
[3] 巩娟瑜.急性脑梗死患者血清超敏C反应蛋白、氧化低密度脂蛋白及同型半胱氨酸水平的相关性研究[J].临床医学工程,2013,20(9):1129-1130.
[4] Rautou PE,Leroyer AS,Ramkhelawon B,et al.Microparticles from hu- man atherosclerotie plaques promote endothelial ICAM-l-dependent monocyte adhesion and transendothelial migration [ J ].Circulation Research,2011,108(3):335-343.
[5] 郑新颖.奥扎格雷钠联合阿司匹林治疗急性脑梗死的临床疗效及对血小板活性的影响研究[J].实用心脑肺血管病杂志,2015,23(6):64-66.
[6] Chinese Society of Neurology,Cerebrovascular Diseases Group of C SN.Chinese guidelines for acute ischemic stroke diagnosis and treatment 2014[J].Chinese Journal of Neurology,2015,48(4): 246-257.
[7] 李勇,杜继臣.急性脑梗死血浆纤维蛋白原和D-二聚体含量的变化及临床意义[J].中国现代实用医学杂志,2011,3(5):10-11.
[8] Lim NK,Villemagne VL,Soon CP,et al.Investigation of matrix metal- loproteinases,MMP-2 and MMP-9,in plasma reveals a decrease of MMP-2 in Alzheimer’s disease[ J].Journal of Alzheimer’s Disease,2011,26(4):779-786.
[9] 尹娟.急性脑梗死患者血清基质金属蛋白酶-9和D-二聚体水平与其他危险因素相关性研究[J].中华临床医师杂志(电子版),2015,9(5):24-28.
[10] van Diepen S,Roe MT,Lopes RD,et al.Baseline NT-proBNP and bio markers of inflammation and necrosis in patients with ST-segment ele vation myocardial infarction:insights from the APEX-AMI trial[J ].Journal of Thrombosis and Thrombolysis,2012,34 (1):106-113.
[11] 张绍刚,吴均超,符秋宗.急性脑梗死患者颈动脉粥样硬化与血清尿酸、高敏C反应蛋白及脂蛋白(a)的关系[J].实用临床医药杂志,2014,18(7):14-16.
[12] 张成新,赵翡翠.中西医结合卒中单元模式治疗对新疆地区维吾尔族、汉族急性脑梗死患者血清ET-1、TXB2的影响及临床疗效评价[J].新疆医科大学学报,2015,38(2):204-207.
[13] 李兆月.金纳多对脑梗死患者血液流变学及血管活性物质水平的影响[J].临床与病理杂志,2014,34(5):584-588.
[14] Lee DH,Na DG,Ihn YK,et al.Review of the current status of intra- arterial thrombolytic for treating acute cerebral infarction: a retrospective analysis of the data from multiple centers in Korea[J].Korean J Radiol,2014,8 (2): 87-93.
[15] 吴爱明,张冬梅,翟建英,等.中医证候、高敏C反应蛋白和氧化低密度脂蛋白与高血压患者发生脑梗死的相关性研究[J].中西医结合心脑血管病杂志,2013,11(4):395-397.
[16] 胡方方,徐书雯,谢静芳,等.老年急性脑梗死患者血浆氧化低密度脂蛋白与颈动脉粥样硬化斑块的关系[J].实用医学杂志,2013,29(11):1788-1790.
[17] Cuadrado - Godia E,Ois A,Garcia - Ramallo E,et al.Biomarkers to predict clinical progression in small vessel disease strokes prognostic role of albuminuria and oxidized LDL cholesterol[J].Atherosclerosis,2011,219(1):368-372.
[18] 程静,陆正齐,黄建华.LPA+93C>T基因多态性与LP(a)水平及不同亚型脑梗死的关系[J].黑龙江医学,2014,38(8):878-882.
[19] 王静,夏寿扬,李治锋.脑梗死患者血清同型半胱氨酸、脂蛋白a变化及其相关性分析[J].国际检验医学杂志,2014,35(16):2159-2160.
[20] Bos S,Duvekot MH,Touw-Blommesteijn AC,et al.Lipoprotein (a) levels are not associated with carotid plaques and carotid intima media thickness in statin-treated patients with familial hypercholesterolemia[J].Atherosclerosis,2015,242(1): 226-229.
R743.3 R255.2
B
10.3969/j.issn.1672-1349.2017.18.036
1672-1349(2017)18-2334-05
2016-11-09)
(本文编辑 王雅洁)
西南医科大学附属中医医院(四川泸州646000),E-mail:fanxiuun415@126.com
信息:范秀云.血浆TXB2、oxLDL和Lp(a)在急性脑梗死病人中的水平变化[J].中西医结合心脑血管病杂志,2017,15(18):2334-2338.



