脑梗死急性发作期,缺血脑组织血流灌注迅速恢复即血管再通,可明显改善病人预后,降低致残率或致死率[1]。有研究报道,急性脑梗死病人于发病4.5 h内接受重组组织型纤溶酶原激活剂(rt-PA)或尿激酶静脉溶栓治疗可及时恢复病人脑血流灌注,缓解神经细胞损伤[2]。由于4.5 h较短,在此时间窗内进行静脉溶栓治疗病人较少;对急性大脑中动脉、颈内动脉等大动脉闭塞型脑梗死病人,单纯静脉溶栓治疗后血管再通率相对较低,且部分病人常伴有远端血管闭塞,增加治疗难度[3]。目前,机械取栓、支架置入术及球囊扩张等血管介入治疗已成为急性脑梗死的重要治疗方式,可明显提高血管再通率[4]。本研究探讨超早期介入治疗伴有远端血管栓塞的急性大动脉闭塞型脑梗死的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 收集2016年1月—2017年6月我院收治的,伴有远端血管栓塞的急性大动脉闭塞型脑梗死病人43例作为研究对象,入选标准:均符合中国急性缺血性脑卒中诊治指南(2014)中诊断标准[5],且均经头颅CT、头颅CT血管成像或MRI、MR血管成像、数字减影血管造影等检查确诊;均为大动脉闭塞型脑梗死,且伴有远端血管栓塞;治疗前无颅内出血或明显出血倾向;治疗期间未使用对血压、心率有明显影响的药物;均为首次发病,病人入组前未接受过抗血小板、降纤、溶栓、抗凝等治疗。排除标准:伴有严重肝、肾功能障碍或凝血功能障碍;脑血管畸形或既往有颅内出血、脑动脉瘤发病史;昏迷或伴癫痫发作;存在其他静脉溶栓治疗及支架取栓禁忌证[5-6]。将43例病人根据治疗方案分为观察组和对照组。观察组19例,男12例,女7例;年龄49~78(67.34±5.42)岁;基础疾病:高血压6例,冠心病11例,血脂异常7例;闭塞血管:大脑中动脉13例,颈内动脉5例,椎-基底动脉1例。对照组24例,男14例,女10例;年龄47~76(68.04±4.89)岁;基础疾病:高血压7例,冠心病13例,血脂异常8例;闭塞血管:大脑中动脉16例,颈内动脉6例,椎-基底动脉2例。两组临床资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 研究方法
1.2.1 观察组 于发病4.5 h内给予选择性动脉溶栓、取栓、血管成形或支架置入等介入治疗;入院后行头颅CT平扫检查,排除颅内出血,之后给予rt-PA静脉溶栓治疗,并同时行头颅CT血管成像或MRI、MR血管成像等检查,明确闭塞血管;行气管插管全身麻醉,采取Seldinger技术穿刺病人右侧股动脉,并置入6~8 F动脉鞘,之后行数字减影血管造影检查,观察血栓部位及病变特点,并评估侧支代偿情况;经超滑导丝置入微导管至血栓远端,反复抽动导丝对血栓进行破碎,在微导丝指引下将3 F微导管送至血栓近端并固定,抽出微导丝,采用脉冲式注射rt-PA,最大剂量不超过90 mg,并每隔5 min进行1次数字减影血管造影检查,血管再通后立即注射rt-PA;溶栓后若发现有残余血栓进行支架取栓,取Rebar-18微导管,在导丝引导下置入至血栓处远端,将导丝撤出,取4mm×15mm的Solitaire AB支架置入血栓远端并释放支架,之后静置约5 min,同时取出微导管和支架,反复取栓;取栓后血管狭窄率70%以上的病人行球囊扩张术;若狭窄段有夹层形成或存在明显回缩,则行支架置入术;支架放置后,若病人出现血管壁毛糙或血栓形成,经微导管注射rt-PA,再次行数字减影血管造影检查,闭塞动脉通畅后结束手术。若手术>3 h后仍无法开通血管,则停止手术。术后24 h给予抗血小板聚集、自由基清除、营养脑神经、改善微循环等治疗;术后24 h给予氯吡格雷和阿司匹林口服,根据病人恢复情况3~6个月后停用氯吡格雷,继续口服阿司匹林。
1.2.2 对照组 入院后行头颅CT平扫检查,排除颅内出血;给予rt-PA治疗,用量为0.9 mg/kg,最大剂量90 mg,其中10%静脉注射,余90%加入250 mL生理盐水静脉输注,60 min内输注完毕。溶栓治疗后24 h给予抗血小板聚集、自由基清除、营养脑神经、改善微循环等治疗;给予氯吡格雷和阿司匹林口服,并根据病人恢复情况3~6个月后停用氯吡格雷,继续服用阿司匹林。
1.3 观察指标 分别于治疗前及治疗1周后、2周后采用美国国立卫生研究院卒中量表(NIHSS)评分评价病人神经功能缺损程度[7],总分0~42分,得分越高提示病人神经功能受损程度越严重。随访3个月,采用改良Rankin量表(mRS)评分评价病人预后[8],使用6级评分法(0~5分),0~2分为预后良好,3~5分为预后不良。随访3个月,采用日常生活活动能力(ADL)评分评价病人术后生活能力,总分为100分,分数越高提示病人生活能力恢复越好[9]。记录两组血管再通情况,参照脑梗死溶栓等级系统评价病人血管通畅情况[10],分为0~3级,其中0~1级为无再通,2级为部分再通,3级为完全再通。记录两组出血性事件发生情况,包括鼻衄出血、牙龈出血、脑出血、消化道出血等。随访3个月,记录两组疾病复发率。
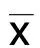
2 结 果
2.1 两组治疗前后NIHSS评分比较 治疗1周后、2周后,两组NIHSS评分均低于治疗前(P<0.05),且观察组NIHSS评分均低于对照组,差异均有统计学意义(P<0.05)。详见表1。
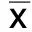
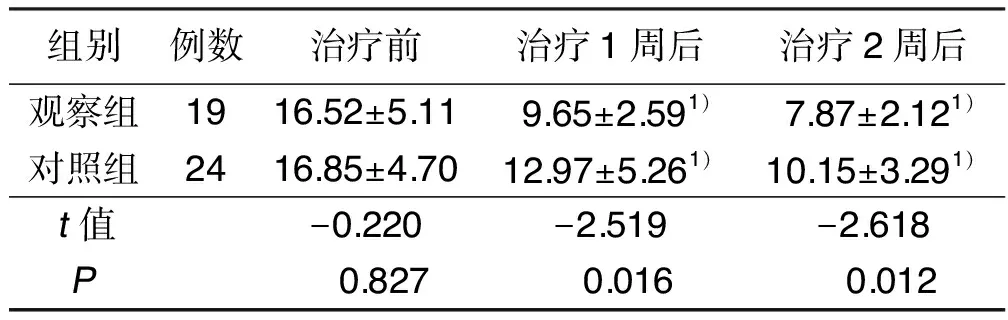
组别例数治疗前治疗1周后治疗2周后观察组1916.52±5.119.65±2.591)7.87±2.121)对照组2416.85±4.7012.97±5.261)10.15±3.291)t值-0.220-2.519-2.618P 0.827 0.016 0.012
与同组治疗前比较,1)P<0.05
2.2 两组血管再通情况比较 观察组血管完全再通情况优于对照组,差异有统计学意义(P<0.05)。详见表2。
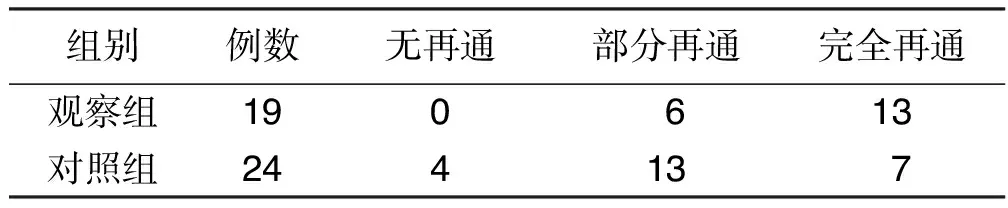
表2 两组血管再通情况比较 例
注:两组完全再通情况比较,χ2=7.904,P=0.019
2.3 两组近期预后和复发率比较 治疗3个月后,观察组预后良好率高于对照组,复发率低于对照组,差异均有统计学意义(P<0.05)。详见表3。
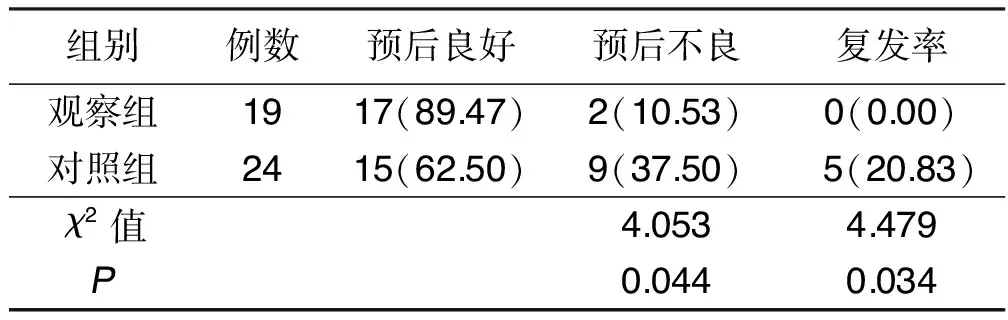
表3 两组近期预后和复发率比较 例(%)
2.4 两组治疗前后ADL评分比较 治疗1个月后、3个月后,两组ADL评分均高于治疗前(P<0.05),且观察组ADL评分均高于对照组同时间,差异均有统计学意义(P<0.05)。详见表4。
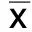
组别例数治疗前治疗1个月后治疗3个月后观察组1959.47±11.6889.29±6.141)94.37±4.491)对照组2460.13±10.8782.34±10.051)89.52±7.821)t值-0.1912.6452.404P 0.8490.0110.021
与同组治疗前比较,1)P<0.05
2.5 两组出血性事件发生率比较 两组出血性事件发生率比较,差异无统计学意义(P>0.05)。详见表5。

表5 两组出血性事件发生情况比较
注:两组出血性事件发生率比较,χ2=1.342,P=0.564
3 讨 论
急性脑梗死指由于各种原因导致局部脑组织血液供应中断,从而引发缺血性坏死,并造成病人神经功能受损,且损伤具有不可逆性;正常脑组织与梗死中心的坏死区域之间形成一个缺血半暗带,此部分脑组织具有一定短暂生存的能力,若能及时恢复血液灌注,可促进缺血半暗带脑组织逐渐恢复正常;若缺血时间过长或缺血较严重,缺血半暗带脑组织可能出现不可逆性坏死,造成梗死面积进一步扩大[1,10]。因此,临床对急性脑梗死病人尽快实现血管再通,恢复脑血流灌注具有重要意义。静脉溶栓具有创伤小、简单方便、快捷、时间短等特点,可为急性脑梗死病人进一步治疗争取宝贵时间[11]。急性大动脉闭塞型脑梗死及伴有远端血管栓塞病人,单纯依靠静脉溶栓治疗实现血管完全再通难度较大,其再通率10%~45%[12]。近年来,随着球囊、支架技术及影像学技术不断发展与完善,血管内支架成形术已成为治疗急性大动脉闭塞型脑梗死的重要方案,可显着提高病人的血管再通率[13]。
本研究结果显示,观察组血管完全再通率优于对照组,表明血管内介入局部选择性动脉内溶栓治疗联合碎栓、取栓及球囊扩张、支架置入等超早期介入治疗可显着提高血管再通情况。血管介入局部选择性动脉内溶栓直接向血栓栓塞处注射药物,可明显提高局部溶栓药物浓度,同时结合微导管导丝进行碎栓,有利于促进血栓溶解[14]。残留血栓者行机械取栓,其中Solitaire AB支架属于可回收性取栓装置,取栓过程中,展开的支架可完全或大部分将血栓覆盖,对血栓进行包裹、压碎,回拉过程取出全部或部分血栓,从而明显提高血管再通率[15]。相关研究显示,在8 h内采取Solitaire AB支架进行取栓,20例病人中18例病人血管明显恢复血供,血管再通率达到90%[16]。取栓之后血管存在严重狭窄病人给予球囊扩张血管成形术或支架植入术,可有效恢复狭窄血管管径,达到血管再通的目的。
本研究结果可见,治疗1周后、2周后,两组NIHSS评分均显着低于治疗前(P<0.05),且观察组NIHSS评分均显着低于对照组(P<0.05),提示相较于单纯静脉溶栓治疗,超早期血管内介入治疗可显着改善病人神经功能缺损,分析原因可能为脑组织神经细胞对缺氧缺血耐受力较差,急性脑梗死病人发病后较短时间内出现不可逆损伤,且随着血管闭塞时间延长,神经细胞损伤程度不断加重,及时开通血管后,脑组织血流灌注不断恢复,改善脑组织缺血情况,进而改善病人神经功能损伤[17]。进一步分析发现,随访3个月后,观察组预后良好率及ADL评分均明显优于对照组,表明超早期血管内介入治疗可明显改善病人近期预后,并提高生活质量。血管内介入局部选择性动脉内溶栓通过定时进行数字减影血管造影检查,可直接观察血栓溶解情况,血管再通后停止用药,可降低出血性事件的发生风险[18]。本研究结果显示,两组出血性事件发生率比较,差异无统计学意义(P>0.05),表明超早期行血管内介入治疗并未增加出血性事件风险。
综上所述,超早期介入治疗伴有远端血管栓塞的急性大动脉闭塞型脑梗死,可改善病人神经功能及近期预后、生活质量,且未增加出血风险。由于本研究随访时间较短,且样本量有限,今后应扩大样本量,并延长随访时间,观察远期疗效。



