李 伟,谭晓刚
(1.河南省南阳市中心医院胸外科 473009;2.中国医学科学院肿瘤医院胸外科,北京100021)
肺癌是一种发病率与病死率最高的癌症,并且不断上升,老年患者占一半以上,是老年患者癌发相关疾病而导致死亡的主要因素,研究发现吸烟是肺癌发生的重要危险因素[1-2]。治疗肺鳞状细胞癌主要方式是肺切除术,对于确诊时处于晚期的患者来说,化疗是重要的治疗手段,对一般情况尚可的老年患者给予合适的化疗,有利于延长生存期[3-6]。而且,鳞状细胞癌对放疗敏感,在肿瘤早期阶段具有合适的手术机会,在其晚期可以行放、化疗等辅助治疗[7]。随着靶向治疗进入非小细胞肺癌的治疗中,其肺癌患者预后的生存率得到相应地提高,但是专门有关鳞状细胞癌的治疗效果以及其疗效对非小细胞肺癌预后生存率影响的报道较少。本研究通过对肺鳞状细胞癌患者行手术切除术,分析术前临床表现、术后治疗方案等对患者预后生存率的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2006年5月至2008年5月河南省南阳市中心医院收治的肺鳞状细胞癌患者210例,其中男169例,女41例;年龄61~78岁,平均(68.5±20.2)岁;有吸烟史者共167例(79.5%)。根据2009年国际肺癌研究协会的TNM分期对所有患者重新进行分期诊断,术前均行CT和纵隔镜检查,根据患者的CT和纵隔镜检查结果判定纵隔淋巴结异常程度,共分4组:(1)未见肿大(纵隔淋巴结未见异常)94例;(2)单组淋巴结肿大(单个淋巴结短径大于10mm)60例;(3)多组不融合肿大(多组淋巴结且彼此之间不融合成团,并有2个及以上的淋巴结短径大于10mm)52例;(4)多组融合肿大(多组纵隔淋巴结融合)4例。
1.2 方法 所有患者行不同术式的外科治疗,所有术式与系统性淋巴结清扫术结合。术后行放疗或化疗两种不同的辅助治疗。其中,针对原发灶瘤床、纵隔与肺门行放疗;化疗方案主要是包括紫杉醇联合顺铂或卡铂及吉西他滨联合顺铂等。患者及家属均了解手术与辅助治疗风险,并签署知情同意书。采用门诊及电话随访。无失访者,2013年5月1日截止随访。
1.3 统计学处理 采用SPSS16.0统计软件分析,计量资料以表示,计数资料以百分比(%)表示,采用Kaplan-Meier法比较生存率(Log-rank检验)、逐步Cox回归进行分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 患者1、3、5年生存率情况 无手术死亡者。患者术后1、3、5年生存率分别为89.0%、68.6%、56.2%;TNM 分期的Ⅰ期患者1、3、5年生存率为97.3%、82.4%、70.5%,Ⅱ期为92.2%、73.4%、61.4%,Ⅲ a期为77.8%、50.0%、39.5%。
2.2 肺鳞状细胞癌预后的单因素分析 患者术前是否有吸烟史、纵隔淋巴结异常程度、TNM分期以及清扫淋巴结的组数、纵隔淋巴结清扫组数对肺鳞状细胞癌患者生存率的影响显着,差异有统计学意义(P<0.05)。然而,性别、肿瘤的部位、术式、术后辅助治疗以及淋巴结清扫部位对患者生存率的影响差异无统计学意义(P>0.05),见表1。
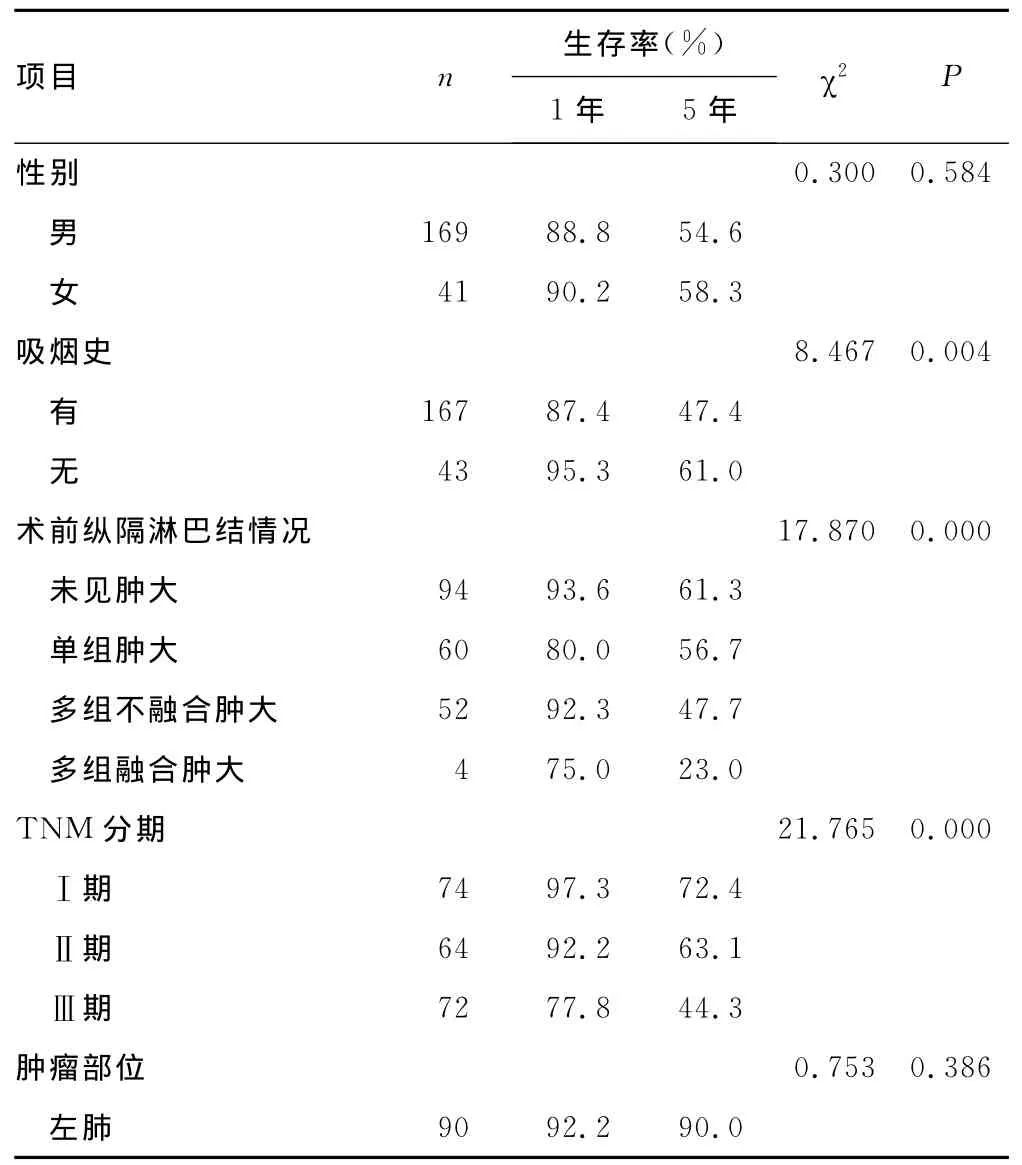
表1 Kaplan-Meier法对肺鳞状细胞癌预后的单因素分析
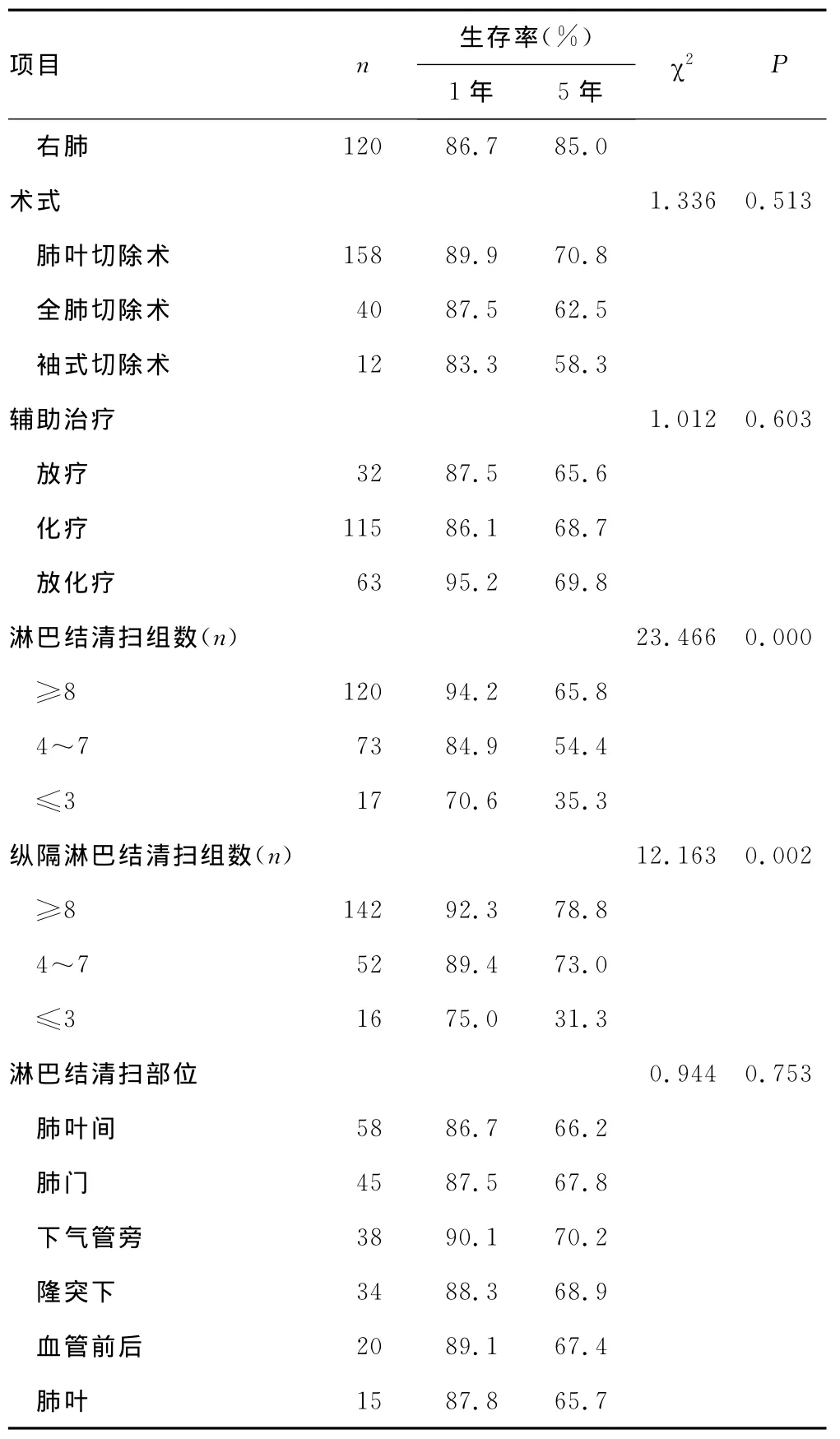
续表1 Kaplan-Meier法对肺鳞状细胞癌预后的单因素分析
2.3 Cox回归分析肺鳞状细胞癌预后的影响因素 对单因素分析肺鳞状细胞癌预后影响显着的因素采用逐步回归法进行Cox模型分析结果,见表2。有无吸烟史(χ2=16.198,P=0.000)、术前纵隔淋巴结异常程度(χ2=8.873,P=0.003)、TNM分期(χ2=18.718,P=0.000)、纵隔淋巴结清扫组数(χ2=4.897,P=0.027)是肺鳞状细胞癌患者预后的影响因素。
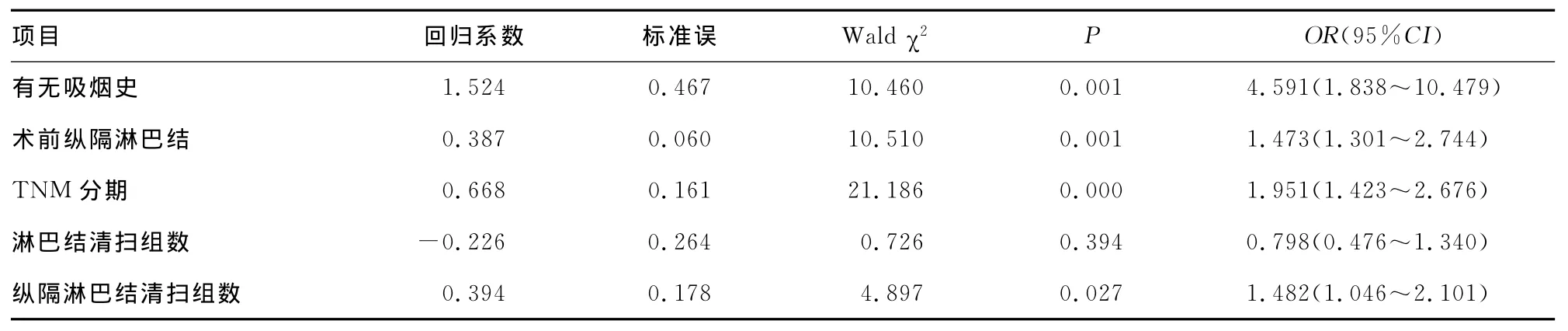
表2 Cox回归分析肺鳞癌患者预后影响因素
3 讨 论
本研究通过对老年肺鳞状细胞癌患者术前检查纵隔淋巴结异常程度,并进行TNM分期,术后随访,分析老年肺鳞状细胞癌患者预后的生存率及影响因素,结果发现有无吸烟史、术前纵隔淋巴结异常程度、TNM分期、纵隔淋巴结清扫组数是肺鳞癌患者预后的影响因素。
本研究210例老年肺鳞癌患者3年生存率为68.60%,与已有研究生存率(45.00%~69.00%)的结果基本一致[8-9]。不同的TNM分期,患者的生存率不同,Ⅰ期患者1、3、5年生存率最高,其次是Ⅱ期患者的,最低的是Ⅲa期患者的,这与已有研究结果一致[10]。不同的TNM分期患者的生存率不同,从Ⅰ期到Ⅲ期患者的死亡危险依次增大,以往研究发现,TNM分期是癌症患者预后的一种主要影响因素,准确的TNM分期能够指导医疗人员制定个体化的手术方案与术后辅助治疗,有利于分析预后以及临床研究的比较,在一定程度上预测患者的预后[11]。
单因素分析发现,患者术前有无吸烟史、纵隔淋巴结异常程度、TNM分期、清扫淋巴结的组数与纵隔淋巴结清扫组数对肺鳞状细胞癌患者生存率的影响显着。逐步Cox回归发现,有无吸烟史、术前纵隔淋巴结异常程度、TNM分期以及纵隔淋巴结清扫组数是肺鳞状细胞癌患者预后的影响因素。吸烟不仅是肺鳞状细胞癌发生的危险因素,而且是患者预后的危险因素[2]。本研究发现,有吸烟史的肺鳞状细胞癌患者的病死率是不吸烟患者的4倍以上。术前纵隔淋巴结异常程度越严重,肺鳞癌患者的死亡危险越大,由此表明术前影像检查纵隔淋巴结异常程度的重要性,确定纵隔淋巴结肿大程度有助于对老年肺鳞状细胞癌患者进行准确的TNM分期。虽然单因素分析结果显示,清扫淋巴结的组数对肺鳞状细胞癌患者生存率影响显着,但是在逐步Cox筛选后的最佳模型中淋巴结清扫组数被剔除(P≤0.05变量进入模型;P>0.1,剔除变量),这说明淋巴结清扫组数对肺鳞状细胞癌患者预后的生存率影响作用不明显,对患者的生存率提高效果不明显,但是纵隔淋巴结清扫组数Cox回归分析发现其对肺鳞状细胞癌患者生存率影响显着,这提示纵隔淋巴结清扫组数会影响肺鳞状细胞癌患者预后的生存状况。Darling等[12]研究认为,清扫淋巴结的组数有利于术后准确的TNM分期,由此,在老年肺鳞状细胞癌患者的治疗中清扫淋巴结,尤其是纵隔淋巴结的清扫是非常必要的,清扫的组数越多,就越有利于患者的预后。然而,肿瘤的部位、术式、术后辅助治疗、淋巴结清扫部位对患者预后生存没有明显的影响。
综上所述,在对老年人肺鳞状细胞癌患者治疗中要控制吸烟,吸烟会增大预后死亡危险;术前准确的TNM分期对制定个体化的手术方式与辅助治疗方案的选择有指导作用,是预后生存的影响因素;纵隔淋巴结清扫的组数越多,越有利于老年人肺鳞状细胞癌患者的预后。
[1]李才,田作春,朱永德.老年非小细胞肺癌外科治疗216例临床分析[J].中国老年学杂志,2012,32(2):269-271.
[2]杜华贞,李维山,张印坡.肺鳞癌组织中人乳头状瘤病毒DNA的分型检测及临床意义[J].重庆医学,2013,42(12):1368-1369.
[3]蒋朝旭,蒋绍仟.107例早期支气管黏膜内微小肺癌的纤维支气管镜检查分析[J].重庆医学,2012,41(27):2836-2838.
[4]江波,赵金奇,何文杰.化疗对老年晚期非小细胞肺癌疗效及预后的影响[J].中国老年学杂志,2011,31(23):4549-4550.
[5]Ganti AK,Weir AB,Hurria A.Treatment of non-small cell lung cncer in the older patient[J].J Natl Compr Canc Netw,2012,10(2):230-239.
[6]Fang G,Brooks JM,Chrischilles EA.Apples and oranges?Interpretations of risk adjustment and instrumental variable estimates of intended treatment effects using observational data[J].Am J Epidemiol,2012,175(1):60-65.
[7]姜力豪,任庆兰.鼠双微染色体2基因对鳞状细胞癌预后评估的研究进展[J].重庆医学,2013,42(8):952-954.
[8]岳东升,车娟娟,李跃,等.肺鳞状细胞癌450例预后分析[J].中华外科杂志,2013,51(2):161-165.
[9]Berghmans T,Pasleau F,Paesmans M,et al.Surrogate markers predicting overall survival for lung cancer:ELCWP recommendations[J].Eur Respir J,2012,39(1):9-28.
[10]Maniwa T,Okumura T,Isaka M,et al.Recurrence of mediastinal node cancer after lobe-specific systematic nodal dissection for non-small-cell lung cancer[J].Eur J Cardiothor Surg,2013,44(1):e59-64.
[11]吴梅娜,王玉艳,安彤同,等.541例女性晚期非小细胞肺癌患者的预后因素分析[J].中国肺癌杂志,2011,14(3):245-250.
[12]Darling GE,Allen MS,Decker PA,et al.Randomized trial of mediastinal lymph node sampling versus complete lymphadenectomy during pulmonary resection in the patient with N0or N1(less than hilar)non-small cell carcinoma:Results of the American College of Surgery Oncology Group Z0030Trial[J].J Thorac Cardiovasc Surg,2011,141(3):662-670.



