陈 卉,凌智瑜,杜华安,刘增长,殷跃辉,苏 立
(重庆医科大学附属第二医院心血管内科,重庆 400010)
两例主动脉窦起源室性早搏/心动过速的心电图特点及导管消融治疗研究
陈 卉,凌智瑜△,杜华安,刘增长,殷跃辉,苏 立
(重庆医科大学附属第二医院心血管内科,重庆 400010)
目的 探讨主动脉窦起源室性早搏/心动过速的体表心电图特点及导管消融策略。方法 选择两例经心内电生理检查证实分别起源于左冠状动脉窦及右冠状动脉窦的室性早搏/心动过速病例,分析其体表心电图特点,并进行心内电生理检查及导管消融治疗。结果 两例患者室性早搏/心动过速时体表心电图Ⅱ、Ⅲ、aVF导联均呈高大的R波型,aVR导联呈QS型,V1导联R波时限指数均大于或等于50%、波幅指数均大于或等于30%。其中,起源于左冠状动脉窦者Ⅰ导联呈rS型,aVL呈QS型,胸前导联移行位于V2~3;起源于右冠状动脉窦者Ⅰ导联呈Rs型。两例患者均成功消融,无并发症,随访12月无复发。结论 起源于主动脉窦的室性早搏/心动过速体表心电图具有特征性的表现,导管消融主动脉窦内室性早搏/心动过速安全、有效。
心动过速,室性;Valsalva窦;室性早搏复合征;主动脉窦;导管消融;心电图
起源于主动脉窦的室性早搏(PVCs)/室性心动过速(VT)自20世纪90年代被报道以来,引起了心脏电生理界的普遍关注,相关研究也在近10年里不断深入,下面结合本院两例成功消融病例,从发病率、体表心电图特征及消融靶点定位、并发症的预防、消融能量选择等方面进行分析,现报道如下。
1 资料与方法
1.1 一般资料 病例1,女,19岁,反复心悸7年,外院24 h动态心电图示频发单形性PVCs(24 h>15 000次)伴短阵室速,PVCs与VT的QRS形态一致。既往服用酒石酸美托洛尔等抗心律失常药物心悸症状缓解不明显。体格检查、实验室检查、心脏彩超无异常发现。体表十二导联心电图示PVCs呈类左束支样图形,电轴右偏,Ⅰ导联rS波型,aVL导联QS波型,Ⅱ、Ⅲ、aVF导联R波型,胸前导联移行位于V2导联,V5~6导联为高振幅R波,无S波(图1A)。病例2,男,17岁,反复心悸1年,本院24 h动态心电图示频发单形性PVCs(24 h 30 696次),既往服用倍他乐克等抗心律失常药物,心悸症状缓解不明显。入院后体格检查、实验室检查、心脏彩超示无器质性心脏病。体表十二导联心电图示PVCs呈类左束支样图形,Ⅰ导联Rs波型,aVL导联rS波型,Ⅱ、Ⅲ、aVF导联高振幅R波型,胸前导联移行位于V1导联,V5~6呈高振幅R波,无S波,见图2A。
1.2 方法 两例患者术前均停用抗心律失常药物5个半衰期以上。术中心电图监护提示频发单源性PVCs,PVCs形态与平时发作时一致。常规消毒穿刺右股静脉并置入8 F动脉鞘,采用Caro 3系统及Carto Navi Star冷盐水灌注电极进行PVCs三维激动标测,在PVCs时构建右室流出道电解剖图像,提示最早激动点位于流出道间隔部,但局部心室激动较体表心电图QRS起始提前小于20 ms。考虑起源于左室流出道可能,故穿刺右股动脉并放置8 F动脉鞘,将Carto Navi Star盐水大头电极送入左心室流出道及主动脉窦,构建PVCs时主动脉窦及左室流出道电解剖图。两例患者分别在左冠状动脉窦(LASC)及右冠状动脉窦(RASC)内标测到最早激动点(图1E、F,图2E、F),较体表心电图QRS起始部分别提前31.82、40.15 ms(图1B、图2B)。消融前行冠状动脉造影,确定靶点距冠状动脉开口的距离大于8 mm(图1D、图2D)。两例患者消融的参数均为20 W,温控为45 ℃,冷盐水灌注速度17 mL/min。两例PVCs均于靶点消融10 s内消失,累计放电60 s。成功消融终点为基础状态及静脉滴注异丙肾上腺素后均不能诱发同种形态PVCs和(或)VT。消融后再次行冠状动脉造影示无冠状动脉损伤。
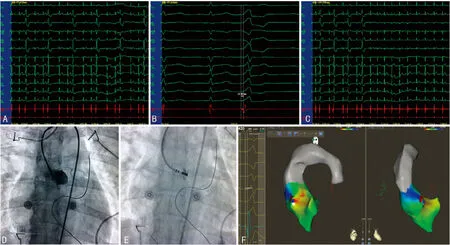
图1 病例1相关图片
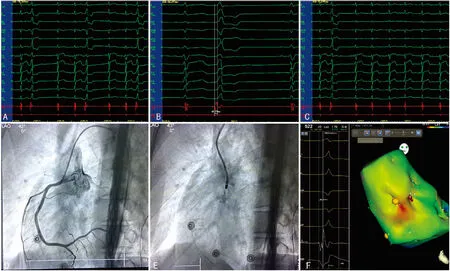
图2 病例2相关图片
2 结 果
两例患者PVCs/VT时体表心电图Ⅱ、Ⅲ、aVF导联均呈高大的R波型,aVR导联呈QS型,V1导联R波时限指数均大于或等于50%、波幅指数均大于或等于30%。其中,起源于LASC者Ⅰ导联呈rS型,aVL呈QS型,胸前导联移行位于V2~3;起源于RASC者Ⅰ导联呈Rs型。两例患者均成功消融,无并发症,随访12个月无复发。
3 讨 论
国内外研究报道指出[1-2],在PVCs/VT中起源于主动脉窦者并非少数。因此对于PVCs/VT的消融,主动脉窦部是需常规考虑的靶点。本文结合国内外目前的研究结果,对主动脉窦起源PVCs/VT的心电图特点及导管消融治疗进行讨论如下。
3.1 主动脉窦部起源PVCs/VT的体表心电图特点 成功的导管消融有赖于精确的靶点定位,体表十二导联心电图对于 PVCs/VT起源部位的判断有一定帮助,通过对体表心电图的分析能够提高导管消融的效力,减少术中辐射量并且有助于减少消融并发症的发生。
1997年Callans在对33例反复单形性VT患者进行的临床研究中发现,当室速时心电图表现满足流出道室速的特征(左束支传导阻滞并心电轴向下),且胸前导联移行早于V2,则提示室速起源于左心室流出道。本研究病例1胸前导联移行发生在V2,病例2胸前导联移行发生在V1,均符合以上标准。10年后,Yamada等[3]指出上述方法的敏感性并没有想象中那么高。在其研究中有20%起源于主动脉窦的PCVs/VT胸前导联移行发生在V3导联或之后。研究同时指出,出现这种情况的原因是优势传导通路的存在。2004年张劲林等[4]发现V5、V6导联均无s波对于确定室速起源于主动脉窦的特异性为90%。2002年Ouyang等[5]指出:V1或V2导联R波时限指数大于或等于50%和R/S振幅指数大于或等于30%提示病灶在主动脉窦。在本研究中,病例1的R波时限指数为52%,R/S振幅指数为1;病例2的R波时限指数为60%,R/S振幅指数为大于1,符合上述标准。2011年,Yoshida等[6]发现R波时限指数及R/S振幅指数在心脏存在转位的患者中精确度较低,并提出胸前导联移行区(TZ)指数作为鉴别诊断的新指标,TZ小于0用于预测VT和(或)PVCs起源于主动脉窦的敏感性为88%,特异性为82%。同年,Betensky等[7]提出胸前导联移行区指数和V2导联移行比是优于R波时限指数与R/S波幅指数的新预测指标,在此之前,移行区位于V3导联的PVCs/VT的鉴别一直是临床医生棘手的问题,但其精确度在随后的研究中并没有得到肯定。2014年,Yoshida等[8]继TZ指数后提出SV2/RV3指数这一特异性及敏感性均高于此前各种同类型指标的又一新指标。在胸前导联移行位于V3导联的亚组中其优越性同样明显。Yoshida指出当SV2/RV3≤1.5则提示PVCs或VT于左室流出道,若大于1.5,提示起源于右室流出道。本研究中两患者的SV2/RV3均小于或等于1.5。
综上可知,对心电图进行逐步分析有助于指导高效地进行靶点定位。但是,由于体表心电图形态不仅取决于异位搏动的起源部位,同时还受到心脏解剖转位,心电导联的体表位置不同,心室肥大,优势传导通路的存在等的影响。故在实际的临床工作中,需结合每位患者的具体情况,并借助于起搏标测、激动标测、三维标测等手段进行综合分析。
3.2 主动脉起源室性心律失常的标测和消融新进展 目前,射频导管消融被认为是治疗特发性单形性PVCs/VT安全、有效的方法。但是,由于主动脉窦在解剖和功能上的特殊性,必然导致围绕主动脉窦的消融,尤其是冠状窦口的消融更复杂,出现并发症的可能性更大。冠状动脉急性闭塞是射频导管消融主动脉窦起源PVCs/VT危及生命的主要并发症。传统的观点认为,在距冠状动脉开口大于8 mm范围内消融是安全的,故消融前先行冠状动脉造影以确定消融导管尖端与冠状窦口之间的距离是有必要的。然而,Hoffmayer等[9]通过对35例主动脉根部起源VT患者采用心脏内超声及三维构图相结合的方式使32例患者免于冠状动脉造影并且在没有发生任何急慢性并发症的情况下进行了消融。该研究认为,在仔细的心室内超声及三维构图的指导下,91%患者可以免除冠状动脉造影,而在主动脉根部进行安全的消融。这样做将大大降低造影剂过敏、造影剂肾病、造影过程中空气栓塞的发生率,并且减少放射线的暴露。
冷冻消融被认为是消融过程中血栓形成风险最小、冠状动脉狭窄发生风险最低的消融方式。D′Avila等[10]、Di Biase等[11]分别通过动物实验及多中心临床研究证明:对于主动脉窦部的消融,冷冻消融是较射频消融更安全的消融方式。主动脉根部血流湍急,保证消融导管贴壁良好是消融成功的关键之一。与射频导管消融相比,冷冻消融时温度降低到-80 ℃,导管与组织间能保持较好的黏合度。Mcdonnell等[12]在其研究中指出:冷冻消融的安全性优于射频消融的原因可能与组织损伤的机制有关。与射频消融对组织产生机械性损伤不同,冷冻消融通过N2O产生低温对组织形成的是渗透性的损伤,低温所致的缺血、炎症最终导致了细胞的损伤、坏死,坏死区域随后由纤维组织替代,从而较好地保留了周围组织结构。但鉴于目前相关研究的样本量有限,其安全性、可靠性尚需进一步实践的检验。
[1]Yamada T,Mcelderry HT,Doppalapudi H,et al.Idiopathic ventricular arrhythmias originating from the aortic root prevalence,electrocardiographic and electrophysiologic characteristics,and results of radiofrequency catheter ablation[J].J Am Coll Cardiol,2008,52(2):139-147.
[2]贾玉和,楚建民,王靖,等.V1导联呈qS型提示流出道室性早搏起源于冠状动脉[J].中华心律失常学杂志,2011,15(1):19-22.
[3]Yamada T,Murakami Y,Yoshida N,et al.Preferential conduction across the ventricular outflow septum in ventricular arrhythmias originating from the aortic sinus cusp[J].J Am Coll Cardiol,2007,50(9):884-891.
[4]张劲林,王方正,马坚,等.体表心电图鉴别心室流出道特发性室性心动过速的起源部位[J].临床心血管病杂志,2004,20(8):455-457.
[5]Ouyang F,Fotuhi P,Ho SY,et al.Repetitive monomorphic ventricular tachycardia originating from the aortic sinus cusp:electrocardiographic characterization for guiding catheter ablation[J].J Am Coll Cardiol,2002,39(3):500-508.
[6]Yoshida N,Inden Y,Uchikawa T,et al.Novel transitional zone index allows more accurate differentiation between idiopathic right ventricular outflow tract and aortic sinus cusp ventricular arrhythmias[J].Heart Rhythm,2011,8(3):349-356.
[7]Betensky BP,Park RE,Marchlinski FE,et al.The V(2) transition ratio:a new electrocardiographic criterion for distinguishing left from right ventricular outflow tract tachycardia origin[J].J Am Coll Cardiol,2011,57(22):2255-2262.
[8]Yoshida N,Yamada T,Mcelderry HT,et al.A novel electrocardiographic criterion for differentiating a left from right ventricular outflow tract tachycardia origin:the V2S/V3R index[J].J Cardiovasc Electrophysiol,2014,25(7):747-753.
[9]Hoffmayer KS,Dewland TA,Hsia HH,et al.Safety of radiofrequency catheter ablation without coronary angiography in aortic cusp ventricular arrhythmias[J].Heart Rhythm,2014,11(7):1117-1121.
[10]D′avila A,Thiagalingam A,Holmvang G,et al.What is the most appropriate energy source for aortic cusp ablation? A comparison of standard RF,cooled-tip RF and cryothermal ablation[J].J Interv Card Electrophysiol,2006,16(1):31-38.
[11]Di Biase L,Al-Ahamad A,Santangeli P,et al.Safety and outcomes of cryoablation for ventricular tachyarrhythmias:results from a multicenter experience[J].Heart Rhythm,2011,8(7):968-974.
[12]Mcdonnell K,Rhee E,Srivathsan K,et al.Novel utility of cryoablation for ventricular arrhythmias arising from the left aortic cusp near the left main coronary artery:a case series[J].Heart Rhythm,2014,11(1):34-38.
Electrocardiographic characteristics and catheter ablation of two patients with premature ventricular contractions/ventricular tachycardia arising from the aortic sinus of valsalva
ChenHui,LingZhiyu△,DuHuaan,LiuZengzhang,YinYuehui,SuLi
(DepartmentofCardiology,theSecondAffiliatedHospital,ChongqingMedicalUniversity,Chongqing400010,China)
Objective To investigate the surface electrocardiographic characteristics and catheter ablation strategies for premature ventricular contractions(PVCs)/ventricular tachycardia (VT) originating from the aortic sinus cusps (ASCs).Methods Twelve-lead electrocardiographic analysis,electrophysiologic study and catheter ablation were performed in 2 patients with PVCs / VT which successfully eliminated from left ASCs and right ASCs respectively.Results The surface electrocardiographic analysis revealed large R wave on leadⅡ,Ⅲ and aVF,QS pattern in lead aVR,the precordial R wave transition at lead V2 or between lead V2 and V3,the indexes of R-wave duration and R/S-wave amplitude ≥50% and ≥30% respectively.In case one the successful ablation target located in left ASCs,the surface electrocardiography(ECG) revealed rS wave in leadⅠ,QS pattern in lead aVL and precordial R wave transition was between lead V2-3.In case two the successful ablation target located in right ASCs,the surface ECG showed Rs pattern in leadⅠ.Both patients received catheter ablation without any complication and recurrence during 12 months of follow-up.Conclusion PVCs / VT originating from ASCs have specific electrocardiographic characteristics,catheter ablation is safe and effective in treatment of PVCs /VT originating from the ASCs.
tachycardia,ventricular;sinus of Valsalva;ventricular premature complexes;aortic sinus cusps;catheter ablation;electrocardiography
陈卉(1989-),在读硕士,主要从事心律失常方面研究。△
论着·临床探讨
10.3969/j.issn.1671-8348.2016.23.019
R541.7+1
A
1671-8348(2016)23-3223-03
2016-04-16
2016-06-29)



