王小波,刘修余,王显飞
(川北医学院附属医院消化内科,四川南充 637000)
结直肠癌是全世界最常见的恶性肿瘤之一,在所有恶性肿瘤中其发病率位居第3位,病死率位居第2位,是消化系统中发病率及病死率最高的恶性肿瘤[1]。在我国,近年来随着人们生活水平的提高及饮食结构的变化,结直肠癌发病率逐渐升高[2-3],已成为我国最常见的消化道恶性肿瘤之一[4]。有研究报道,结直肠息肉检出率每增加1%,结直肠间期癌发病率将降低3%[5]。故结直肠息肉的早期筛查和治疗是降低结直肠癌发病率的重要预防措施,目前结肠镜检查是结直肠息肉检测的金标准,既能检出结直肠息肉,又能行治疗性的息肉切除术,是检出和清除结直肠息肉的首选方法[6]。但结合我国经济水平及医疗条件,尤其是在医疗资源落后的基层,对所有人群进行结肠镜筛查并不现实。因此,有必要利用结直肠息肉发病的危险因素来评估结直肠息肉的发生风险,筛查高危人群,从而有针对性地进行筛查工作,以提高筛查的效能,降低医疗费用,节约医疗资源。本研究将对结直肠息肉发病的危险因素进行分析,并根据分析结果建立评估结直肠息肉发生风险的列线图,从而客观、直观、个体化地评估结直肠息肉发生风险,有效筛查结直肠息肉高危人群,并提高高危人群对结直肠癌筛查的认识。
1 资料与方法
1.1 一般资料
选取2018年10月至2020年4月于本院内镜中心行结肠镜检查的人群为研究对象。纳入标准:(1)意识清醒,能够配合采集临床资料并完成调查;(2)肠道准备良好,结肠镜达回盲瓣。排除标准:(1)既往有结直肠病史(息肉、肿瘤等)者;(2)结肠镜未探及回盲瓣及肠道准备不充分者;(3)临床资料收集不完善者;(4)曾接受肠道切除手术者。2018年10月至2019年10月接受结肠镜检查的受检者被纳入制订列线图训练集,而在2019年11月至2020年4月接受结肠镜检查的受检者被纳入验证集。本研究2018年通过本院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 方法
收集受检者年龄、性别、家族肿瘤史(指一级亲属肿瘤史,包括消化道肿瘤和非消化道肿瘤)、吸烟史[从不吸烟,过去吸烟(已戒烟大于或等于3个月),现在吸烟]、饮酒史(轻度:≤1次/周,中度:2~3次/周,重度:≥4次/周)、辛辣食物(厌恶、偏爱)、腌制食品(偶尔:≤1次/周、经常:>1次/周)、体重指数(BMI)、脂肪肝(经腹部CT或B超诊断)、胆囊疾病史(经腹部CT或B超诊断)、糖尿病(参照《中国2型糖尿病防治指南》[7]的标准)、高脂血症(参照《中国成人血脂异常防治指南(2016年修订版)》[8]中的标准)、色素痣(指位于面部三角区的色素痣)、结直肠息肉(由具有3年以上操作经验的主治医师及副主任医师完成结肠镜检查,并诊断结直肠息肉)共14个因素。所有受试者均先接受问卷调查,然后完善结肠镜检查。
1.3 统计学处理

2 结 果
2.1 受检者的一般临床资料
根据纳入及排除标准最终655例受检者入选,其中456例受检者纳入训练集,199例受检者纳入验证集。训练集和验证集的临床数据基线资料比较,差异无统计学意义(P>0.05)。在两个队列中,通过结肠镜检出的结直肠息肉分别为159例(34.8%)和67例(33.7%),见表1。

表1 受检者的临床特征比较
2.2 结直肠息肉发生风险的单因素分析
在训练集中,将456例受检者按有无结直肠息肉分为有息肉组(n=159)和无息肉组(n=297),通过单因素logistic回归分析发现,年龄、BMI、性别、家族肿瘤史、吸烟、饮酒、辛辣食物、腌制食品、脂肪肝、胆囊疾病史、色素痣、糖尿病、高脂血症情况在两组比较,差异有统计学意义(P<0.05),见表2。

表2 基于训练集的单因素logistic回归分析
2.3 结直肠息肉发生风险的多因素分析
在训练集中,以有无结直肠息肉为因变量,以潜在危险因素为自变量,进行多因素logistic回归分析。结果显示:年龄(OR=1.03,95%CI:1.01~1.05)、家族肿瘤史(OR=2.41,95%CI:1.45~4.03)、吸烟[过去(OR=2.60,95%CI:1.32~5.15)、现在(OR=3.17,95%CI:1.89~5.34)]、脂肪肝(OR=2.17,95%CI:1.30~3.61)、胆囊疾病史(OR=1.76,95%CI:1.05~2.94)、色素痣(OR=3.65,95%CI:2.18~6.13)、高脂血症(OR=2.85,95%CI:1.76~4.61)是结直肠息肉发生风险的独立预测因素,见图1。
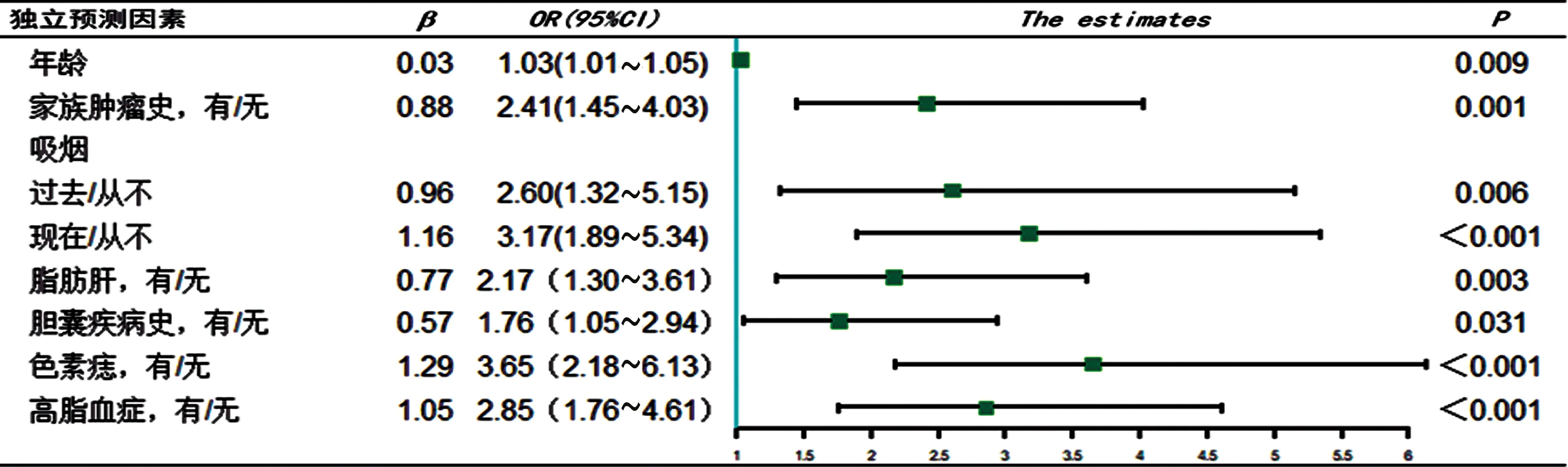
图1 基于训练集的多因素logistic回归分析
2.4 预测结直肠息肉发生风险列线图的建立
根据多因素logistic回归分析筛选出来的7个独立预测因素构建结直肠息肉发生风险列线图(图2):每个独立预测因素得分为对应上方评分标尺的得分(Points),每例受试者总得分(Total Points)则为每个独立预测因素得分之和,总分对应在结直肠息肉发生风险轴上的数值即为结直肠息肉发生风险,总分越高,结直肠息肉发生风险越高。

图2 预测结直肠息肉发生风险的列线图
2.5 预测结直肠息肉发生风险的列线图的验证
通过Bootstrap法重复抽样1 000次,对列线图进行内部验证,用验证集数据对列线图进行外部验证。在训练集中,列线图在预测结直肠息肉发生风险方面具有良好的区分度和校准度,C指数及AUC均为0.803(95%CI:0.761~0.845),见图3A;Calibration校准曲线显示列线图预测的结直肠息肉发生风险与通过结肠镜检查得到的实际发生风险之间具有良好的一致性,见图3B。在验证集中,列线图在预测结直肠息肉发生风险方面也有良好的区分度和校准度,C指数及AUC均为0.787(95%CI:0.716~0.858),见图4A;预测发生风险与实际发生风险之间也有很好Calibration校准曲线,见图4B。通过约登指数计算出列线图总分的最佳临界值为180.7分,将总分大于或等于180.7分的受检者划分为高风险人群,总分小于180.7分的受检者划分为低风险人群。临界值下的灵敏度、特异度、阳性预测值和阴性预测值在训练集中分别为70.4%、77.8%、62.9%和83.1%,在验证集中分别为67.2%、80.3%、63.4%和82.8%,结果见表3。

A:ROC曲线;B:Calibration校准曲线。
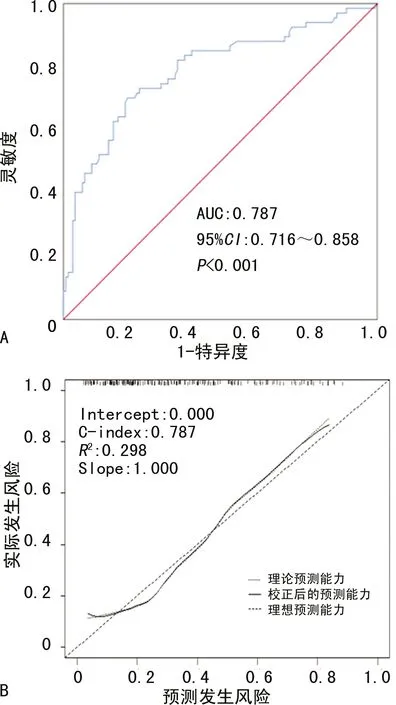
A:ROC曲线;B:Calibration校准曲线。
3 讨 论
结直肠息肉是指突出于肠黏膜表面的局限性隆起病变,在未明确其病理性质前统称息肉[9],可通过3条途径演变成癌,是结直肠癌最常见的癌前病变[10],故结直肠息肉早发现、早治疗,对大肠癌的防治有积极意义。有限的医疗资源和患者的依从性低一直是实施结直肠筛查的主要障碍[11]。另外,大多结直肠息肉患者无临床症状,且息肉有散发的特点,也给大肠息肉的筛查工作带来一定难度。本研究对结直肠息肉发病的危险因素进行分析,并建立预测结直肠息肉发生风险的列线图,将有助于提高结直肠息肉筛查的效率,降低结直肠癌发病率。
本研究发现,年龄、家族肿瘤史、吸烟、脂肪肝、胆囊疾病史、色素痣、高脂血症是结直肠息肉发生的独立危险因素。亚太结直肠筛查评分系统[12]及其修订版[13]把年龄作为结直肠癌和进展期腺瘤高风险人群的筛查项目,结直肠腺瘤的发病率随着年龄的增加而升高[14],本研究也证实了这一点。本研究发现,家族肿瘤史是发生结直肠息肉的独立危险因素。CHEN等[15]通过病例对照研究同样发现,有大肠癌家族史的受检者患大肠息肉的风险是没有大肠癌家族史者的1.8倍。SOLTANI等[16]对693例患者研究发现,有结肠癌家族史的患者较无结肠癌家族史者结直肠息肉发生风险明显升高,结肠癌家族史是结直肠息肉发病的危险因素。本研究还发现,吸烟和结直肠息肉的发生明显相关,与从不吸烟者相比,过去吸烟者息肉的患病率增加了1.60倍,现在吸烟者增加了2.17倍,与以往研究结果类似[17-19]。LEE等[17]对1 180名受检者研究也发现,曾经吸烟者的息肉患病率是从不吸烟者的2.46倍,目前吸烟者的息肉患病率是从不吸烟者的3.47倍。吸烟在结直肠息肉发病的相关机制可能是烟草中的多种致癌物(如尼古丁、苯并芘、亚硝胺等)对肠黏膜细胞造成不可逆的损伤和烟草致癌物代谢多态性[20]。
一项以活检证实的脂肪性肝炎和结肠增生性息肉之间关系的研究表明,非酒精性脂肪肝(NAFLD)与结肠增生性息肉的发生率升高明显相关[21]。BLACKETT等[22]对123例NAFLD患者均行肝活检,结果显示NAFLD组较对照组(无肝脏疾病)结直肠息肉发生风险明显增高(OR=1.87,95%CI:1.15~3.03,P=0.01)。有研究报道,NAFLD患者结直肠息肉发生风险较高可能与NAFLD患者脂联素水平下降有关,而脂联素是脂肪组织分泌的具有抗炎作用的脂肪细胞因子,可直接抑制结肠瘤细胞增殖[23]。亦有学者认为,NAFLD与结直肠息肉的相关性与肠道菌群失调有关[24]。来自日本的一项病例对照研究报道,胆结石患者大肠息肉的患病率明显高于对照组,胆结石是发生大肠息肉的独立危险因素(OR=1.57,95%CI:1.14~2.18)[25]。国外一项 meta分析显示,胆囊结石可以增加结直肠腺瘤性息肉的发生风险,而与胆囊切除术无关联[26]。可能的原因是胆囊结石患者含有比健康人群更多的脱氧胆汁酸,这种继发性胆汁酸可以促进结直肠腺瘤性息肉的形成[27]。HONG等[28]对4 626例无症状个体研究发现,胆囊息肉患者的结直肠肿瘤患病率明显高于对照组,并认为胆囊息肉是结直肿瘤发生的独立危险因素(OR=1.29)。JEUN等[29]对健康筛查的无症状患者进行研究,也发现胆囊息肉与结直肠腺瘤性息肉之间存在明显相关性(OR=1.796),胆囊息肉与结直肠腺瘤性息肉的相关性可能是由于暴露于相同的风险因素(如肥胖、代谢综合征、胰岛素抵抗等)导致的,并且这两种疾病的发展可能是这种暴露所涉及的相同途径的结果。
张旖晴等[30]研究发现,口周黑痣与大肠息肉的发生存在相关性。根据中医理论分析,人体大肠经和足阳明胃经交汇于口周部,而痣与结直肠息肉皆因瘀血阻滞而引发,二者具有共同的理论根源[31]。从西医角度分析,色素痣来源于皮肤基底层,而皮肤属于被覆上皮,结直肠息肉来源于肠黏膜上皮,属于腺上皮,被覆上皮和腺上皮均起源于外胚层。本研究发现,口周部色素痣与结直肠息肉发生明显相关,即色素痣可能是结直肠息肉特异的外在表现。此外,高脂血症可增加结直肠息肉的发生风险,KIM等[32]对67 460例受试者的血脂水平与结直肠息肉的相关性进行分析,发现结直肠息肉的发生风险随三酰甘油水平的升高而增加,在调整了息肉的混杂危险因素后,这种相关性仍然存在。XIE等[33]研究报道,血清三酰甘油和低密度脂蛋白胆固醇升高可促进大肠息肉的形成,是大肠息肉发生的独立危险因素。血脂异常可诱导炎性细胞因子的产生,如白细胞介素-6、肿瘤坏死因子α和活性氧等,破坏结直肠上皮细胞DNA,导致其突变,从而影响结直肠上皮细胞的生长、增殖及凋亡,最终导致结直肠肿瘤发生[34]。
根据统计分析筛选出来的预测因子建立列线图,通过计算预测因子总分,获得受试者的风险预测值。本研究建立的列线图的预测风险能力为0.803,在验证集中的预测风险能力为0.787,列线图一致性及临床效能尚可。该列线图对医务工作者直观分析个体风险具有一定的参考价值,对筛查结直肠息肉高危人群有一定意义,医生可根据预测风险为受试者制订筛查方案。本研究样本量较小,病例来源单一,虽有外部验证,但由于其数据也是来自同一医院不同的时间段,即外部时段验证,其检验模型的可转移性和泛化性能力较空间验证差,故仍需大样本、多中心的研究进行验证。



