胡亚琪,胡凯文,高磊,郝万山,姜敏
(1.北京中医药大学,北京 100029;2.北京中医药大学东方医院,北京 100078;3.北京中医药大学基础医学院,北京 100029)
世界卫生组织2020年全球癌症统计报告(GLOBOCAN 2020)[1]中指出:2020年肺癌的死亡率为18%,位居榜首;中国肺癌患者的发病数和死亡人数分别占全球总发病数的37.0%和39.8%[2]。随着国家对肺癌防控工作的大力推进,低剂量CT广泛运用于肺癌的筛查中,此外,自新型冠状病毒肺炎(COVID-19)疫情以来,国家卫生健康委员会要求住院患者排查胸部CT,因而肺结节发现率越来越高[3-4]。肺结节的分级管理与风险评估涉及许多参考因素[5],当下不同专业协会的指南与专家共识对其管理方案不尽一致[6]。现代医学对于肺结节的处理措施十分局限,除不同程度的随访方案外,手术是其唯一的治疗手段。由于良恶性肺结节的鉴别诊断依旧是热点难点[7],所以极易造成手术的扩大化,而随访期因为缺少有效的医疗干预,患者在这段空窗期背负着不同程度的心理负担,这严重影响着他们的身心健康。中医药采用辨证论治结合整体观治疗疾病,借助中药多成分、多靶点、多途径的优势,治疗疾病注重与调理机体相结合,对于本病的治疗有独特优势[8]。胡凯文教授是北京中医药大学肿瘤研究所负责人,首都名老中医,长期倾心于体质调理,如亚健康状态、病后体质调治、预防肿瘤复发等,尤其对肺结节的治疗有独到心得和宝贵临床经验。笔者有幸跟诊学习,故将胡凯文从“质”“形”“体”三态论治肺结节的临床经验进行讨论总结,以期为临床肺结节的中医药干预提供一定参考。
1 病因病机
《难经·五十六难》云:“肺之积,名曰息贲。”[9]中医古籍中尚未见有关“肺结节”这一病名的记载,结合肺结节其病位在肺及病理产物为有形之积,考虑其与中医学中的“息贲”比较类似。《杂病源流犀烛》载:“邪积胸中,阻塞气道,气不得通,为痰……为血,皆邪正相搏,邪既胜,正不得制之,遂结成形而有块。”[10]《景岳全书·积聚》言:“凡脾肾不足,及虚弱失调之人,多有积聚之病。”[11]278中医学认为本病重要病机是脏腑虚弱,正气不足,驱邪无力,久而邪积胸中,结而成形。
胡凯文经多年临床实践探索与总结后提出:肺结节病因病机,一责之于邪实,痰凝气滞成结节在肺结节发生发展过程中有重要病理作用;二为正虚,气虚致痰凝气滞血瘀交杂,痹阻肺络而发为结节。(见图1)其病位在肺,在于肺之络脉。
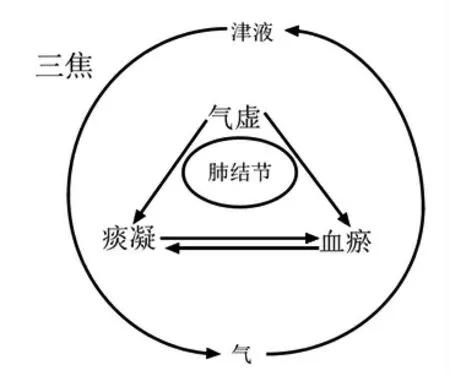
图1 肺结节病因病机
1.1 津失输布化其质 胡凯文认为人体津失输布化为肺结节之“质”,此时肺结节影像上表现为磨玻璃样,如雾笼云遮之状,病变密度不足以掩盖其中走行的血管和支气管影。其“质”为轻,邪轻病浅,故多有拨得云开见天日之机,其结节较易消散。《素问·经脉别论篇》曰:“饮入于胃,游溢精气,上输于脾,脾气散精,上归于肺,通调水道,下输膀胱,水精四布,五经并行。”[12]133三焦是津液上下输布运行的通道,起到通行诸气运行津液的作用。《素问·至真要大论篇》言:“诸气膹郁,皆属于肺”[12]482。肺主气司呼吸,同时肺气也容易郁闭,此时肺失宣降,导致人身气机不畅,失于通调水道,上源之水留而不行,气滞湿阻痰浊内生,久而痰瘀胶结凝滞于肺化为结节之形体。姜良铎认为肺结节为三焦不畅,津失输布所致,临床治疗肺结节时以疏利三焦、散其壅结、消补兼施取效[13-14]。陆王娟等[15]观察180例肺结节患者体质分布状况,发现其以气虚质、气郁质、阳虚质体质类型最为多见,气虚则无力行津,气郁则津失输布,阳虚则津无以化,皆可化痰生结。
1.2 气虚痰凝为其形 胡凯文指出痰凝气滞成结节,痰凝因气虚而成,气虚痰凝为结节之“形”,此时在影像上可见实性肺结节,其密度增高影足以掩盖其中走行的血管和支气管影。结节此时的态势已成“形”,邪深病久,久失于输布之津液已炼为痰浊,为贼势已盛。《丹溪心法》云:“凡人身上中下有块者,多是痰。”[16]24痰作为疾病发生过程中的一种病理产物,在疾病形成过程中也扮演着致病因素的重要角色。中医学认为气是人体生命活动的内在动力,各脏腑功能及气血津液的运行皆与气密切相关,体内阴血津液的正常代谢循环皆赖于气的推动、运化及固摄作用。“邪之所凑,其气必虚”,气虚推动力减弱时,则津液不能运化输布营养全身,反而留滞为痰。李中梓《证治汇补·痰证》曰:“肺为贮痰之器”[17]。肺的生理病理特性决定了肺脏容易停津留痰,肺气虚而痰凝是结节化生的基础。现代医家临床治疗中,将益气化痰法广泛施用于肺结节的治疗。如张纾难主张将肺结节的病性归结为正虚标实,其中正虚注重补益肺气,标实注重宣肺化痰散结[18]。张晓梅认为肺结节主因内外合邪犯肺,致使气滞、痰瘀、湿阻交织,倡导以益肺化痰、散瘀通络为法[19]。刘丽坤主张把肺结节患者分为脾虚痰湿、阴虚痰热、痰瘀互结等证型以辨证论治,认为肺结节不离虚与痰[20]。
1.3 气滞血瘀为其体 胡凯文认为气滞血瘀为肺结节之“体”,痰瘀痹阻肺络发为肺结节,此时肺结节在影像上多表现为磨玻璃密度和实性密度均有的混杂性结节。此“体”为顽痰与瘀血胶结,根盘错杂,贼势愈盛。“肺朝百脉主治节”,周身血脉皆聚于肺,肺气虚朝百脉功能失调,进而失于贯血脉行气血,故见气滞血瘀。气行则血行,气滞则血凝,《素问·举痛论篇》云:“血泣不得注入大经,血气稽留不得行,故宿昔而成积矣。”[12]223可见气机阻滞导致瘀血内停,在症瘕积聚的形成过程中,气滞血瘀是重要环节之一。唐容川《血证论》言:“痰水之壅,由瘀血使然,但去瘀血,则痰水自消。”[21]98津血本同源,如血运不畅则津行亦受阻,津停为痰,痰瘀胶结于肺络化为结节之体。花宝金提出肺结节的病性为“痰瘀窠囊”,注重从通透窠囊、通络祛瘀论治肺结节[22]。朱佳认为肺结节以痰瘀内结、气阴两虚为多,将化痰消瘀散结、益气养阴作为临证治疗方向[23]。姚德姣认为气滞血瘀、热毒痰凝贯穿肺结节发病始终,肺络闭阻导致结节[24]。
2 治疗原则
胡凯文基于气血理论,从“质”“形”“体”三态论治肺结节,提出本病的基本病机为正虚邪实,气虚痰凝、气滞血瘀、痰瘀胶结化生结节。依据虚则补之、实则泻之的治则,胡凯文倡导扶正化浊治疗本病,佐以行气活血、通阳散结为法。
2.1 益气养血,培扶正气 扶正为本,逐邪为标,胡凯文益气首推黄芪,养血习用当归。《素问·刺法论篇》曰:“正气存内,邪不可干。”[12]人体正气充盛,则邪气不易侵袭人体。肺气是肺脏生理功能的内在推动力,肺脏有调节全身气机升降出入之能,“邪之所凑,其气必虚”,气机不畅则水道不调,津失输布化为痰。血能载气,血为气的生成与功能活动提供水谷精微的物质基础,血盛气则旺,血衰气则少。张景岳《景岳全书》谓:“凡人之气血犹源泉也,盛则流畅少则壅滞。”[11]307气虚运血无力,血少血行滞涩,皆致血瘀脉中。补养津血则肺体得充,气血调达,肺得滋润则宣降有力。黄芪用时多重用,常用生黄芪量达90 g。叶天士《本草经解》言:“人身之虚,万有不齐,不外乎气血两端。黄芪气味甘温,温之以气,所以补形不足也;补之以味,所以益精不足也。”[25]据胡凯文临床多年体会,大量黄芪生用有活血通络之效,且补气生血而不助火。当归补血活血,《景岳全书》载:“当归,其味甘而重,故专能补血、活血;其气轻而辛,故又能行血。补中有动,行中有补。”[11]639气血互根,黄芪、当归相配使气旺血行而不滞,补中寓通。现代研究表明,黄芪和当归这组药对可以调节人体T细胞、细胞因子的表达等达到调节机体免疫功能,发挥中医学益气的作用[26]。袁颖等[27]研究发现黄芪、当归同用可上调气虚血瘀大鼠脾指数,从而实现增强免疫与调节免疫稳定的作用。血为气之母,气为血之帅。黄芪、当归同用共奏益气养血、培扶正气之功。
2.2 畅利气机,通阳散结 磨玻璃结节,形似雾蒙,治以畅利气机,通阳散结。因邪势初成,肺结节有其“质”而尚未完全成其“形”,以理气通阳化湿,邪得出路,结节得以消散。药选柴胡、桂枝、干姜等。朱丹溪言:“善治痰者,不治痰而治气,气顺则一身之津液,亦随气而顺。”[16]27中医理论认为气作为构成和维持人体生命活动的一种重要物质,推动津液的生成、输布和排泄的同时也能推动血的生成和运行。气机不畅直接致津停成痰、血凝成瘀,痰瘀交阻,结节乃成。《素问·灵兰秘典论篇》言:“三焦者,决渎之官,水道出焉。”[12]49三焦通行诸气运行水液,少阳气机郁滞,则三焦津液输布失常,于此气郁痰结时,胡凯文喜用柴胡剂畅气机、解郁结、化痰浊。《神农本草经》言柴胡“去肠胃中结气,饮食积聚,寒热邪气,推陈致新”[28]47。《金匮要略》言:“病痰饮者当以温药和之。”[29]研习经典,胡凯文在解郁化痰时,每用干姜暖中,桂枝温经通阳。《神农本草经》载:“干姜,味辛温,主胸满咳逆上气”[28]221;“桂枝,味辛温,主上气咳逆”[18]129。此亦含叶天士“通阳不在温而在利小便”之意,通利小便,给痰饮之邪以出路,这与药理研究得出桂枝可利尿、抗菌、抗炎的结果是一致的[30]。
2.3 行气活血,痰散结 实性结节因痰浊久积而质地坚实,久结之痰已铸成其“形”,需以行气活血为法,化痰软坚为要,药用川芎、香附、浙贝母、牡蛎、芥子、夏枯草、半夏等。对于磨玻璃密度和实性密度兼见的混杂性结节,多为顽痰胶结瘀血日久,其“体”坚,其势恶。故需借虫蚁搜剔、攻毒散结,药用蜈蚣、蜂房之类。气行则血行,气滞则血停,气非血不和,血非气不运。胡凯文习以川芎行气活血祛瘀。川芎味微苦、辛,《本草汇言》言川芎为“上行头目,下调经水,中开郁结,血中气药”[31],伍之补气补血的黄芪、当归则力大而功倍,陶御风《临证本草》云:“川芎亦生气之药,但长于生血而短于生气。人不知补气,但言耗气……川芎散中有补,则散非全散。”[32]284胡凯文心得是川芎用量小于当归之量则有生血之功而无动血之忧,有益气之力而无散气之弊。现代研究表明,川芎中的洋川芎内酯可抗炎,其川芎嗪和阿魏酸能抗血栓形成与促血管扩张[33],川芎通过抑制肿瘤细胞增殖、诱导肿瘤细胞凋亡、抑制原癌基因的表达、抗肿瘤血管生成等起到抗肿瘤作用[34]。此外,胡凯文于方中常配用香附,取香附味辛质轻入肺经,舒气开郁,且香附行气而不耗气。陶弘景《本草经集注》载香附“久服利人,益气,长须眉”[35]。针对痰凝为肺结节之形,胡凯文重视化痰散结法的运用,宗朱丹溪“痰在胁下及皮里膜外,非白芥子莫能达”[16]25,常以芥子散结消痰,并佐以浙贝母、牡蛎,取咸以软坚之意。肺结节为痰瘀痹阻肺之络脉,叶天士《临证指南医案》载:“邪留经络,须以搜剔动药”,“借虫蚁搜剔以攻通邪结”[36]。故胡凯文常用蜈蚣、蜂房等药。蜈蚣味辛,辛能散能行,其形细小,走窜之力尤强,功擅入络,通络之力甚优,取其通络散结之用。蜂房质轻上浮入肺经,用其攻毒散结之意。现代药理研究表明,虫类药物在呼吸系统疾病中起到抗肺纤维化、抗肿瘤、抗菌抗炎、止咳化痰平喘及调节免疫的作用[37]。
2.4 辨病与辨证相结合 在肺结节的临床治疗中,胡凯文同样重视辨病与辨证相结合,充分运用同病异治的原则。因为患者所处阶段或类型不同,体质也可有差异,故临床呈现出的证候也可有不同,如同样是使用益气活血联合行气化痰散结法,依据患者虚实偏重不同,攻伐侧重亦不同,扶正与祛邪的比例不同,反应在方剂组成上,主要是药物品种的选择,药味的选择及药物剂量大小的使用。
3 自拟处方,随证加减
胡凯文根据多年的临床诊疗心得,自拟扶正降浊汤、扶正化浊汤、加味柴胡桂枝干姜汤三方,临床诊治肺结节患者时颇有效验,涵益气养血活血,化痰通阳散结法,药味虽少,意味深远。
3.1 调理三焦理气机 加味柴胡桂枝干姜汤药物组成:柴胡24 g,黄芩9 g,天花粉12 g,桂枝9 g,干姜6 g,牡蛎6 g,甘草6 g,蜂房15 g,蜈蚣3 g。少阳郁滞,三焦不调,致气滞湿阻,此时肺结节化成其“质”,常见于磨玻璃结节,以加味柴胡桂枝干姜汤理三焦之气,通阳散结,临证亦常加茯苓、苍术、薏苡仁、厚朴等助化湿之功。患者表现可见口苦、心烦、胁痛、口渴、小便不利、腹胀满、大便不成形,以舌淡暗苔薄、脉弦多见。加味柴胡桂枝干姜汤中柴胡、黄芩可疏少阳郁热,桂枝通阳降冲逆,导痰浊之邪从溺窍而出,干姜、甘草温中阳以散胸中结气,牡蛎有散结之功,天花粉生津亦能护阴,使全方温而不燥、润而不寒,亦蕴《神农本草经》“瓜蒌根(天花粉),补虚安中续绝伤”[28]225之意。全方共奏和少阳、畅气机、解郁结之功。
3.2 扶正降浊消痰结 扶正降浊汤药物组成:黄芪90 g,熟地黄60 g,当归15 g,竹茹18 g,枳实15 g,生姜18 g,天花粉15 g,白芥子9 g,茯苓15 g,甘草6 g。气虚痰浊久积,为肺结节之“形”,多见于实性结节,治以益气养血,化痰散结,方用扶正降浊汤。临证指征是患者痰浊偏盛,临床表现可见头晕耳鸣、面色苍白、咳痰不爽、健忘心悸、手足麻木、失眠多梦,或口渴,或大便干等,而舌淡苔白腻,其脉沉弦或滑。结节患者其积非一日之痰,《临证本草》言:“夫痰有五脏之异,痰出脾肺,用熟地则助其湿,用之似乎不宜,倘若痰出心肝肾,舍熟地不能逐之……熟地为补肾之正药,肾虚之痰湿证,用熟地不但不生痰,实能消痰,且用量宜多不宜少。”[32]472熟地黄配生姜,消痰益精血而不腻膈。咳痰不爽者仍可加半夏、陈皮,即涵《金匮要略》橘枳姜汤之意。《备急千金要方》亦云:“橘枳姜汤治胸中愠愠如满,噎塞习习如痒,喉中涩,唾涎沫。”[38]实为痰浊内盛,气塞胸满。
3.3 扶正化浊散结节 扶正化浊汤药物组成:黄芪90 g,熟地黄60 g,当归15 g,香附15 g,川芎12 g,苍术18 g,神曲9 g,夏枯草15 g,清半夏15 g,薏苡仁15 g,龙骨15 g,牡蛎15 g,蜂房15 g,蜈蚣3 g。瘀血胶结顽痰,化为结节之“体”,多见于磨玻璃结节,治以解郁化痰,攻毒散结,益气养血,方用扶正化浊汤。患者表现可见疲倦乏力、动则气喘、平素多郁怒、夜寐欠佳、食少腹胀等,舌暗红苔薄白,其脉以沉细或沉弦或细弱多见。《丹溪心法》言:“越鞠丸,解诸郁,又名芎术丸。”[16]64朱丹溪原意以越鞠丸治“气、火、痰、瘀、湿、食六郁”,于此活用越鞠丸化结节之痰浊瘀结。唐宗海《血证论》云:“血既积久,亦能化为痰水。”[21]85虞抟《医学正传》言:“津液稠黏,为痰为饮,积久渗入脉中,血为之浊。”[39]长期瘀血阻滞气机使津液凝聚成痰,反之痰浊同样阻滞气机,使血液凝聚成瘀[40]。六郁之间相互影响联系紧密,有研究从现代中药药理学的角度分析表明,越鞠丸方中每味药物均存在抗肿瘤的有效成分,全方能改善肿瘤微环境起到控制和治疗恶性肿瘤的作用[41],这可能是其方药解郁结的机理之一。
4 验案举隅
患者,女,66岁,2020年4月15日初诊。主诉:间断咳嗽咳痰1年余。2个月前患者于北京某三甲医院行胸部CT示:左肺下叶后基底段、右肺中叶内侧段见密度增高的磨玻璃结节,直径皆<15 mm,未见明显毛刺征及支气管集束征;右肺下叶背段、右肺上叶后段见结节影,建议结合临床,必要时行进一步检查。患者为求中医诊疗于门诊就诊。自诉平日易感冒,发则咳嗽咳白痰,常因家中琐事情绪不佳,时有胸闷,间有气短喘息,素纳少眠浅。刻下症见:形体略瘦,面色浅黄,咳嗽,少量白痰,气短乏力,胸胁胀满,偶有心悸头晕,大便干结,纳眠欠佳;舌质淡红、苔薄,脉沉弦。西医诊断:肺结节。中医诊断:咳嗽(气血亏虚,肝郁气滞证)。治法:益气养血,行气化痰散结。方用扶正化浊汤加减,处方:黄芪90 g,熟地黄20 g,当归15 g,香附15 g,川芎12 g,苍术18 g,神曲9 g,夏枯草15 g,清半夏15 g,薏苡仁15 g,牡蛎15 g,酸枣仁30 g,白术15 g,合欢皮15 g。14剂,水煎服,1剂/d,分早晚温服。
2诊:2020年4月30日,咳嗽减,偶咳痰,纳食量增,眠可,仍偶有气短乏力。诸症既减,守法继进,予上方中增熟地黄量至60 g,去神曲,加党参15 g,茯苓30 g。14剂,水煎服,1剂/d,分早晚温服。
3诊:2020年5月15日,面色略见红润之色,偶咳嗽无咳痰,纳眠可二便调,未见气短乏力。复查胸部CT示:双肺纹理增粗,左肺下叶后基底段结节消失,右肺中叶内侧段结节直径较前减,密度降低,右肺下叶背段、右肺上叶后段未见前片结节影。处方:柴胡24 g,黄芩9 g,天花粉12 g,桂枝9 g,干姜6 g,牡蛎6 g,甘草6 g,当归30 g,白芍15 g,枳壳9 g,香附15 g,川芎10 g,白术15 g,茯苓10 g。14剂,水煎服,1剂/d,分早晚温服。
半年后随访患者,诉复查CT影像同前,右肺下叶背段、右肺上叶后段未见前片结节影。
按语:患者老年女性,久咳,形瘦面黄,纳少眠浅,后天脾胃运化失常,气血生化乏源,脾失升清,胃失降浊,故水反为湿、谷反为滞,渐至痰湿内生。常因家中琐事情志不畅则肝失条达全身气机不畅,痰气交阻,杂合湿食瘀之邪为标实,气血不足为本虚。本例肺结节患者,影像上表现为磨玻璃密度,非纯实性结节,亦非实性密度与磨玻璃密度兼见的混杂性结节,故治疗时并未大力化解其胶结之痰,或用虫类攻毒散结,而是侧重在理气解郁散结,培补气血。故予扶正化浊汤加减以益气养血,行气化痰散结,以黄芪、熟地黄、当归补其气血,香附、川芎行其郁结,半夏、夏枯草、薏苡仁有消痰散结之功,牡蛎软坚,加酸枣仁、合欢皮养血解郁安神,白术、苍术通其便结兼能化湿理脾。本案应关注的点,黄芪若不重用在本案中则不能建功,半夏、夏枯草除消痰散结,取其引阳入阴之功,故有安眠之效。初诊恐熟地黄碍脾,虽养气血,但未重用熟地黄,后再诊时,纳食已增,痰浊渐化,仍稍见气短乏力,遂熟地黄增量,并加党参、茯苓,取气能生血、血能载气之意,临证似此攻而有节,补而有度,方可见效。3诊时,患者结节消散,诸症减轻,故以柴胡桂枝干姜汤加减,疏肝理脾,益气养血,畅利气机善后。
5 结 语
胡凯文研习经典,深耕临床,从气血理论辨治肺结节,以扶正化浊为大法,而伍之活血化瘀,疏利三焦,通阳散结,擅长运用虫类药物,临证时不拘于一方一法,常多法联用,多施合方,并重视患者的CT检查的随访,改善症状的同时,调理患者体质,值得继承与挖掘。



