刘春霞吉林省桦甸市人民医院普外科,吉林桦甸 132400
腹腔镜胆囊切除术治疗急性胆囊炎疗效研究
刘春霞
吉林省桦甸市人民医院普外科,吉林桦甸132400
[摘要]目的探讨和分析在治疗急性胆囊炎过程中,运用微创腹腔镜胆囊切除术的可靠性和临床疗效。方法整群选取该院自2014年5月—2015年4月该院收治的急性胆囊炎患者共106例,经征得患者知情同意,将其分为观察组(56例)和对照组(50例),观察组采用微创腹腔镜胆囊切除术进行治疗,对照组则采用开腹胆囊切除术进行治疗。手术后对两组患者的术中出血量和手术所用时间,术后肛门排气时间,术后伤口感染率,下床活动时间和住院时间等进行观察分析并对比。结果观察组患者的手术所用时间、术中出血量、肛门排气时间和下床时间分别为(72.1±15.9)min、(89.9±50.1)mL、(19.8±7.3)h和(13.9±6.5)h,明显低于对照组患者,该两组上述指标对比,差异有统计学意义(P<0.05);观察组患者的手术后感染率为8.93%(,5/56),明显低于对照组(38%,19/50),该两组患者的手术后感染率对比,差异有统计学意义(χ2=6.395,P<0.05)。结论运用腹腔镜胆囊切除术,治疗急性胆囊炎不仅创伤小,而且并发症少感染率低,还能有效减轻患者疼痛,减少医疗费用,临床值得推广。
[关键词]急性胆囊炎;开腹术;腹腔镜术
急性胆囊炎不仅具有很高发病率,还是外科常见急腹症[1],在临床治疗过程中,多采用传统的开腹胆囊切除手术治疗方法。如今,随着腹腔镜微创术的不断发展,逐渐替代了许多较为传统的手术方法。例如在治疗恶性肿瘤和妇科疾病过程中被广泛应用的腹腔镜,治疗效果较为明显。该院自2014年5月—2015年4月,对接受治疗的急性胆囊炎患者采用腹腔镜胆囊切除手术进行治疗,将同一时间段收治的并且采用开腹胆囊切除术的患者作为对照进行观察分析,治疗效果显着,现报道如下。
1 资料与方法
1.1临床资料
整群选取该院收治的106例急性胆囊炎患者作为研究对象,均在发病48 h内入院就诊,体征表现主要为:右上腹疼痛,并且在按压时疼痛加剧;发热畏寒等,通过B超检查后可知,在胆囊内有结石,并且胆囊存在不同程度的肿大,胆囊壁厚度已大于3 mm,出现中性粒细胞和白细胞有不同程度的升高,其中有5例是胃炎或胃溃疡,2例胆总管轻度扩张和3例术前轻度黄疸;采用术前B超和MRI检查,排除了肝胆内外结石的患者。在患者知情且同意的情况下,所有患者被划分成观察组和对照组,其中在观察组中,32例女性,24例男性,其年龄在22~75岁,平均44.1岁。对照组50例,其中男性20例,女性30例,年龄在23~76岁,平均44.3岁。将两组患者的一般资料如性别和年龄等进行比较,差异无统计学意义(P>0.05),具有可比性。
1.2手术方式
对观察组患者实施腹腔镜胆囊切除术,将患者全身麻醉,之后进行气管插管及三孔法[2]进行手术。手术前要做好相应准备:针对肝胆总管粘连紧密和胆囊水肿严重的患者,在手术前一定要进行抗感染和体外胆汁抽取治疗。手术方法:保持平卧位,即让患者始终维持头高脚低,在脐部1 cm处开口,建立CO2气腹,维持腹压在12~15 mmHg之间,之后放入腹腔镜对腹腔探查,尤其对胆道、胆囊三角区,积液清除以及分离右上腹粘连情况重点观察;常规解剖胆囊三角区,在靠近胆囊处时通过钝性分离将胃、结肠、十二指肠三者分开,之后使用电钩分离胆囊三角区外侧浆膜,使胆囊管处于游离状态,辨清胆囊三角区的各个解剖关系,尤其是辨别清楚胆囊颈和胆囊管以及肝总管和胆总管之间的解剖关系。胆囊三角区解剖的难易程度和胆道的扩张程度决定是否采用顺行、逆行或顺逆结合的方法来切除胆囊;在手术过程中,用钛夹分别夹住胆囊动脉和胆囊管,并使用电凝剪刀将其切断,胆囊切除后用电凝棒进行胆囊床区止血处理,释放CO2,认真检查手术视野,拔除穿刺管,最后缝合切口。如在手术中由于渗血和胆囊破裂而造成腹腔污染,应立刻放置引流管进行清理。
对照组采用一般传统的开腹胆囊切除术。在严格完成与观察组一样的各种术前准备后,在患者的右上腹经腹直肌切口,或者在右肋缘下斜切口,之后剥离胆囊,对腹腔进行冲洗,采用间断缝合胆囊床,其他及术中引流应与观察组相同。
1.3观察指标
观察疗效指标主要包括因素有:手术时间与出血量;手术后肛门排气时间和患者下床活动时间;并统计手术伤口感染率和残余脓肿发生率等,并进行组间对比。1.4统计方法
该实验所有数据均采用SPSS 20.0软件进行处理分析,计量资料用均数±标准差(±s)表示,并进行t检验,计数资料用率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1主要手术指标对比分析
观察组患者的手术所用时间、术中出血量、排气时间和下床时间分别为(72.1±15.9)min、(89.9±50.1)mL、(19.8± 7.3)h和(13.9±6.5)h,明显低于对照组患者,该两组上述指标对比,差异有统计学意义(P<0.05)。见表1。
表1 观察组和对照组主要手术指标对比(±s)
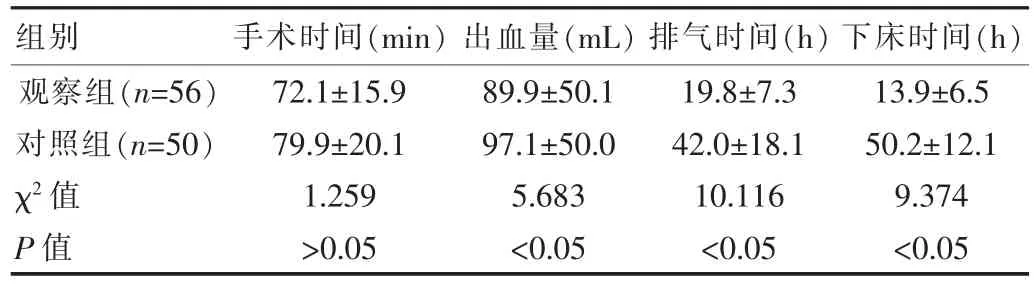
表1 观察组和对照组主要手术指标对比(±s)
观察组(n=56)对照组(n=50)χ2值P值组别72.1±15.9 79.9±20.1 1.259 >0.05手术时间(min)89.9±50.1 97.1±50.0 5.683 <0.05出血量(mL)19.8±7.3 42.0±18.1 10.116 <0.05 13.9±6.5 50.2±12.1 9.374 <0.05排气时间(h)下床时间(h)
2.2术后并发症
观察组患者的手术后感染率为8.93%(5/56),明显低于对照组(38%,19/50),该两组患者的手术后感染率对比,差异有统计学意义(χ2=6.395,P<0.05)。
3 讨论
作为常见外科急腹症的急性胆囊炎,临床中会存在如胆囊壁明显充血水肿和炎性反应严重,手术中渗血较多,且胆囊张力较大致使夹持困难[3-4]。因此,在早期进行腹腔镜胆囊切除术时,由于缺乏相关的手术经验,往往会导致术后并发症的增高,手术成功率较低而且术中转为开腹的也不在少数,所以,在临床上急性胆囊炎是腹腔镜的禁忌病症之一。而另一方面,虽然传统开腹胆囊切除术在治疗过程中取得了一定的疗效,但会造成术后并发症,尤其会造成高达7%到30%伤口感染率[5]。目前,随着腹腔镜技术技巧的日渐成熟和提高,它的适应病症逐步扩宽,其在妇科疾病和多种恶性肿瘤中的显着疗效,也得到了充分证明,而应用腹腔镜治疗急性胆囊炎,也得到了重新评定和试用。
该院运用腹腔镜胆囊切除术治疗部分急性胆囊炎患者,并对其适用性进行的探讨和研究已取得良好疗效,观察组患者的术中出血量、排气时间和下床时间分别为(72.1±15.9)min、(89.9±50.1)mL、和(19.8±7.3)h及(13.9±6.5)h,明显低于对照组患者,该两组上述指标对比,差异有统计学意义(P<0.05)。这和赵峰子等[6]研究结果基本相符。
同时,在传统的开腹术中,往往由于肠管与外界空气接触,很容易造成肠粘连,但是腹腔镜手术中所使用的器械比较纤细并且开口较小,这最大限度地降低了对组织的干扰,减少了肠粘连,很大程度上降低了术后并发症的发生,该研究中,观察组患者的手术后感染率为8.93%(,5/56),明显低于对照组(38%,`19/50),该两组患者的手术后感染率对比,差异有统计学意义(χ2=6.395,P<0.05)。这又和Sari R、孙华新等[7-8]研究结果基本相符,说明腹腔镜手术,对于术后感染,能够发挥较大的预防作用。
总之,在治疗急性胆囊炎过程中运用腹腔镜胆囊切除术进行治疗,具有时程短、创伤小、恢复快、术后并发症少等优良特点,使得传统开腹术难以企及,值得应用和推广。
[参考文献]
[1]胡圣良,翁胜,李来.腹腔镜与传统开腹术切除胆囊治疗急性胆囊炎疗效比较[J].安徽医学,2014,19(12):2022-2024.
[2]林镇海,张炳太.腹腔镜胆囊切除术治疗胆囊炎性疾病的国内研究进展[J].腹腔镜外科杂志,2010(2):157-160.
[3]廖允军,张阳德,王成友,等.急性胆囊炎腹腔镜切除术中腹腔引流的指征及其评价[J].中国内镜杂志,2004(3):11-12,15.
[4]王雨,戴睿武,阎勇,等.老年急性胆囊炎开腹胆囊切除与腹腔镜胆囊切除术的选择策略(附149例报道)[J].中国普外基础与临床杂志,2009(7):563-565.
[5] Andrew L,Tambyraja BM,Sudhir Kumar MB,et al.Outcome of Laparoscopic Cholecystectomy in Patients 80 Years and Older[J].World Journal of Surgery,2014,28(8).
[6]赵峰子,李伟,毛远迅.腹腔镜与开腹手术治疗急性胆囊炎疗效分析[J].医药论坛杂志,2006(12):76-77.
[7] Sari R,Sevinc A.The effects of laparoscopic choleystectomy operation on C-reactive protein,hormones,and cytokines[J]. Journal of Endocrinological Investigation, 2004,27(2):106-110.
[8]孙华新,汪益民,邓玉江,等.腹腔镜胆囊切除术治疗急性胆囊炎[J].中国临床医学,2010,17(6):845-846.
Effect of Laparoscopic Cholecystectomy for Acute Cholecystitis
LIU Chun-xia
Department of General Surgery, People's Hospital of Huadian City, Huadian, Jilin Province, 132400 China
[Abstract]Objective To investigate and analyze the reliability and clinical effect of minimally invasive laparoscopic cholecystectomy in the treatment of acute cholecystitis. Methods 106 patients with acute cholecystitis admitted to the hospital between May 2014 and April 2015 were included. With their informed content, they were divided into observation group (n=56) and control group (n=50). The observation group underwent invasive laparoscopic cholecystectomy, while the control group adopted open cholecystectomy. The intraoperative blood loss, operation duration, postoperative exhaust time, postoperative wound infection rate, out-of-bed activity time, duration of hospital stay were observed, analyzed and compared postoperatively. Results Theoperationduration,intraoperativebloodloss,postoperativeexhausttime,out-of-bedactivitytimewere(72.1±15.9) min, (89.9±50.1)mL, and (19.8±7.3)h and (13.9±6.5)h respectively in the observation group, significantly lower than those in the control group, and there were statistically significant differences in the indicators above between the two group, P<0.05. There was statistically significant difference in postoperative wound infection rate which was significantly lower in the observation group than in the control group, 8.93%(5/56) vs 38%(19/50),χ2=6.395, P<0.05. Conclusion Minimally invasive laparoscopic cholecystectomy is worthy of promotion in treating acute cholecystitis due to its less trauma, fewer complications, lower infection rate, less pain and expenses.
[Key words]Acute cholecystitis; Open operation; Laparoscopic operation
收稿日期:(2015-07-11)
[作者简介]刘春霞(1970.3-),女,吉林桦甸人,本科,副主任医师,主要从事急诊外科工作。
[文章编号]1674-0742(2015)10(b)-0086-02
[文献标识码]A
[中图分类号]R657.4



