袁阿华
江苏省兴化市中医院院感科,江苏兴化 225700
脑出血又被称之为脑溢血, 是多种因素所致的脑实质性出血,一般起病急促、病情危重,常见于老年人群,具有病死率高、预后差、治疗难的临床特征,据报道急性期脑出血患者病死率高达30%~40%[1]。 通常情况下,脑出血患者发病期间会伴有头痛、恶心、血压上升、意识和行动障碍等症状,严重影响患者生存质量[2]。 对此,临床往往给予外科手术治疗,但是不少患者因病情严重而出现医院感染现象, 在一定程度上延缓患者预后速度,加重患者心理与生理的双重性压力,影响患者康复效果[3]。 因此,临床积极分析诱发脑出血患者医院感染的相关因素,并给予针对性护理干预举措,在提高患者预后效果、促进康复方面具有十分重要的作用。 故该次实验尝试对该院2016 年1 月—2020 年5 月间收治的82 例脑出血医院感染患者临床资料加以回顾,分析诱发因素,并探究针对性护理干预的临床疗效。 现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的82 例脑出血患者纳入该项试验。 随机将41 例患者归入对照组, 男21 例, 女20例;年龄55~82 岁,平均(67.42±7.42)岁。 其余41 例患者归入观察组,男22 例,女19 例;年龄56~80 岁,平均(67.40±7.41)岁。 比较两组患者性别、年龄等基础性资料,差异无统计学意义(P>0.05),可比性高。
纳入标准:①符合脑出血相关诊断标准;②医院医学伦理委员会批准;③患者知情,家属在同意书上签字。
排除标准: ①精神疾病患者; ②其他原因感染患者;③凝血功能障碍患者。
1.2 方法
对照组接受常规护理:接待入院患者;病房清洁护理;常规抗生素抗感染处理、基础性护理以及呼吸道护理等。
观察组接受针对性护理干预: ①加强患者基础护理:协助患者取平卧位,头部偏向一侧,清理口鼻分泌物,定期叩背翻身,加快排痰,避免误吸引发窒息;对于无力咳嗽或意识障碍患者,需要做好吸痰处理,时间维持在15 s 内,保证呼吸顺畅;尽可能保持气管切开患者的切口干燥,消毒2 次/d,同时加强口腔护理;及时清理患者分泌物及排泄物。 ②规范浸入性操作:由于导尿属于侵入性操作,易给患者尿道黏膜带来损伤,所以,为避免泌尿感染,在无菌操作条件下,重视封闭式冲洗。为避免发生尿液反流膀胱问题, 应对患者膀胱进行定时冲洗,做好外尿道消毒,即用0.5%碘伏棉球消毒导尿管患者会阴,2~3 次/d,同时叮嘱患者会阴要保持干燥,定时更换尿袋;观察尿管固定状况,避免弯折,保证导尿管顺畅,但要注意留置导尿时间不可长于2 周,一旦发现患者尿频、尿急、尿液浑浊,均需要及时更换导尿管,并留取尿液做好细菌培养与药敏试验,便于后续治疗; 由于医源性因素是诱发医院感染的主要因素,所以,为避免侵入性操作对患者的损伤,应尽量减少侵入性操作。 ③重视饮食指导:鼓励患者多进食高维生素、高热量、低脂食物,改善患者体质,增强机体抗感染能力,叮嘱患者多饮水,对昏迷者加以鼻饲处理,但要注意食物温度适中,每4 小时注入1 次,避免患者消化不良性腹泻;进食期间需抬高床头15°~30°,避免食物反流,同时做好食物和餐具的消毒清洁工作,保证食物和餐具干燥。 ④每间隔2 h 为昏迷者翻身1 次,按摩骨隆突部位,温水擦拭患者身体,尤其注意大便失禁患者肛周皮肤的处理,护理期间要注意动作轻柔,不可拖拉推拽;指导患者正确应用便盆。 ⑤无菌环境下给予侵入性操作,减少组织损伤和黏膜破损;术前为开颅者备皮,术后加以脑室引流,更换敷料,保证伤口干燥;合理使用抗生素进行抗感染治疗。 ⑥加强健康教育宣传,指导、鼓励病情较轻患者进行适当合理运动,提高自身机体免疫能力,促进病情康复,降低医院感染风险。 ⑦规范抗生素使用:严格监测抗生素药物使用,制定抗生素药物治疗方案,用药时严格按照用药指征,以病原菌特点与药物过敏结果为依据,将患者年龄、病理、生理、免疫状况及抗菌药物药理作用特点纳入考虑范围, 避免发生一种(或一类)抗生素短时间内反复使用情况,确保患者护理安全性,同时,对广谱类抗生素药物应慎重选择。 此外,还应密切关注患者菌群失调状况,并根据患者实际情况给予对症处理。
1.3 观察指标
回顾分析该试验患者医院感染者的临床资料,包括基础性信息、诊断结果、护理记录、治疗方法,分析引起医院感染的相关因素。
记录两组患者住院期间医院感染例数, 并比较分析临床疗效。
1.4 统计方法
采用SPSS 23.0 统计学软件分析数据,计数资料以频数和百分比(%)表示,组间比较进行χ2检验。 P<0.05为差异有统计学意义。
2 结果
2.1 分析两组患者医院感染状况
对照组医院感染发生率是17.07%,观察组医院感染发生率是2.44%, 观察组患者医院感染发生率显着更低,差异有统计学意义(P<0.05)。 见表1。

表1 两组患者医院感染状况比较
2.2 分析患者医院感染的影响因素
经分析该试验8 例脑出血患者医院感染的相关因素有年龄较大、住院时间较长、侵入性操作、意识清醒以及合并基础性疾病。 见表2。
3 讨论
由于老年人员组织器官正发生退行性病变, 多个器官功能正处于减弱状态, 同时, 还伴随慢性支气管炎、糖尿病等多种基础疾病,给患者引发脑出血疾病增加了发病风险。 脑出血具有起病急、病情重等特点,所以脑出血发病以老年人群为主。 老年脑出血患者在发病后饮食较差, 易出现营养不良现象, 加上年龄的增长,人体防御功能不断减退,长期卧床治疗可在一定程度上影响机体排出呼吸道分泌物, 从而很容易诱发肺部感染[4]。 脑出血患者一般需要呼吸机治疗,但是人工气道的建立在一定程度上破坏了机体呼吸道的正常防御功能,与此同时,机体下呼吸道直接连接外界,上呼吸道无法充分发挥吸入气体的净化作用, 使得相关性肺炎发生率大大增高[5-6]。 另外,大小便失禁与局部血液循环不良可导致患者压疮,长此以往可引起感染[7];脑出血合并慢性疾病(如高血压、糖尿病、肺气肿等)亦可诱发医院感染[8]。 脑出血患者受外科手术创伤性和侵入性操作(吸痰处理、气管切开、留置导管等)的影响,可打破患者天然保护屏障,一旦消毒不彻底,也可出现医院感染现象[9]。 除此之外,脑出血患者往往伴发意识障碍,术后抗生素抗感染非常重要,但是不合理的抗生素使用剂量可诱发机体菌群失衡,破坏生态平衡,增加耐药性,从而亦可引起医院感染[10]。 意识障碍属于高级神经系统功能障碍的一种, 对患者的生理活动构成一定限制,会导致患者全身多个器官功能发生障碍问题,所以,应高度重视患者的意识状态,并根据患者病情,给予具有针对性的临床护理,值得注意的是,应增加呼吸道、泌尿、皮肤及口腔等方面的护理。 故而得出8 例脑出血患者出现医院感染的相关因素有住院时间较长、年龄较高、合并基础性疾病、侵入性操作以及意识清醒这一结果。
医院感染即医院获得性感染或医院内感染, 是指患者住院期间所出现的一切医院内部的感染, 主要病因包括细菌、真菌、病毒、支原体以及衣原体[11]。 脑出血患者常见的临床表现是泌尿道感染、外科伤口感染、消化系统感染、皮肤感染、下呼吸道感染以及中枢神经系统感染,通常加以病原体检查培养或药敏试验[12]。 临床实际操作期间,需要按照病原体的不同加以对症治疗,但是最佳方法便是按照药敏试验给予相应药物治疗,以此方可降低医院感染的发生风险[13]。 目前,医院感染主要途径当属预防,一般建立感染管理专门机构,建立健全消毒隔离制度, 同时根据感染原因制定针对性的护理干预方案(消毒病房、抗生素抗感染治疗、饮食干预、呼吸道护理、胃肠道护理、泌尿道护理、皮肤护理等), 并积极实施方可有效降低医院感染的发生风险。因此得出观察组患者医院感染1 例(2.44%)显着低于对照组的7 例(17.07%)(P<0.05)这一结果;表2 表明患者年龄≥65 岁者7 例(87.50%)、<65 岁者1 例(12.50%);合 并 基 础 疾 病5 例 (62.50%)、 无 基 础 疾 病3 例(37.50%);有侵入性操作8 例(100.00%)、无侵入性操作0 例(0.00%)。罗发美[14]研究结果显示,实施针对性护理的观察组仅1 例出现医院感染, 发生率为3.33%,而常规护理的参照组共有8 例患者出现医院感染, 其发生率为26.67%,观察组较对照组更低(P<0.05);试验中≥65 岁者8 例(88.89%)、<65 岁者1 例(11.11%),合并基础疾病6 例(66.67%)、无基础疾病3 例(33.33%),意识清醒7 例(77.78%)、无意识2 例(22.22%),住院20 d 及以上8 例(88.89%)、住院20 d 以下1 例(11.11%),有侵入性操作9 例 (100.00%)、 无侵入性操作0 例(0.00%)(P>0.05),说明年龄高、合并基础疾病、住院时间长、侵入性操作史、意识清醒都可诱发医院感染,其结果与该文一致。
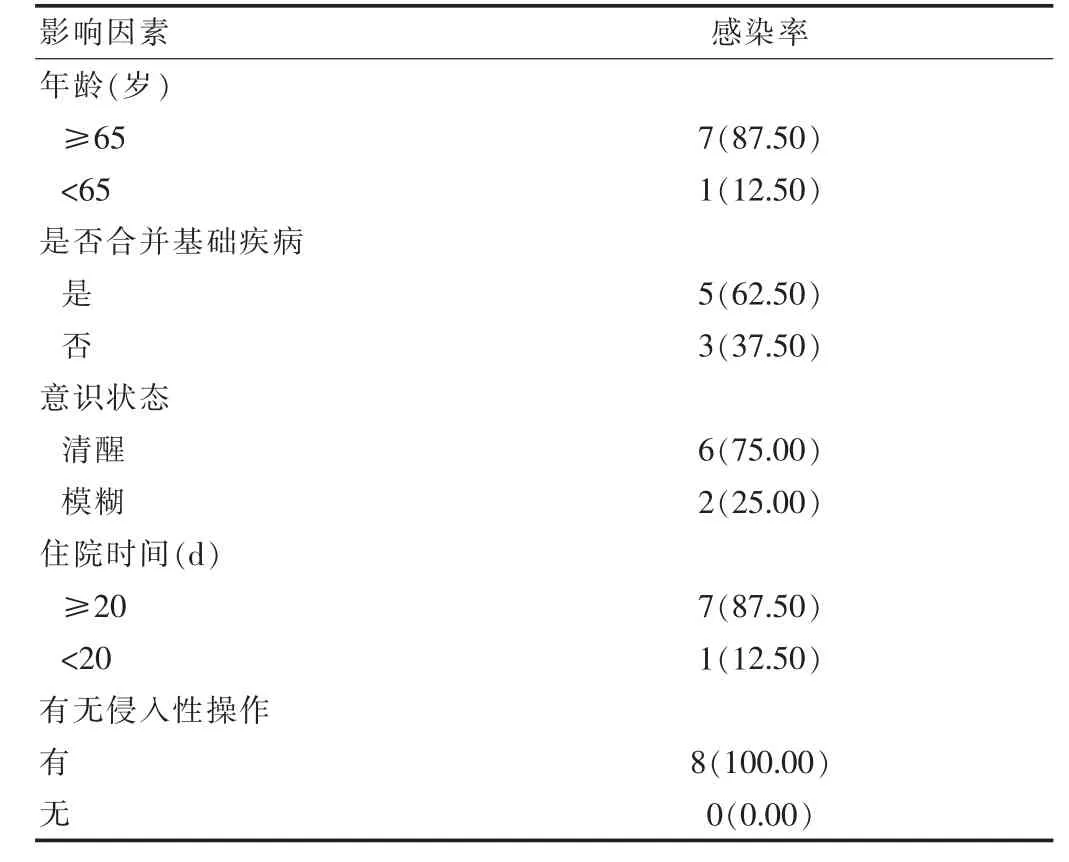
表2 试验患者医院感染的影响因素分析[n(%)]
综上所述,住院时间、年龄、是否合并基础疾病、有无侵入性操作以及意识状况均是脑出血患者医院感染的诱发性因素,对此,临床可通过针对性的护理干预来大大降低医院感染概率,保证患者早日康复。



