王雪云
(广东省汕头潮南民生医院妇产科,广东汕头 515144)
异位妊娠是妇科常见急腹症之一,发病率高,有逐年增加的趋势,严重危害广大妇女的身体健康,并有导致孕产妇死亡的危险,应重视并加强对异位妊娠的研究[1]。本文收集我院2006年1月~2008年12月456例异位妊娠病例的相关资料,观察异位妊娠种类的变化,分析异位妊娠病因,探讨异位妊娠诊治方法的进展及影响药物保守治疗效果的因素,以期能间接反映附近地区的异位妊娠发病率及相关因素,总结其诊断及治疗的进展,为更好地提供预防措施及进一步临床治疗提供参考。
1 资料与方法
1.1 一般资料
收集我院2006年1月~2008年12月456例根据临床表现、B超检查、放免法检测血β-HCG,阴道后穹隆穿刺、剖腹探查手术和病理组织学等检查确诊为异位妊娠的患者,并与同期分娩、妇科住院例数及住院总人数的比例,调查其发病率。
1.2 方法
456例异位妊娠病例中,205例经临床表现、B超检查和放免法检测血β-HCG同时诊断,入院后常规检查,无禁忌证者行药物保守治疗,治疗方法:用甲氨蝶呤(Methotrexate,MTX)单
456例异位妊娠中,205例经临床表现、B超检查和放免法检测血β-HCG确诊,给予药物保守治疗;251例经剖次剂量50 mg/m2,肌内注射1次,同时口服米非司酮片50 mg/次,2次/d,连服3 d。治疗期间观察血压、脉搏、血象、腹部体征、肝肾功能情况,每4~7天复查血β-HCG及盆腔超声检查,注意患者是否有副作用。
1.3 药物保守治疗疗效评价
用药后每隔4~7天复查血β-HCG 1次,每周复查B超1次,若每次复查血β-HCG均有下降(>15%),直至阴性(血β-HCC<15 mIU/ml),腹痛缓解或消失,盆腔包块缩小或消失者为治愈;若治疗后1周β-HCG下降<15%,肝肾功能及血常规无异常,重复用药1次,方案同前;若盆腔包块增大,血β-HCG无明显下降,或反而升高,甚至发生急性腹痛或有内出血症状,而改用手术治疗者为治疗失败。
1.4 统计学处理
采用SPSS 10.0软件进行统计学处理。计数资料以例数(百分率)描述,采用χ2检验,药物保守治疗效果的影响因素用非条件Logistic回归模型。
2 结果
2.1 异位妊娠发病情况
腹探查手术和病理组织学证实。2006年异位妊娠108例,同期分娩1 939例、妇科住院1 192例及住院总人数3 624例之比;2008年异位妊娠232例、同期分娩2 287例、妇科住院1 264例、住院总人数4 014例。见表1。
异位妊娠与同期住院总人数之比有升高,异位妊娠与同期分娩、妇科之比呈显着升高,2008年较2006年升高1倍,有显着性差异(P<0.01)。
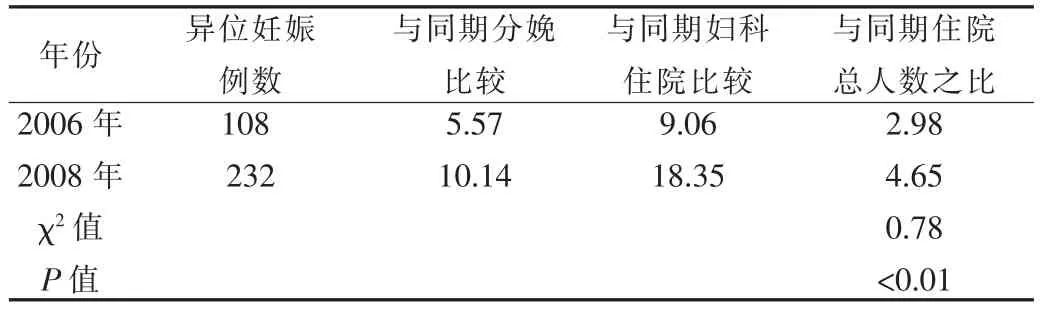
表1 2006年、2008年异位妊娠与同期住院总人数比较分析(%)
2.2 异位妊娠相关因素
456例异位妊娠中,年龄最小17岁,最大45岁。异位妊娠发病相关因素依次为:盆腔感染史230例,占50.45%;宫腔手术史107例(人工流产、药物流产、取放环术),占23.54%;盆腔手术史(阑尾、妇科)35例,占7.69%;输卵管结扎手术29例,占6.45%(其中潘氏改良结扎法占5.70%);前次异位妊娠史27例,占6.05%;剖宫产手术史23例,占5.09%;月经紊乱5例,占1.09%。
2.3 异位妊娠诊断
停经、阴道流血及腹痛是异位妊娠的三大症状,在本组资料中分别是 343例(75.22%)、318例(69.74%)、331例(72.59%);腹部压痛、宫颈抬举痛及附件压痛是异位妊娠的典型体征,分别是 324例(71.05%)、307例(67.32%)、321例(70.39%)。2006~2008 年确诊孕期分别为 45.08 d、42.10 d、39.05 d,2008 年较2006年缩短,说明异位妊娠早期诊断明显提高。
2.4 异位妊娠治疗方式的变化
治疗包括手术治疗及药物保守治疗。2006年手术治疗(不包括药物保守治疗失败后改手术治疗)占56.48%,2008年下降至43.53%,而药物保守治疗呈上升趋势;2006年药物保守治疗占43.52%,2008年上升至56.47%,两者比较有显着性差异(P<0.01)。随着医学技术及医学仪器设备的不断提高,检测手段的敏感性提高,使异位妊娠及早明确诊断的病例数增多,为施行药物保守治疗及保守性手术赢得了时间。
3 讨论
异位妊娠(ectoic pregnancies)是妇产科临床常见的急腹症之一,是指受精卵着床于子宫腔以外的任何部位,它包括输卵管妊娠、卵巢妊娠、腹腔(常见于肠系膜、肝脏)妊娠、阔韧带妊娠、宫颈妊娠、子宫残角妊娠及剖宫产瘢痕部位妊娠等[2]。其中最常见的类型是输卵管妊娠,占异位妊娠的95%左右,近年来其发病率逐渐上升,且年龄呈年轻化。未婚未育异位妊娠发生率明显增加,这与青年人婚前性行为越来越普遍,部分性生活混乱、不安全流产、性传播性疾病日趋增多及预防意识薄弱有关。因此,对引起异位妊娠发生的有关因素应积极预防、积极宣教。造成输卵管妊娠的原因很多,一种或多种因素可同时存在,妇科炎症史特别是盆腔炎史出现频次较其他相关因素高。有文献报道,异位妊娠中约50%系炎症所致,尤其是性传播疾病,其次是宫腔操作史[3]。盆腔炎增加异位妊娠的机制是:盆腔炎时炎症渗出液使盆腔粘连或输卵管腔部分阻塞,如果炎症没有得到及时的彻底治疗,输卵管形成瘢痕,输卵管黏膜或纤毛损伤,可改变精子或卵子的运行,使受精卵不能顺利进入宫腔,造成异位妊娠;输卵管周围粘连也限制其活动,或伞端粘连闭锁,干扰精子、卵子或受精卵的运行[4]。因此,应尽可能地控制妇科炎症的发生,应及早彻底治疗,尤其是要加强预防性传播疾病知识的宣教。宫腔手术,如:人工流产术或药物流产后清宫,部分药物流产后阴道流血时间过长伴感染等因素,致子宫内膜损伤和炎症,不利于孕卵着床,成为异位妊娠发生的综合因素。因此,对育龄妇女应加强采取避孕措施的宣教。
影响药物保守治疗效果多因素非条件Logistic回归模型表明,血人绒毛膜促性腺激素(human chorionic gonadotroin,β-HCG)及包块最大经线是影响异位妊娠药物保守治疗效果的危险因素,对于血β-HCG>2 000 mIU/ml及病灶包块最大经线>4 cm的异位妊娠患者应慎行药物保守治疗。年龄大小与阴道出血量对保守治疗效果无明显影响。由于医学技术的进步,尤其是高敏感度的放射免疫测定血β-HCG和阴式B超的普及,使异位妊娠早期得到诊断处理,早期诊断给保守治疗创造了条件,目前处理更多地趋向于保守性治疗[5]。
随着异位妊娠的年轻化,有生育要求的输卵管妊娠患者的增加,及早诊断,采取合适的治疗方案,保护其再生殖能力是目前妇科医生关注的问题。异位妊娠一旦破裂,常引起出血等严重并发症,严重者可造成失血性休克甚至死亡,极大地威胁患者的健康和生命安全。因此,异位妊娠的早期诊断、合理治疗十分重要[6]。
[1]黄文珍.165例异位妊娠临床特点及治疗的分析[J].中国当代医药,2009,16(11):23.
[2]徐涛,王秀梅,秦秀朵,等.重复性异位妊娠病因分析及治疗体会[J].西南军医,2006,8(3):49.
[3]吴连方.产科出血病因的变化趋势及防治[J].中华妇产科杂志,2005,40(11):791-792.
[4]薛润清.异位妊娠的病因学研究进展[J].河北医药,2008,30(4):531-532.
[5]欧俊,吴效科,周珊英.异位妊娠的治疗现状[J].中国实用妇科与产科杂志,2003,19(5):59-60.
[6]朱亚飞,何林生.与药物保守治疗输卵管妊娠相关的循证医学证据和评价[J].中国实用妇科与产科杂志,2007,23(11):880-883.



