庄秀怡,谢英才
广东医学院附属医院药学部,广东 湛江 524000
糖尿病为常见病、多发病,其患病率正随着人民生活水平的提高、人口的老化、生活方式的改变而迅速增加,呈逐渐增长的流行趋势,估计我国现有糖尿病患者超过四千万,居世界第二位,2型糖尿病(T2DM)发病率正趋向低龄化,在儿童中发病率逐渐升高,给社会带来沉重的负担。我院采用甘精胰岛素联合阿卡波糖治疗2型糖尿病患者90例,取得较好疗效。现报道如下:
1 资料与方法
1.1 一般资料
选择我院住院及门诊病例90例,其中,男42例,女48例;病程 3 个月~2 年;年龄 35~70 岁,平均(56.2±8.6)岁;空腹血糖值(FPG)为 9~15 mmol/L,餐后 2 h 血糖值(2 h PG)为 14~25 mmol/L,糖化血红蛋白(HbA1c)>8.7%,所选病例均按照WHO糖尿病专家委员会提出的诊断标准(1999年)作为诊断依据,并通过饮食、运动和口服降糖药物治疗血糖控制效果不佳,排除糖尿病酮症酸中毒(DKA),高渗性昏迷,其他影响糖代谢的疾病,无严重肝、肾功能不全,无感染,无妊娠妇女及应用胰岛素拮抗作用的药物。
1.2 方法
本研究为自身对照研究,治疗后各检测数据与治疗前相比较。上述每例患者在严格控制饮食和合理运动的基础上,联合应用甘精胰岛素和阿卡波糖治疗,甘精胰岛素的初始治疗剂量为 0.2 U/(kg·d),每晚 9~10 点钟皮下注射,随后每 2~3天根据每位患者FPG结果的不同调整剂量,每次调整2~4 U,待FPG在4.6~6.1 mmol/L之间为维持治疗剂量,当患者FPG≤3.9 mmol/L时,甘精胰岛素减量。阿卡波糖起始治疗剂量为 75~150 mg/d(25~50 mg/次),在餐后第一口饭后服用,每2~3 天调整剂量,使 2 h PG<7 mmol/L,剂量不超过300 mg/d。
1.3 观察项目
观察治疗前后的 FPG、2 h PG、HbA1c、 空腹 C 肽(FCP)、餐后C肽(PCP),并记录甘精胰岛素和阿卡波糖在治疗期间的用量,治疗期间低血糖发生的次数以及在治疗过程中出现的不良反应事件。
1.4 疗效评定指标[1]
FPG≤6.1 mmol/L,2 h PG≤8.0 mmol/L,HbA1c≤7.0%为达标。低血糖指标为血糖≤3.9 mmol/L。
1.5 统计学方法
应用SPSS 11.0统计软件包进行统计学处理。计量资料采用均数±标准差()表示,治疗前后比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 治疗前后疗效比较
FPG达标率为 95.6%(86/90)、2 h PG达标率为 73.3%(66/90)、HbA1c达标率为 87.8%(79/90)。 在治疗过程中甘精胰岛素的平均剂量为(22.0±7.1)U/d,阿卡波糖的平均治疗剂量为(150.0±19.5)mg/d。与治疗前比较,治疗16周后患者FPG、2 h PG和HbA1c均明显降低,FCP和PCP均明显升高,差异均有统计学意义(均 P<0.05),见表 1。
表1 治疗前后各项观察指标比较()
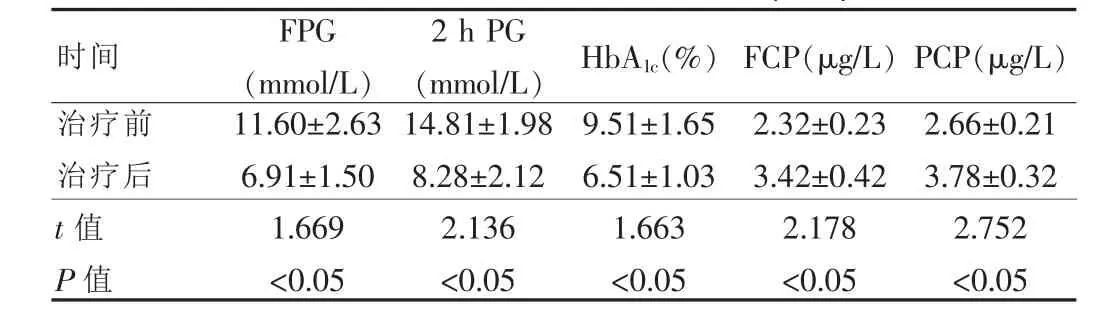
表1 治疗前后各项观察指标比较()
时间 FPG(mmol/L)2 h PG(mmol/L)治疗前治疗后t值P值11.60±2.636.91±1.501.669<0.0514.81±1.988.28±2.122.136<0.05 HbA1c(%)9.51±1.656.51±1.031.663<0.05 FCP(μg/L)2.32±0.233.42±0.422.178<0.05 PCP(μg/L)2.66±0.213.78±0.322.752<0.05
2.2 不良反应发生情况
在整个治疗过程中出现呕吐、恶心不良反应者5例,发生轻度低血糖反应者2例,未见有严重低血糖反应事件发生。
3 讨论
T2DM是由复杂的遗传因素和环境因素共同作用的结果,一组以长期高血糖为主要特征的代谢综合征,T2DM的病理基础为胰岛β细胞内分泌功能障碍,胰岛素分泌不足,伴有胰岛素抵抗。随着病情进展,患者糖耐量受损加重往往伴有进行性胰岛β细胞功能下降[2]。高血糖本身对胰岛β细胞功能有毒性作用,但在维持短期血糖正常后,至少高血糖的某些毒性作用是可逆转的。在T2DM患中应用胰岛素治疗,在短时间内使血糖得到满意控制,以解除糖毒性作用,另一方面由于补充外源性胰岛素避免患者胰岛β细胞超负荷工作,最终使被抑制的胰岛功能得以恢复[3-4]。C肽(C-peptide)又称连接肽,是胰岛β细胞的分泌产物,它与胰岛素有一个共同的前体即胰岛素原。一个分子的胰岛素原经酶切后,裂解成一个分子的胰岛素和一个分子的C肽。C肽不被肝脏破坏,半衰期较胰岛素明显为长,故测定血循环中C肽水平能反映β细胞合成与释放胰岛素功能。患者经治疗后FCP、PCP较治疗前明显上升,差异均有统计学意义(均P<0.05)。由此可见,通过补充外源性胰岛素控制患者高血糖能保护和改善β细胞分泌功能。
本次研究以近似生理方式补充胰岛素,还可避免高胰岛素血症的发生,继而可以改变糖尿病的临床进程 。有效控制血糖能阻止或延缓因T2DM引起的眼、肾、神经、心脏、血管等组织的慢性进行性病变、功能减退或衰竭[5]。但在临床工作中,血糖的控制并不容易,因为胰岛素治疗本身具有复杂性,每个患者胰岛β细胞内分泌功能大小不同,对胰岛素的抵抗程度也不相同。因此在应用胰岛素治疗T2DM时必须强调个体化用药,根据患者的血糖水平调整胰岛素的剂量。甘精胰岛素为重组DNA技术生产的一种人型胰岛素类似物,是一种长效胰岛素,其分子结构经修饰后稳定性增加,在酸性环境下呈溶液状态,皮下注射后在机体中性环境中形成微粒,这些微粒在较长的时间内稳定释放胰岛素,与生理作用下胰岛素的释放模式相似,从而产生维持24 h的平稳,无峰值的降糖作用,避免高胰岛素血症的发生[6],防止黎明现象(down phenomenon)和Somogyi效应的发生,有利于控制空腹及餐前血糖。阿卡波糖为α葡萄糖苷酶抑制剂(AGI)减少并延缓碳水化合物在肠道中的吸收作用,降低高血糖,控制餐后血糖漂移,特别适用于空腹血糖正常(或不太高)而餐后血糖明显长高者[7-8],研究表明,阿卡波糖长期使用可提高T2DM患者对胰岛素的敏感性,降低胰岛素的抵抗作用[9]。本组结果显示:甘精胰岛素联合阿卡波糖治疗T2DM,降糖效果好;FCP及PCP有明显增加,表明患者胰岛β细胞功能有恢复;同时低血糖的发生率低,该治疗方案依从性好。因此,阿卡波糖联合甘精胰岛素治疗T2DM具有易于控制空腹及餐后血糖、患者依从性好、低血糖发生率低等优点,值得临床推广。
[1]卜石,邢小燕,王娜.长效胰岛素联合口服降糖药治疗2型糖尿病的疗效与安全性[J].中国循证医学杂志,2004,4(7):464.
[2]KAHN SE.The importance of the beta-cell in the pathogenesis of type 2 diabetcs mellitus[J].Am med,2000,108(suppl 6a):2-8.
[3]祝方,纪立农,韩学尧,等.短期胰岛索强化治疗诱导初诊2型糖尿病患者血糖长期良好控制的临床试验[J].中国糖尿病杂志,2003,11(1):5-9.
[4]Purrello F,Rabuazza AM.Metabolic factor that affect beta-cell function and survival[J].Diabet Nutr metab,2000,13(2):84-91.
[5]UK Prospective Diabetes Study(UKPDS)Group.Intensive blood glucose control with sulfonylureas or insulin compared with conventional treatment and risk of complication in patient with type 2 diabetes(UKPDS 33)[J].Lancet,1999,354(9178):602.
[6]Bode BW,Asbbah HT,Gross TM,et al.Diabetes management in the millennium using insulin pump therapy [J].Diabetes Metab Res Rev,2002,18(suppl):14-20.
[7]魏爱生,王甫能,陈苹,等.甘精胰岛素联合格列美脲及阿卡波糖治疗2型糖尿病患者24小时动态血糖变化[J].中华内分泌代谢杂志,2006,22(4):325-326.
[8]吴国亭,韩玉麒,于永春,等.阿卡波糖对2型糖尿病病人胰岛素抵抗的影响[J].中国新药与临床杂志,2003,22(9):535-538.
[9]李春钢,张静.甘精胰岛素联合那格列奈治疗2型糖尿病临床效果观察[J].中国医药导报,2011,8(18):81.



