田 园,白 冰,崔旭蕾,梁乃新,李单青,黄宇光
中国医学科学院 北京协和医学院 北京协和医院 1麻醉科 2胸外科,北京 100730
于神经或神经丛旁进行穿刺及局麻药注射易导致神经损伤,而组织筋膜间隙神经阻滞是通过局麻药物在平面内或相邻组织间隙内被动扩散到目标神经达到阻滞效果,具有易于显露、便于操作、并发症风险低的特点,因而成为安全、便捷的可替代方案[1]。已报道的用于胸腔镜手术(video-assisted thoracotomy,VATS)镇痛的平面阻滞包括前锯肌平面阻滞[2- 5]、竖脊肌平面阻滞[6- 7]、椎板后阻滞[8- 9]、大菱形肌及低位前锯肌平面阻滞[10],但这些方法在临床应用中存在问题,或与手术切口距离过近影响无菌操作,或阻滞范围不确切,或阻滞硬膜外间隙受凝血情况制约,或需多点注射无益于留置导管。笔者根据VATS围手术期镇痛特点,定义了一种全新的方法-髂肋肌平面阻滞,以期为以上罗列问题寻求突破。本研究回顾了尸体标本染色情况,并就1例北京协和医院于2019年6月10至16日收治的行VATS手术并使用髂肋肌平面阻滞进行围手术期镇痛的病例报道如下。
大体标本解剖
髂肋肌为腰背部肌肉,是广义竖脊肌的一部分,由颈髂肋肌、胸髂肋肌、腰髂肋肌组成。颈髂肋肌向内附着于颈4、5、6横突后结节,向外附着于第1~6肋骨上缘;腰髂肋肌向下附着于骶骨和髂骨,向上附着于第7~12肋下缘;胸髂肋肌向上附着于第1~6肋下缘,向下附着于第7~12肋上缘,与颈、腰髂肋肌相延续,构成髂肋肌。髂肋肌外侧缘约位于肩胛内侧线和腋后线之间,髂肋肌与前锯肌均附着于肋骨表面,其与肋骨和肋间外侧肌附着处与前锯肌附着处肩胛内缘线相延续,髂肋肌平面与前锯肌下平面相延续。肋间神经是脊神经发出的腹侧支,其于脊柱旁穿入肋间肌、走行于肋间内肌与肋间最内肌间,于腋中线水平穿出肋间外肌,支配前、侧胸壁疼痛、肋间神经外侧皮支是前锯肌平面阻滞的主要靶神经。一具未防腐处理的(新鲜)成年尸体标本,无已知的胸廓畸形及损伤,于俯卧位左侧旁矢状位、第6肋长轴、髂肋肌平面注射30 ml 0.5%亚甲蓝染液。静置30 min后,沿胸壁腋中线逐层剖开,离断背阔肌,其深层的前锯肌附着于第1~9肋骨表面,离断前锯肌可显现其与肋骨表面及肋间最外肌间的染色情况,染液向前浸染到腋前线,上下浸染范围为第2~9 肋间(图1),穿出前锯肌的肋间神经外侧皮支充分着色(图2)。
临床资料
患者,女,46岁,身高162 cm,体重51 kg,因“体检发现左肺下叶结节8月余”入院。患者于2018年10月体检发现左肺下叶结节,无咳嗽、咳痰、咯血等不适症状,外院嘱定期复查。患者于2019年5月于本院门诊就诊,复查胸部高分辨率电子计算机断层扫描,提示左肺下叶磨玻璃密度小结节影,较大者直径约7.5 mm×6 mm,较前饱满,界限明显。5月31日胸PET-CT,提示左肺下叶外基底段无代谢活性小结节,性质待定。考虑患者左肺下叶结节诊断明确,恶性不除外,为行手术治疗收治入院。
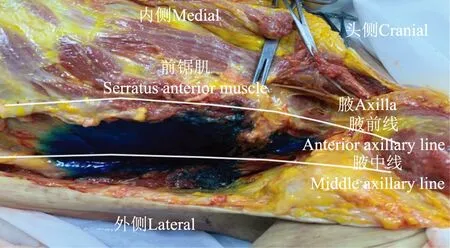
图1亚甲蓝浸染侧胸壁前锯肌下平面
Fig1Serratus anterior plane of lateral thoracic wall stained with methylene blue
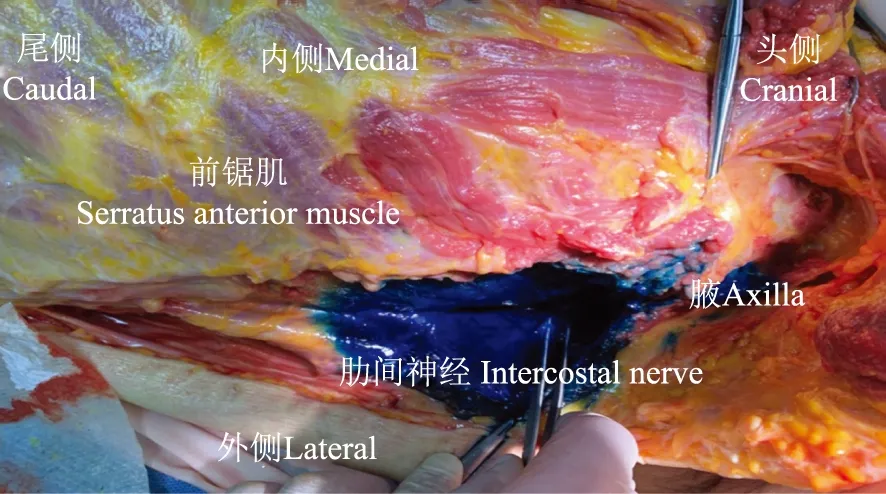
图2亚甲蓝浸染肋间神经外侧皮支
Fig2Lateral cutaneous branch of intercostal nerve stained with methylene blue
患者入院完善术前检查,手术指征明确,无手术禁忌证,拟择期VATS左肺下叶切除术。麻醉医师术前评估沟通,患者强烈要求围手术期镇痛,基于医患共决策理论,向其分别交代静脉镇痛泵、胸椎旁阻滞、胸段硬膜外阻滞、髂肋肌平面阻滞、前锯肌阻滞、肋间神经阻滞、切口局麻药物浸润等多种镇痛方法的效果及并发症后,患者选择髂肋肌平面阻滞。
患者入手术室,核对患者信息,再次确认手术方式及切口位置。患者取俯卧位,上臂上举旋前,超声定位胸6棘突、第6肋、肩胛内侧缘、背阔肌、髂肋肌及髂肋肌平面,标记穿刺点并观察与切口距离。消毒铺巾后,使用指南针超声机(深圳华声医疗技术股份有限公司)的高频线阵探头(L15- 4NB)显示旁矢状位、肩胛内侧缘、第6肋长轴浅层的背阔肌及髂肋肌(图3),并在肩胛下角显露前锯肌后,向内侧滑动探头确定前锯肌与髂肋肌的延续。平面内进针,针尖依次穿过背阔肌、髂肋肌,达到髂肋肌平面,水分离法确认针尖位置(图4),沿髂肋肌与肋骨的间隙向腹侧进针并扩充平面间隙,置入留置用管约3 cm(图5)。超声扫查,导管沿第6肋长轴走行,尖端约至腋后线。经导管给予0.2%罗哌卡因30 ml,给药同时于腋中线超声观察药液扩散至第4~8肋,20 min后测定温度觉消失平面(图6)。手术持续约2 h,芬太尼总量200 μg(3.9 μg/d),未使用其他镇痛药物,手术操作及麻醉操作(如气管插管、吸痰、膨肺)均未引起循环波动超过基础值的20%,留置胸腔引流管1根。术毕即刻拔除气管插管,经髂肋肌留置导管连接自控镇痛泵进行疼痛管理,每30分钟脉冲泵入0.2%罗哌卡因8 ml,按需单次泵入8 ml(锁定时间30 min),恢复室观察15 min,平静呼吸疼痛数字评分(number rating scale,NRS)0分;深呼吸时NRS 5分,以胸腔内疼痛为主,胸壁疼痛轻微。予帕瑞希布40 mg静脉滴入,深呼吸NRS降至2分,送返病房。术后8、24、32、48 h随访,患者术后10 h后咳嗽时出现中重度肩胛上区放射痛,加用帕瑞昔布,余未联合使用其他镇痛药物,疼痛评分、温度觉减退平面、镇痛泵用量见表1。患者术后无明显并发症,术后第2日拔除胸腔引流管,术后第3日出院。
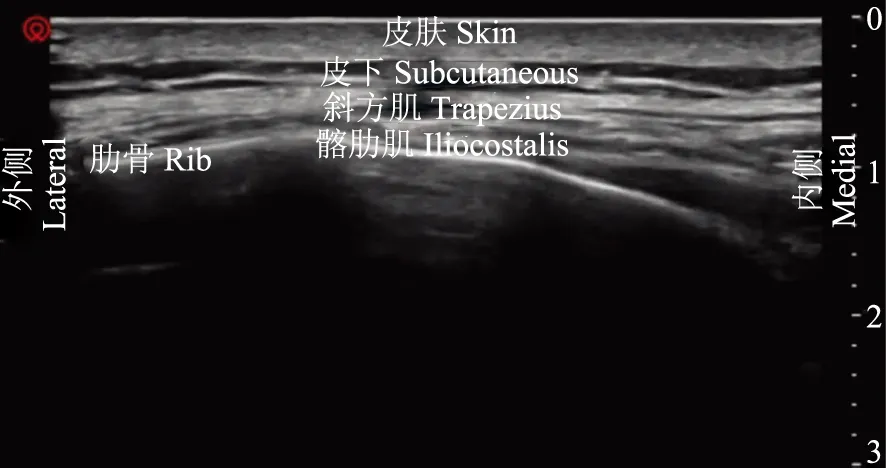
图3髂肋肌及周围组织超声影像
Fig3Ultrasonography of iliocostal muscle and surroundings
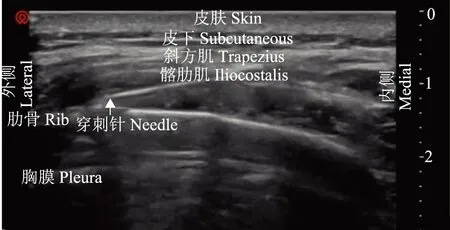
图4髂肋肌平面水分离超声影像
Fig4Ultrasonography of hydrodissection of iliocostal plane
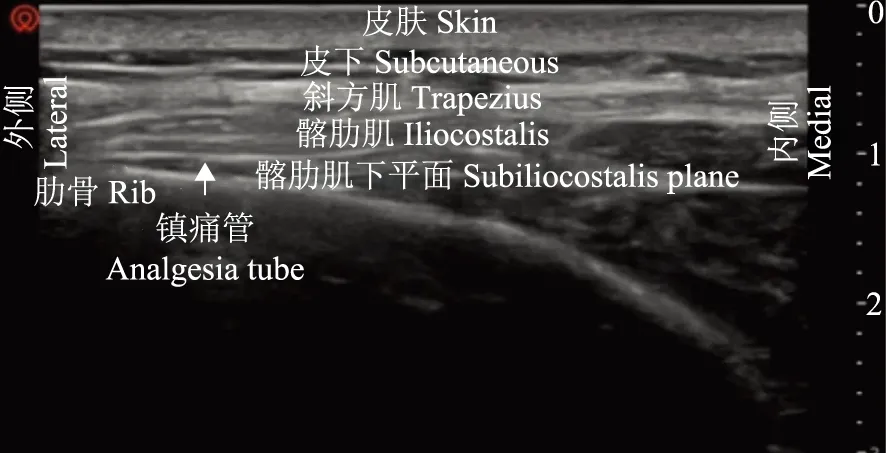
图5髂肋肌平面内镇痛导管
Fig5Analgesia tube in iliocostal plane
图6阻滞20 min后温度觉消失平面
Fig6Plane of thermohypesthesia 20 minutes after blockade
讨 论
髂肋肌平面阻滞是笔者及其团队原创首发的方法,可以用于胸科手术围手术期疼痛管理。胸段硬膜外阻滞及椎旁阻滞对胸科手术患者的镇痛效果得到广泛证实,然而两种方法对停用及加用抗血栓药物有所限制且操作难度大、并发症风险高,伴随心脑血管疾病的高发及手术止凝血方案的创新,抗血栓药物在围手术期使用已逐渐被接受,寻求不受出血风险影响的浅表的安全的区域阻滞方法是围手术期镇痛管理及加速手术康复的方向。髂肋肌平面阻滞是广义的竖脊肌阻滞,但与常规竖脊肌阻滞(横突与竖脊肌间)阻滞位点不同,不受肋横突韧带对扩散范围的影响,不需要多点注射。它与前锯肌平面阻滞目标神经相同,均为肋间神经外侧皮支,前锯肌平面阻滞经随机对照实验证实在胸腔镜手术VATS的疼痛管理中有一定作用[11- 12],但是其穿刺点为腋中线第3~5肋,与VATS常规切口位置(腋中、后线第7肋)[13]距离较近,增加无菌处理难度及感染风险。
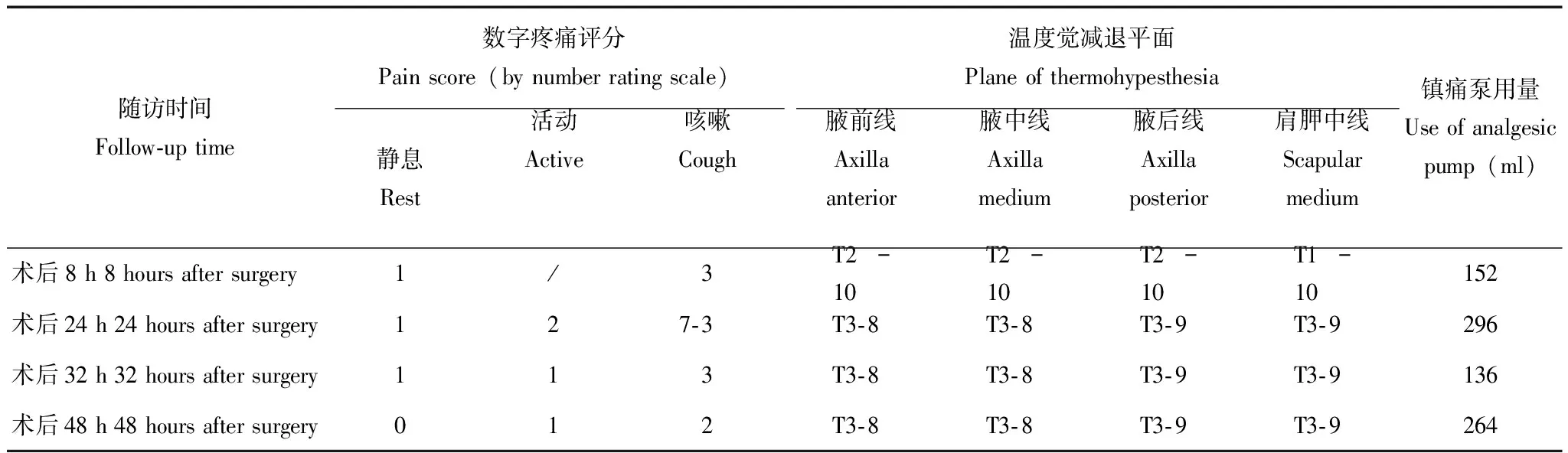
表1 术后不同时间点疼痛评分、温度觉减退平面、镇痛泵药量使用情况Table 1 Pain score,plane of thermohypesthesia,and use of patient-controlled analgesia pump at different time points after surgery
T:胸段脊神经;/:未评估;7- 3:咳嗽时出现肩背部重度疼痛(7分),使用帕瑞昔布后降为3分
T:thoracic spinal nerve;/:unevaluated;7- 3:severe pain of shoulder and back while cough(score 7),relieved to score 3 after using parecoxib
髂肋肌平面阻滞在解剖理论、大体染色、临床应用中证实了其对肋间神经外侧皮支的作用。髂肋肌与肋骨及肋间肌形成的髂肋肌平面与前锯肌下平面在背侧相延续,理论上阻滞髂肋肌平面的药液可扩散到前锯肌深层。在标本染色中,证实了药液有效前后、上下扩散,将前锯肌下平面及在腋中线穿行出前锯肌的肋间神经外侧皮支染色。在临床应用中,阻滞髂肋肌平面可观察到侧后胸壁的温度、针刺觉减退或消失,术后除留置胸腔引流管刺激引起的背部疼痛需加用药物外,无需其他处理。
本例患者术后咳嗽时出现中重度肩部疼痛,疼痛体表定位不清晰。研究指出,胸科术后肩部疼痛可能是与纵隔和膈肌表面胸膜刺激相关的内脏神经痛[14- 15]。由于内脏痛神经分布复杂,传导机制不清,目前尚无阻滞方法可确切抑制该类疼痛,髂肋肌平面阻滞对内脏神经痛控制效果欠佳。但胸腔引流管管径缩小及术者放置引流管位置调整促使引流管相关疼痛发生率降低、程度减轻,且可通过多模式镇痛,如联合使用非甾体抗炎药控制此类疼痛。
综上,本例报道的髂肋肌平面阻滞可用于VATS连续镇痛,比胸段硬膜外阻滞及胸椎旁阻滞操作简单、并发症风险小、无围手术期抗血栓药物使用禁忌,比前锯肌阻滞距离手术切口远而降低感染风险、易于留置维护导管而延长有效疼痛管理时间,联合非甾体抗炎药进行多模式镇痛可有效控制围手术期疼痛,此方法对使用区域阻滞在胸科手术围手术期镇痛的普适性及可持续性有重要意义。



