江翠红
【摘要】 目的 对比不同椎管内麻醉方法对老年下肢骨折患者循环功能的影响。方法 选择2021年10月—2022年1月灌南县第一人民医院收治的老年下肢骨折患者50例作为研究对象,按随机数字表法分为2组各25例。对照组采取连续硬膜外麻醉,观察组采取腰硬联合麻醉,对比2组患者的心率、血压等循环功能指标变化,麻醉效果,不良反应发生情况。结果 T1时对照组患者HR、MAP显着低于T0时,而观察组基本无变化,观察组HR显着低于对照组,MAP显着高于对照组(P<0.05)。T1时对照组患者SBP、DBP显着低于T0时,T2、T3时显着高于T0时,而观察组基本无变化,观察组T1时SBP、DBP显着高于对照组,T2、T3时显着低于对照组(P<0.05)。观察组麻醉起效时间、完全阻滞时间、术后麻醉恢复时间显着短于对照组,T1、T2时Ramsay评分显着高于对照组(P<0.05)。观察组不良反应发生率12.00%,与对照组的16.00%比较差异无统计学意义(P>0.05)。结论 老年下肢骨折患者手术治疗中采取腰硬联合麻醉可稳定术中心率、血压,缩短麻醉起效时间及麻醉后恢复时间,提高术中镇静效果,而且不会增加不良反应,值得推广
【关键词】 老年患者;下肢骨折;腰硬联合麻醉;循环功能;不良反应
中图分类号:R614.4 文献标识码:A
文章编号:1672-1721(2023)11-0145-03
DOI:10.19435/j.1672-1721.2023.11.048
老年人由于骨量减少、骨质下降,多伴随骨质疏松,很容易因为各种意外事件发生骨折。其中下肢骨折属于常见的骨科疾病,主要是由直接暴力、间接暴力及积累性劳损等导致,如交通事故、高处坠落及跌倒等,导致下肢剧烈疼痛、肿胀、功能障碍及畸形,严重降低生活质量[1]。为避免影响下肢功能,确诊后应依据患者实际情况制定手术方案。而老年下肢骨折患者由于身体机能减退,耐受力降低,可能合并心脑血管及呼吸系统疾病,心血管系统储备、代偿功能较差,手术风险相对更高,麻醉耐受性差,术中应采取更加安全稳定的麻醉方案[2]。椎管内麻醉适用于下肢手术,即注射局部麻醉药于椎管内,起到麻醉及镇痛作用,避免造成脊髓、脊神经、马尾神经等副作用,安全性较高,老年患者也可保持稳定的生命体征及生理功能,对心肺功能影响小。其中连续硬膜外麻醉与腰硬联合麻醉都属于椎管内麻醉,应用在下肢骨折手术中可保证良好的麻醉效果。但何种方法更适用于老年患者,需深入研究[3]。本次研究对比了不同椎管内麻醉方法对老年下肢骨折患者循环功能的影响,报告如下。
1 资料与方法
1.1 一般资料 选择2021年10月—2022年1月灌南县第一人民医院收治的老年下肢骨折患者50例作为研究对象,按随机数字表法分为2组各25例。纳入标准:经X线或CT检查确诊,符合《实用骨折治疗指南》[4]相关标准;单侧新鲜骨折,符合手术治疗适应证;美国麻醉医师协会(ASA)分级为Ⅰ~Ⅲ级;患者及家属自愿签署知情同意书。排除标准:严重心脑血管疾病患者;严重肺部疾患不能耐受手术者;其他部位骨折及陈旧性骨折患者;合并凝血功能障碍、免疫功能缺陷及出血性疾病者;患有神经系统缺陷,或者精神疾病患者。对照组男15例,女10例,年龄25~67岁,平均年龄(43.42±3.94)岁,体质量指数(BMI)18.9~27.4 kg/m2,平均(23.25±1.14)kg/m2,骨折部位:胫骨颈骨折12例,股骨粗隆间骨折6例,股骨头骨折7例。观察组男14例,女11例,年龄25~68岁,平均年龄(23.28±3.92)岁,BMI 18.5~27.6 kg/m2,平均(23.42±1.21)kg/m2,骨折部位:胫骨颈骨折14例,股骨粗隆间骨折5例,股骨头骨折6例。2组基线资料差异无统计学意义(P>0.05),具有可比性。研究获得医学伦理委员会批准。
1.2 治疗方法
1.2.1 对照组 采取持续硬膜外麻醉。麻醉前给予阿托品(浙江仙琚制药股份有限公司,国药准字H20053311,规格:1 mL/0.5 mg)5 mg肌肉注射,连接多功能监护仪密切监测血压、心率、脉搏及血氧饱和度,开放静脉通道补液,持续面罩吸氧。经L2~3或L3~4行硬膜外穿刺,选择1.5%利多卡因(山西晋新双鹤药业有限责任公司,国药准字H11022295,规格:5 mL/0.1 g)3 mL注射,观察生命体征及麻醉平面,酌情追加少量利多卡因。
1.2.2 观察组 采取腰硬联合麻醉。麻醉前给予阿托品5 mg肌肉注射,连接多功能监护仪密切监测血压、心率、脉搏及血氧饱和度,开放静脉通道补液,持续面罩吸氧。经L2~3行腰部穿刺,头向置管3~4 cm,待澄清脑脊液出现后,推注0.5%罗哌卡因[江苏恒瑞医药股份有限公司,国药准字H20060137,规格:10 mL/100 mg(按盐酸罗哌卡因)]3 mL+10%葡萄糖溶液1 mL,注射速度为0.05 mL/s,向头端注硬膜外导管3~4 cm,固定好备用,调控麻醉平面,追加罗哌卡因维持麻醉,控制麻醉平面在T10以下。
1.3 观察指标 (1)测定麻醉前(T0)、麻醉10 min(T1)、手术开始30 min(T2)、术后(T3)时患者的心率(HR)、舒张压(DBP)、收缩压(SBP)、平均动脉压(MAP)等循环功能指标变化。(2)记录麻醉效果,包含麻醉起效时间、完全阻滞时间、术后麻醉恢复时间。测定T1、T2时镇静效果,采取Ramsay评分评价,1分为烦躁;2分为安静合作;3分为嗜睡但可听从指令;4分为睡眠状态可唤醒;5分为睡眠状态,需强刺激唤醒反应;6分为深度睡眠,呼唤不醒。2~4分为镇静满意。(3)不良反应,包含呼吸抑制、恶心呕吐、躁动、寒战等。
1.4 统计学方法 使用SPSS 22.0统计学软件进行数据分析,计量资料以x±s表示,行t检验和方差分析,计数资料以百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
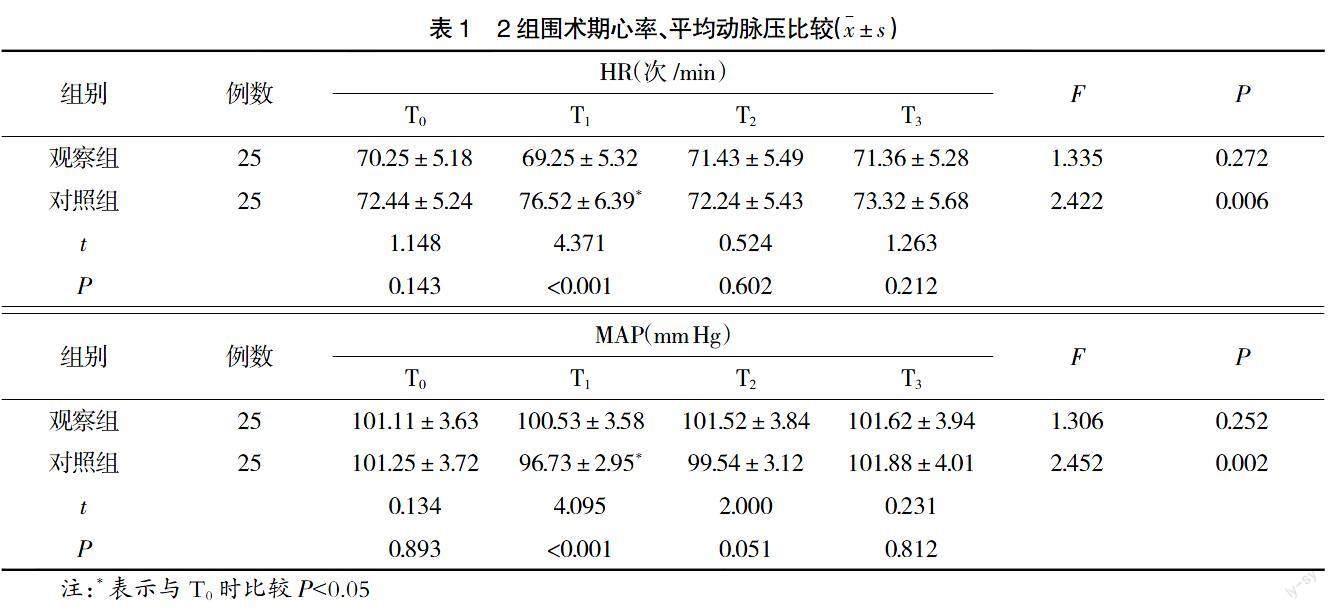
2.1 2组围术期心率、平均动脉压比较 T0、T2、T3时2组患者HR、MAP差异无统计学意义(P>0.05);T1时对照组患者HR、MAP显着低于T0时,观察组基本无变化,且观察组HR显着低于对照组,MAP显着高于对照组(P<0.05),见表1。
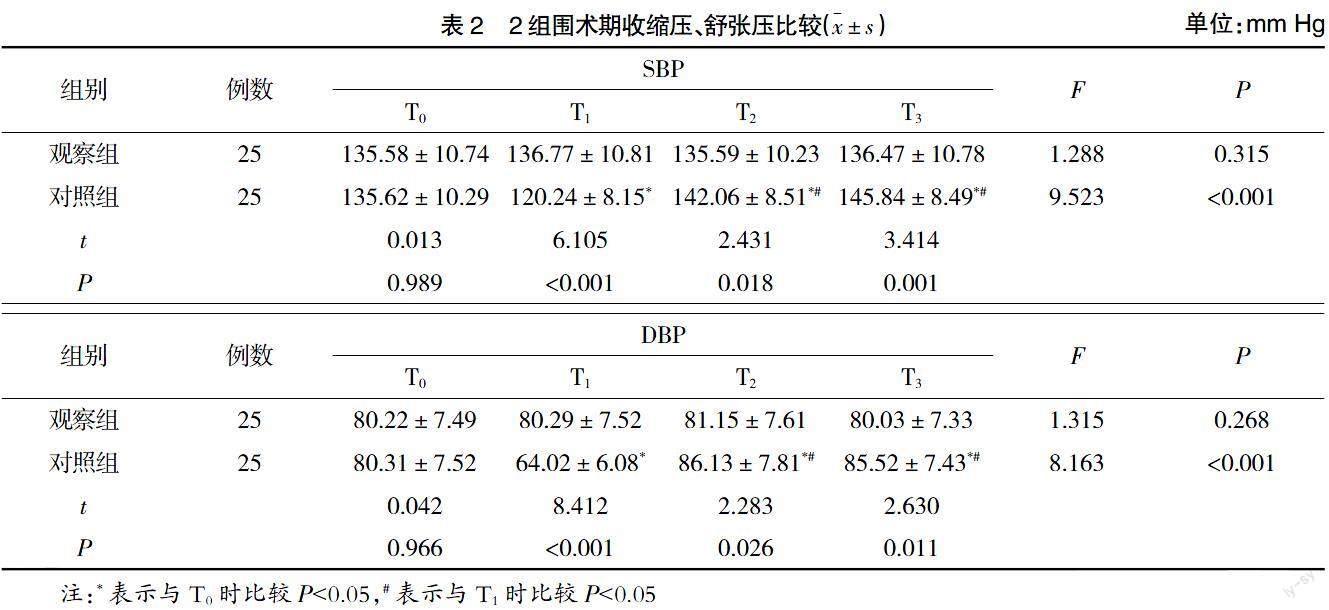
2.2 2组围术期收缩压、舒张压比较 T0时2组患者SBP、DBP比较无统计学差异(P>0.05);T1时对照组患者SBP、DBP显着低于T0时,T2、T3时显着高于T0时,而观察组基本无变化,观察组T1时SBP、DBP显着高于对照组,T2、T3时显着低于对照组(P<0.05),见表2。
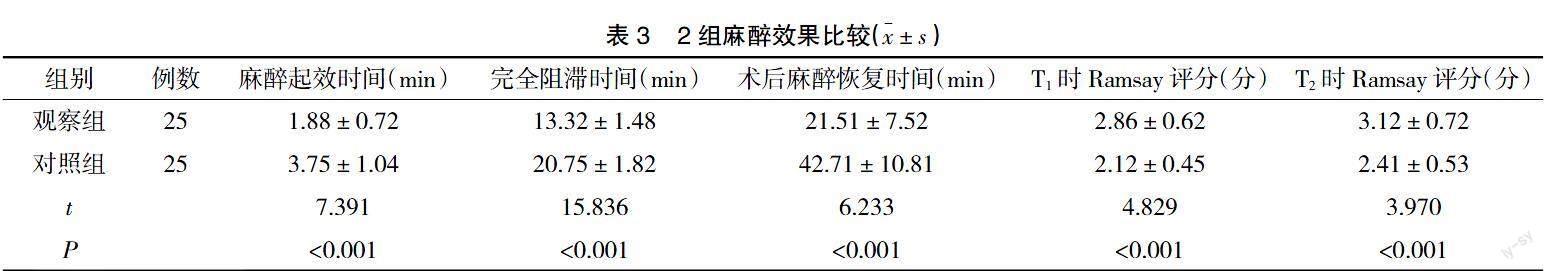
2.3 2组麻醉效果比较 观察组麻醉起效时间、完全阻滞时间、术后麻醉恢复时间显着短于对照组,T1、T2时Ramsay评分显着高于对照组(P<0.05),见表3。
2.4 2组不良反应比较 观察组不良反应发生率12.00%,与对照组的16.00%比较无统计学差异(P>0.05),见表4。
3 讨论
如今麻醉安全问题越来越受到临床重视,而老年下肢骨折患者因创伤较重,年龄高,多合并基础代谢病,而且对麻醉药的代谢及清除能力降低,麻醉风险高[5]。如何保证术中循环稳定成为研究重点。全身麻醉虽然具有麻醉效果好的优势,但诱导、拔管过程中可引起明显应激反应,血流动力学波动较大,而且不良反应多,老年患者难以耐受。椎管内麻醉采取的麻醉药物可经硬脊膜、蛛网膜在脑脊液中扩散,起到镇痛效果;而且将药物集中作用于患肢的神经根区域,保证代偿区域的稳定,减少对循环功能的影响。而连续硬膜外麻醉因为难以实现完全神经阻滞,术中需追加麻醉药物,麻醉效果及安全性受限[6-7]。腰硬联合麻醉则改进了连续硬膜外麻醉的不足,减少对患者循环功能的影响,稳定性更高[8]。
本次研究结果显示,T1时观察组HR显着低于对照组,MAP显着高于对照组(P<0.05),观察组T1时SBP、DBP显着高于对照组,T2、T3时显着低于对照组(P<0.05)。证实腰硬联合麻醉可促使患者术中保持与术前基本一致的心率、血压,对循环功能影响小,利于手术顺利开展,与孙君[9]研究结果相近。分析原因认为,椎管内麻醉作为下肢骨折手术常用麻醉方法,与全身麻醉相比,可避免造成脊神经、脊髓及马尾神经损伤,相对安全性更高。腰硬联合麻醉和连续硬膜外麻醉作为椎管内麻醉方法,可将麻醉药物在蛛网膜及脊膜扩散,提高手术麻醉稳定性;但连续硬膜外麻醉仅抑制大脑皮质边缘系统和下丘脑投射系统,术中仍会因为医疗操作刺激产生疼痛信号,导致交感神经兴奋,促进儿茶酚胺分泌,对循环功能影响较大[10-11]。而腰硬联合麻醉将脊麻与硬膜外麻醉融合,改进连续硬膜外麻醉的弊端,进一步抑制手术区域神经元兴奋,减少儿茶酚胺分泌量,保持术中循环功能稳定[12]。观察组麻醉起效时间、完全阻滞时间、术后麻醉恢复时间显着短于对照组(P<0.05),T1、T2时Ramsay评分显着高于对照组(P<0.05)。证实腰硬联合麻醉可缩短麻醉起效时间,提高镇静效果,而且术后恢复速度快。腰硬联合麻醉具有起效快的优势,相对连续硬膜外麻醉可减少麻醉用药量,最大程度抑制交感神经,而且具有扩张血管的作用,利于术中稳定及术后快速恢复。观察组不良反应率与对照组比较差异无统计学意义(P>0.05),证实腰硬联合麻醉和连续硬膜外麻醉安全性高。
综上所述,腰硬联合麻醉和连续硬膜外麻醉应用于老年下肢骨折手术中均可获得较好的麻醉效果,但前者对循环功能的影响更小,而且起效及恢复更快,提高术中镇静效果,不良反应未明显增加,值得推广。
参考文献
[1] 阮倩,自华芬,陈莉.右美托咪定与罗哌卡因腰硬联合麻醉对老年下肢骨折患者围术期血流动力学、麻醉恢复质量及镇痛效果的影响[J].川北医学院学报,2021,36(8):1068-1071.
[2] 冯文广,姜伟,宋国军.腰硬联合麻醉和神经刺激仪定位下腰丛-坐骨神经阻滞对老年下肢骨折手术患者的麻醉效果及安全性分析[J].解放军医药杂志,2019,31(9):100-103,107.
[3] 崔茂排,邓新波,刘武飞,等.腰硬联合麻醉在下肢骨折手术对WBC、CRP、ALB、PCT的影响[J].现代生物医学进展,2020,20(21):4093-4096.
[4] 李昌达.不同麻醉方式对老年下肢骨折患者麻醉效果术后并发症以及术后认知功能的影响[J].中国药物与临床,2020,20(17):2939-2941.
[5] 李亚东,张侃.全麻和腰硬联合麻醉对老年下肢骨折手术患者循环功能、认知功能及疼痛的影响[J].解放军医药杂志,2020,32(1):102-105,109.
[6] 王辉,吴磊.腰硬联合及全麻对老年下肢骨折患者的麻醉效果及凝血功能的影响[J].血栓与止血学,2022,28(4):639-640.
[7] 焦晓红,杨丹锋,宋国军.全身麻醉与腰硬联合麻醉对老年患者下肢骨折手术后认知功能的影响[J].实用临床医药杂志,2019,23(11):79-82.
[8] 王建成,杨俊华,陆咏梅,等.腰硬联合麻醉对老年下肢骨折患者围术期应激反应的影响[J].中国临床保健杂志,2020,23(2):267-271.
[9] 孙君.观察分析不同椎管内麻醉方法对老年下肢骨折患者循环功能的相关影响[J].当代医学,2021,27(36):101-103.
[10] 徐丁滔,孔宁,吕欣.全身麻醉和腰硬联合麻醉对老年下肢骨折手术患者认知功能的影响[J].临床骨科杂志,2018,21(2):218-220.
[11] 陈佳,王文伟.腰硬联合麻醉对老年下肢骨折手术患者疼痛程度和认知功能影响[J].中国基层医药,2020,27(17):2072-2076.
[12] 王桂林,袁语蔓,姚洪林,等.不同麻醉方式对老年下肢骨折患者的麻醉效果及凝血功能的影响[J].西南国防医药,2020,30(4):316-319.
(收稿日期:2023-01-29)



