何送萍 曾微微
【摘要】 目的 探究腹式深呼吸吸氧干预对孕34周初次胎心监护无应激试验(non stress test,NST)可疑型单胎低危孕妇妊娠结局的影响。方法 选择2020年1月—2021年2月在我院产检的孕34周单胎低危孕妇进行胎心监护NST初次诊断为可疑型共60例为研究对象,按随机数字表法分为腹式呼吸组34例与常规护理组26例。于初次胎心监护后进行吸氧干预,常规护理组给予常规吸氧干预,腹式呼吸组施以腹式深呼吸吸氧干预,24 h后对比2组孕妇NST评分、孕妇吸氧后舒适度评分、汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)评分,以及孕妇妊娠结局、新生儿结局。结果 2组孕妇24 h复查NST评分均升高,且腹式呼吸组孕妇高于常规护理组(P<0.05);2组孕妇吸氧后舒适度评分均下降,且腹式呼吸组孕妇低于常规护理组(P<0.05)。2组孕妇吸氧后的HAMA评分均有所降低,且腹式呼吸组孕妇低于常规护理组(P<0.05)。腹式呼吸组孕妇顺产率高于常规护理组,不良结局率低于常规护理组(P<0.05);腹式呼吸组孕妇分娩后新生儿不良结局率低于常规护理组(P<0.05)。结论 腹式深呼吸吸氧干预可缓解孕34周初次胎心监护NST可疑型单胎低危孕妇缺氧不适感,解除胎儿宫内缺氧,改善胎心监护结果,改善孕妇焦虑状态,提高顺产率,降低妊娠不良结局率及新生儿不良结局率。
【关键词】 无应激试验可疑型;单胎低危孕妇;腹式深呼吸吸氧干预;妊娠结局
中图分类号:R714.51 文献标识码:A
文章编号:1672-1721(2023)18-0049-03
DOI:10.19435/j.1672-1721.2023.18.017
无应激试验(Non stress test,NST)是临床妇产科常见产前检查手段,是指在没有任何负荷及刺激的情况下检查胎儿心率及胎动变化,也是筛查胎儿是否缺氧的首选方法[1]。NST可疑型是指处于无反应型与反应型之间的状态,提示胎儿存在一定程度的缺氧及胎心异常。缺氧可导致胎儿储备能力降低,影响胎儿发育和成长,增加妊娠不良结局风险[2]。腹式呼吸是通过横膈肌活动进行肺舒张和收缩的呼吸方式,正常成年女性以胸式呼吸为主,腹式呼吸相较于胸式呼吸可提高吸入氧量,其特点在于横膈上下移动,吸气时横膈膜下降、吐气时横膈膜上升,以此进行深度呼吸,可吸入更多的氧气、吐出更多的二氧化碳,有效增加机体氧供,同时还可平缓情绪、调整心理状态。腹式呼吸法的适应人群及适应证广泛,对改善肺功能、治疗偏头痛、调理睡眠、调节手术患者心理等均有良好的效果[3]。本研究旨在探讨腹式深呼吸吸氧干预对孕34周初次NST为可疑型单胎低危孕妇妊娠结局的影响,报告如下。
1 资料与方法
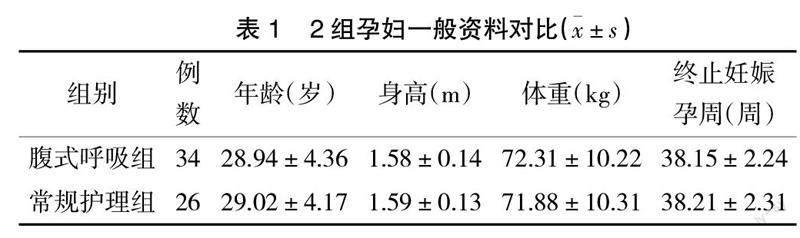
1.1 一般资料 选择2020年1月—2021年2月在我院产检的孕34周单胎低危孕妇进行胎心监护NST初次诊断为可疑型共60例为研究对象,按随机数字表法分为腹式呼吸组34例与常规护理组26例。2组孕妇身高、体重及终止妊娠孕周等一般资料差异无统计学意义(P>0.05),见表1。研究已获得医院伦理委员会批准同意。
1.2 纳入与排除标准 纳入标准:(1)年龄≥20岁;(2)孕期≥34周;且首次发现NST结果为可疑型,NST评分7~8分;(3)为单胎低危孕妇。排除标准:(1)孕34周前已经出现过NST结果为可疑型;(2)患妊娠期高血压的孕妇;(3)患有代谢性疾病的孕妇。
1.3 干预方法
1.3.1 2组孕妇采用相同的健康指导及吸氧方法。(1)健康指导:嘱孕妇注意休息,禁止熬夜;适量运动,如散步、或在助产士的指导下适当做一些瑜伽动作等,以促进血液循环、增强心血管功能;注意调节心理状态,缓解自身情绪压力,保持乐观心情;多与家人交流沟通,树立分娩信心。(2)吸氧方法:①吸氧前嘱孕妇取左侧卧位,并清洁鼻腔、清除鼻腔内分泌物或结痂后,选常规鼻导管轻轻插入鼻孔后固定。②吸入氧气需保证充分湿化,若气温低可使用电热棒的加热器将氧气加热至36 ℃左右。③氧流量为3 L/min,氧浓度为25%~29%。
1.3.2 常规护理组于复查NST时采用常规胸式呼吸吸氧30 min。腹式呼吸组孕妇在护理人员指导下学习正确的腹式深呼吸方法,指导孕妇取仰卧位,双腿放松膝盖自然屈曲,双腿与肩同宽,拇指略张开,其余四指并拢,呈三角形状轻轻搭在腹部,深吸气5~7 s,屏气3 s,慢呼气5~7 s,深吸气时腹部缓慢隆起,呼气时腹部凹陷恢复原状。嘱孕妇每日在家练习腹式深呼吸3次,每次30 min,复查NST时同样采用腹式呼吸的方式吸氧30 min。2组产妇初次发现NST可疑型后24 h内复查NST,若出现无反应型则次日再次复查,直到结果满意或通知医师处理。
1.4 观察指标 (1)NST评分:NST评分是根据胎心率曲线,从胎动时胎心率上升时间、胎心基线率、胎动频率、胎心变异振幅、胎动时胎心频率改变5个方面进行评分,每个项目0~3分,得分8~10分为反应型,提示胎儿神经系统发育良好;6~8分为可疑型,提示胎儿活动减弱、胎心异常;<6分为无反应型,提示胎儿有窒息。(2)舒适度评分:采用数字测定评分法对孕妇吸氧后主观舒适程度进行评分,总分0~10分,0分为“舒适”,10分为“难以忍受的不适感”,分数越高代表不适感越强。(3)汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)评分:采用HAMA量表评价2组孕妇吸氧前后的焦虑情况,共14个条目,每个条目1~4分,总分>14分表示有轻度焦虑,得分越高焦虑越严重。(4)妊娠结局:记录2组孕妇分娩情况以及不良结局,包括羊水异常、胎盘早剥、早产等。(5)新生儿结局:对比2组新生儿不良结局,包括胎儿宫内窘迫、新生儿窒息等。
1.5 统计学方法 选用SPSS 21.0统计学软件对数据进行处理,计量资料以x±s表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
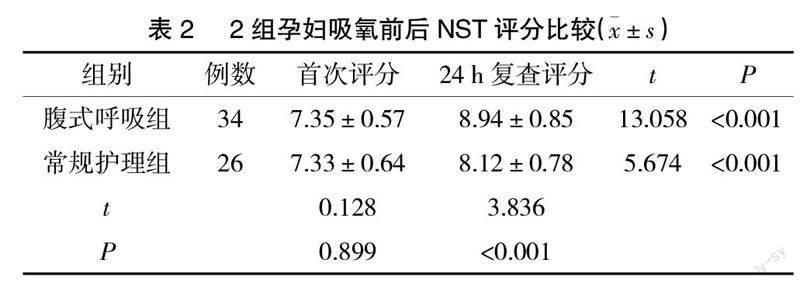
2.1 2组孕妇吸氧前后 NST评分比较 吸氧前,2组孕妇首次NST评分差异无统计学意义(P>0.05);
2组孕妇24 h复查NST评分均升高,且腹式呼吸组孕妇高于常规护理组(P<0.05),见表2。
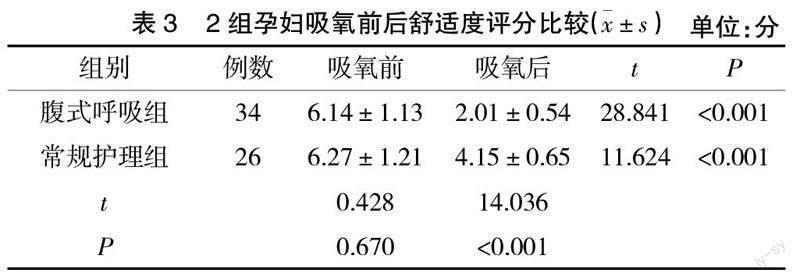
2.2 2组孕妇吸氧前后舒适度评分比较 吸氧前,2组孕妇舒适度评分差异无统计学意义(P>0.05);
2组孕妇吸氧后舒适度评分均下降,且腹式呼吸组孕妇低于常规护理组(P<0.05),见表3。
2.3 2组孕妇吸氧前后HAMA评分比较 吸氧前,2组孕妇的HAMA评分差异无统计学意义(P>0.05);2组孕妇吸氧后HAMA评分均下降,且腹式呼吸组孕妇低于常规护理组(P<0.05),见表4。
2.4 2组孕妇妊娠结局比较 腹式呼吸组孕妇顺产率高于常规护理组,不良结局率低于常规护理组(P<0.05),见表5。
2.5 2组新生儿结局比较 腹式呼吸组孕妇分娩后新生儿不良结局率(5.88%)明显低于常规护理组(38.46%),差异具有统计学意义(P<0.05),见表6。
3 讨论
胎心监护NST是监测胎心变化、了解宫内情况的重要产前监测手段,其图形变化可反映胎儿心率变化,也可反映胎儿各系统、器官的发育水平及健康状况。当胎儿在胎动或受到刺激时会出现交感神经兴奋、心率加快,图形显示胎心加速;当副交感神经兴奋时心率降低,胎心减速;而交感神经与副交感神经交替作用时则表现为胎心的变异与加速。可疑型是处于正常与无反应型之间的图形,常见因素包括母体血氧含量不足、胎儿心血管异常、羊水异常、脐带异常等胎儿附属物异常,表现为出现与宫缩无关的胎心减速后迅速恢复,提示胎儿出现一定程度的缺氧。缺氧影响胎儿发育,严重可致胎儿宫内窘迫甚至新生儿窒息等情况[4],因此出现NST可疑型后进行吸氧干预非常必要。有研究表明,有效的吸氧治疗能使母体血氧饱和度升高,提高血氧分压,可使胎儿通过胎盘吸收到更多氧气,改善胎儿氧合状况,降低胎儿宫内窘迫、新生儿窒息发生概率[5]。
本研究中,2组孕妇24 h复查NST评分均升高,且腹式呼吸组孕妇高于常规护理组(P<0.05);吸氧后2组孕妇舒适度评分均下降,且腹式呼吸组孕妇低于常规护理组(P<0.05)。说明腹式深呼吸氧气干预可有效解除胎儿缺氧症状,提高孕妇舒适度。考虑原因为,腹式深呼吸可提高孕妇氧气吸入量,提高血氧分压,而母胎间氧气交换依赖于母亲血氧浓度、子宫血液灌注及胎盘转运,腹式深呼吸吸氧干预可通过增加母体血氧储备缓解胎儿缺氧症状;且吸氧干预时,孕妇为左侧卧位,可增肾脏、子宫及胎盘的血流供应,改善胎盘功能,从而减少缺氧对胎儿的影响,因此可稳定胎心率,增强胎儿活动,提高NST评分。同时足量的氧气储备可改善母体组织缺氧,有利于稳定孕妇血氧饱和度,纠正循环系统中因代偿导致的动力不足,促进组织新陈代谢,维持正常的生命活动,改善由于缺氧造成的孕妇的不适感[6]。
妊娠期女性通常生理及心理上会产生不同程度的变化[7],大多数妊娠期女性对分娩存在担忧甚至恐惧,在初次胎心监护NST可疑型检查结果的刺激下,会加重紧张、焦虑等负性情绪,产生心理应激,增加不良妊娠结局的风险。本研究中,2组孕妇吸氧后HAMA评分均有所降低,且腹式呼吸组孕妇低于常规护理组(P<0.05)。考虑与腹式呼吸有助于调节情绪,改善焦虑状态有关。情绪反应诱发人体自主神经兴奋,而腹式呼吸可通过平衡左右脑情绪反应功能平稳情绪,达到提高抗应激能力、减轻孕妇心理压力的目的,降低焦虑评分[8]。
本研究中,腹式呼吸组孕妇顺产率高于常规护理组,不良结局率低于常规护理组(P<0.05)。说明腹式深呼吸可提高顺产率,降低妊娠不良结局和新生儿不良结局发生率。探究其原因可能与腹式深呼吸能有效改善胎儿缺氧症状、调节孕妇心理压力有关。腹式呼吸组孕妇的抗心理应激能力升高,可有效调整心理状态,改善焦虑、抑郁等负性情绪,有利于孕妇维持生理状态稳定,减轻对分娩的恐惧与逃避心理,提高分娩自我效能,降低分娩风险,增加自然分娩率,同时可减少妊娠不良结局和新生儿不良结局的发生。腹式呼吸组孕妇良好的氧气储备可提高血氧分压,避免由于子宫壁张力增加胎盘缺血而导致胎儿缺氧,改善胎盘血供,增加对胎儿氧气供应,纠正胎儿窘迫,降低新生儿窒息结局的发生[9-10]。
综上所述,腹式深呼吸吸氧干预可缓解孕34周初次胎心监护NST可疑型单胎低危孕妇缺氧不适感,解除胎儿宫内缺氧,改善胎心监护结果,改善孕妇焦虑,提高顺产率,降低妊娠不良结局率及新生儿不良结局率,值得推广。
参考文献
[1] 谭静,刘军,张文军,等.NST联合脐动脉收缩压/舒张压值对胎儿缺氧的诊断价值[J].山东医药,2016(4):40-41.
[2] 李淑芳,王妍,赵扬玉,等.孕晚期胎心无应激试验可疑型的长程胎心监护特点[J].中华围产医学杂志,2016,19(12):885-889.
[3] 柳淑云,刘旭光.腹式呼吸对应激状态下微循环及心血管反应性的影响[J].中国老年学杂志,2018,38(24):5903-5905.
[4] 张静,崔竞红,周文君,等.产前无应激试验和产时电子胎心监护对胎儿窘迫的诊断价值[J].妇儿临床,2019,32(1):90-92.
[5] 潘秀红,顾建芳.妊娠晚期孕妇不同频率吸氧对分娩结局的影响[J].护理研究,2016,30(19):2408-2410.
[6] 张荣萍,张歆.胎儿窘迫治疗中静脉补液联合吸氧治疗对胎心缓解率与缺氧状态的影响[J].中国药物与临床,2020,20(15):2600-2602.
[7] 李霞,周丽.聚焦解决护理对高危妊娠孕妇心理状态、分娩结局的影响[J].国际护理学杂志,2020,39(20):3722-3725.
[8] 张鑫政,王莹,吕嘉轩,等.基于事件相关电位P300探讨顺腹式呼吸训练对情绪反应的调节效应[J].中国医药导报,2022,19(5):18-22.
[9] 丁晓静,张玉秀,王孝君,等.围生期高危因素对胎儿窘迫,新生儿窒息的影响[J].中国妇幼保健,2017,32(21):214-217.
[10] 张婷,张宏玉,符红珊.产前胎心监护无应激试验阴性护理干预的临床研究[J].海南医学,2015(6):928-930.
(收稿日期:2023-03-06)



