俞晓翔 王耿焕 张李涛 褚正民 沈和平
神经外科患者病情较危重,治疗时间较长,有创操作多,发生医院感染几率也大[1-2],其中血流感染是神经外科最严重的感染类型之一[3],其发生率、病死率均高于普通病房患者[1]。目前关于神经外科患者血流感染的背景数据有限,且大部分集中在导管相关性血流感染(CRBSI)。神经外科领域对非导管相关性血流感染的关注较少,数据严重不足。本文旨在探讨神经外科患者非导管相关性血流感染的临床特点以及危险因素,为临床预防与诊治提供参考。
1 资料与方法
1.1 一般资料 选择2010年1月至2021年1月入住本院神经外科,发生血流感染的121 例患者为研究对象,其中男82 例,女39 例;年龄26~91(59.8±13.5)岁。颅脑外伤患者59 例,脑血管疾病患者53 例,脑肿瘤患者6 例,其他患者3 例。根据类型,分为导管相关性血流感染组(n=48)和非导管相关性血流感染组(n=73)。
1.2 方法 采用回顾性病案信息调查收集患者的临床资料,包括性别、年龄、高血压、糖尿病、使用激素、感染前肝功能异常、感染前肾功能异常、感染前严重低白蛋白血症、疾病类型、尿路感染、颅内感染、呼吸机相关性肺炎(VAP)、入住重症监护病房(ICU)、手术、手术输血、血清降钙素原(PCT)、血清C 反应蛋白(CRP)、菌群分布、耐药情况等,采用多因素Logistic 回归分析非导管相关性血流感染的危险因素。定义肝功能异常为丙氨酸氨基转移酶(ALT)及天冬氨酸氨基转移酶(AST)均≥200 U/L。肾功能异常为尿素≥10 mmol/L 及肌酐≥100 µmol/L,严重低白蛋白血症为≤25 g/L。
1.3 诊断标准 血流感染诊断标准按照2001 年原国家卫生部颁发《医院感染诊断标准(试行)》诊断,在临床诊断的基础上,血培养分离出病原菌或在血液中检测到病原菌抗原。导管相关性血流感染是指患者留置血管内导管期间或拔管后48 h 内出现菌血症或真菌学感染症状,伴有寒颤、发热等临床症状,并排除外部感染源所引发的感染情况。
1.4 统计学方法 采用SPSS 20.0 统计软件。计量资料以(±s)表示,组间比较采用t检验;计数资料以n或%表示,组间比较采用χ2检验。采用多因素Logistic回归分析神经外科患者发生非导管相关性血流感染的独立预测因子。P<0.05 表示差异具有统计学意义。
2 结果
2.1 神经外科非导管相关性血流感染的临床特点 73例非导管相关性血流感染患者中男52 例,女21 例。颅脑外伤患者33 例,脑血管疾病患者34 例,脑肿瘤患者4 例,其他患者2 例。明确继发性血流感染70 例,有些患者虽然同时伴有多部位感染,但根据细菌培养结果,确定来源于颅内感染28 例,VAP 27 例,泌尿系统感染11 例,肠道感染3 例,皮肤软组织感染1 例,未发现明确原因3 例。73 名患者中,死亡(包括自动出院)41 例,死亡率56.2%,而导管相关性血流感染死亡10 例,死亡率20.8%。
2.2 神经外科非导管相关性血流感染的菌群分布及耐药情况 革兰氏阴性菌是最常见的病原体,42 例,占57.5%,革兰氏阳性球菌27 例,占37%,5.5%是真菌。多重耐药菌59 例,占80.8%,其中前五位细菌为肺炎克雷伯菌、大肠杆菌、金黄色葡萄球菌、鲍曼不动杆菌、铜绿假单胞菌。其中耐碳青酶烯类肠杆菌26 例,占革兰氏阴性菌的61.9%,但均对多粘菌素敏感,所有金黄色葡萄球菌均对甲氧西林耐药。
2.3 神经外科非导管相关性血流感染危险因素单因素分析 两组性别、年龄、高血压、激素、肝肾功能、疾病类型、尿路感染、入住ICU、手术、手术输血、PCT、CRP 差异无统计学意义(P>0.05)。与导管相关性血流感染相比,非导管相关性血流感染在糖尿病、严重低白蛋白血症、颅内感染、VAP 差异有统计学意义(P<0.05),见表1。
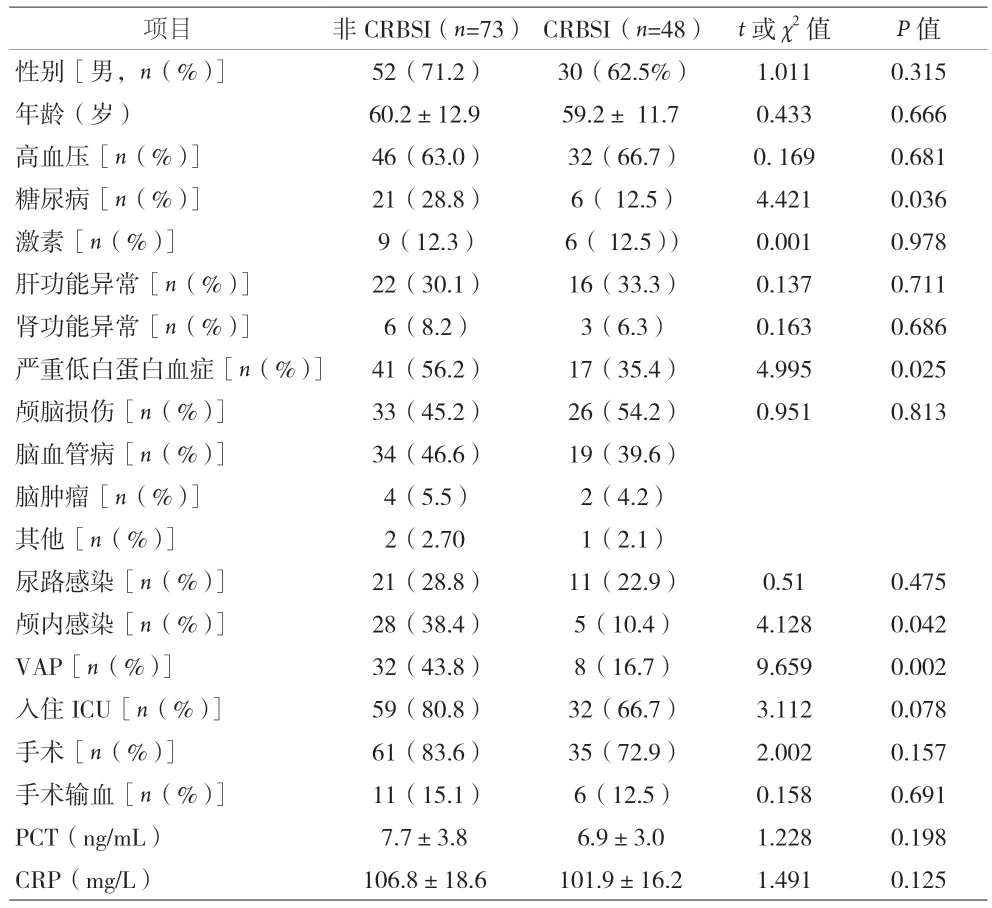
表1 神经外科非导管相关性血流感染危险因素单因素分析
2.4 神经外科非导管相关性血流感染多因素Logistic回归分析 将单因素分析中有统计学意义的危险因素纳入Logistic 回归分析,结果显示严重低白蛋白血症、颅内感染、VAP 差异有统计学意义(P<0.05),见表2。
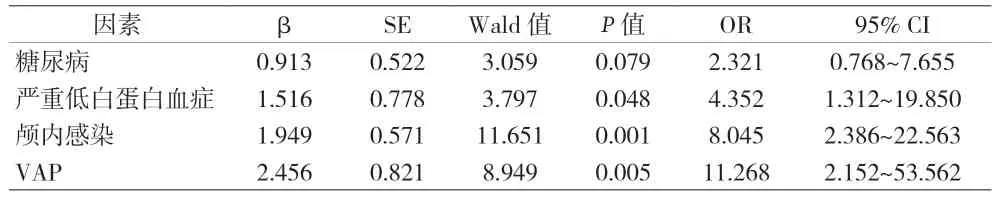
表2 神经外科非导管相关性血流感染多因素Logistic回归分析
3 讨论
神经外科患者血流感染是常见的医院感染,AGARWAL 等[1]发现神经外科血流感染占医院感染的第二位。GöçMEZ 等[4]认为血流感染是神经外科最常见的医院内感染。本组发现血流感染是神经外科医院内感染的第四位。MEHNDIRATTA 等[3]发现,在神经外科重症患者中血流感染发生率达16%,其中68.8%为导管相关性血流感染。本组导管相关性血流感染46 例,占39.3%,比例低于非导管相关性血流感染。
发生血流感染的病种,各个医院也不同,有文献报道最常见病种是颅脑损伤、脑出血和脑肿瘤[5-7]。MEHNDIRATTA 等[3]认为脑卒中是研究对象中最常见的疾病。本组发生血流感染的病种,前三位分别是颅脑损伤、脑血管病、脑肿瘤,与文献报道相似。
血流感染的菌群分布各家报道也不同,TSITSOPOULOS 等[5]发现,神经外科患者发生血流感染率为3.0%,其中革兰氏阴性菌是最常见的病原体(占65.9%),31.2%是革兰氏阳性球菌,2.9%是酵母样真菌。其中肺炎克雷伯菌是最主要的病原菌,其次是铜绿假单胞菌(17.4%)和鲍曼不动杆菌(10.9%),在革兰氏阳性球菌中,有32.6%是粪肠球菌,多重耐药菌占比大[5]。AGARWAL 等[1]也发现,神经外科血流感染中,革兰氏阴性菌最常见,其次是革兰氏阳性菌,其中肺炎克雷伯菌和大肠杆菌是最常见的检出菌群。国内谢朝云等[8]报道革兰阴性菌占49.83%,其中大肠埃希菌与肺炎克雷伯菌检出率较高,革兰阳性菌占48.47%,其中以表皮葡萄球菌与金黄色葡萄球菌的检出率较高。但MEHNDIRATTA 等[3]发现神经外科血流感染中革兰氏阳性球菌是最常见的致病菌(64%),其中凝固酶阴性葡萄球菌是主要分离菌株,与TSITSOPOULOS[6]、DEMIRTURK[9]等研究结果一致。本组发现导管相关性血流感染以革兰氏阳性菌居多,占67.4%,最常见为金黄色葡萄球菌,而非导管相关性血流感染,以革兰氏阴性菌多见,占57.7%,最常见为肺炎克雷伯菌。
TSITSOPOULOS 等[6]发现,神经外科血流感染检出的细菌中,90%为鲍曼不动杆菌,66%为铜绿假单胞菌和22%~77%为肺炎克雷伯菌对碳青霉烯类抗生素耐药,但对多粘菌素均敏感,94%为凝固酶阴性葡萄球菌和80%为金黄色葡萄球菌耐甲氧西林,但所有革兰氏阳性菌对万古霉素和利奈唑胺敏感。AGARWAL等[1]发现所有革兰氏阴性菌均为多重耐药菌。国内谢朝云等报道,革兰阴性与革兰阳性的多重耐药菌分别占57.70%与42.30%[10]。本组多重耐药菌占80.3%,以肺炎克雷伯菌、大肠杆菌、金黄色葡萄球菌、鲍曼不动杆菌、铜绿假单胞菌为主,可能与多继发于颅内感染、VAP 等有关。
TSITSOPOULOS 等[5]发现神经外科血流感染患者中,有49.5%死亡,而未发生血流感染的神经外科住院患者的总死亡率为5.4%。MEHNDIRATTA 等[3]发现NICU 的总死亡率为37%,但发生血流感染患者的死亡率为56.3%。本组非导管相关性血流感染患者死亡率达57.7%,明显高于导管相关性血流感染(21.7%),可能是由于非导管相关性血流感染多继发于颅内感染,VAP等,容易引起血流动力学紊乱,导致多器官功能障碍,而且多为多重耐药菌,故死亡率明显增加。但也有一些非导管相关性血流感染,继发于尿路感染,预后相对好,本组11 例继发于尿路感染者,仅1 例为多重耐药菌,均治愈。
神经外科血流感染的危险因素仍不明确,手术、中心静脉置管、留置导尿、机械通气等操作破坏皮肤黏膜的完整性与屏障作用,为细菌进入血液提供了机会[11-12]。MEHNDIRATTA 等[3]认为潜在疾病的严重性,有创性的诊断与治疗手段,受污染的生命支持设备以及耐药性微生物的流行是导致感染风险高的关键因素。GöçMEZ 等[4]发现格拉斯哥昏迷评分(GCS)低,住院时间长,使用广谱抗生素,机械通气,全胃肠外营养和再手术是血流感染的危险因素。TSITSOPOULOS等[6]认为神经外科患者由于其疾病的性质,通常伴随的创伤、手术和应激,经常入住ICU,免疫抑制,存在植入物等,容易发生耐药性细菌引起血流感染[4]。但也有学者认为中心静脉导管留置持续时间延长是导管相关性血流感染唯一的重要危险因素,而GCS、年龄、性别、合并症和基础疾病的严重程度,与血流感染的发生无显着相关性[3]。
作者发现严重低白蛋白血症是非导管相关性血流感染的危险因素,严重低白蛋白血症患者原发病十分危重,而且还会影响抗生素的蛋白结合力和分布容积,降低抗生素有效浓度,影响抗菌效果,致使患者预后不佳。
非导管相关性血流感染多为继发性血流感染,除了中心静脉导管外,各种有创操作、泌尿系统感染、机械通气等都是血流感染的主要来源。本研究显示,颅内感染、VAP 容易并发血流感染,导致病情急剧恶化,甚至短期内死亡。故对于神经外科非导管相关性血流感染的防治,需要针对其独立危险因素,采取有效的综合防治措施,重点是积极预防和治疗其他部位感染,及时检测降钙素原等炎症指标,注意体温、循环等情况,以减少神经外科非导管相关性血流感染的发病率及死亡率。



