柳鑫 段华
子宫腔粘连性疾病在我国发生率高居世界首位,并且呈逐年增长趋势,据报道大约40%的不孕患者和7%的继发性闭经均有不同程度的宫腔粘连[1]。目前,针对重度子宫腔粘连性疾病尚没有能够改善生育功能和月经生理的有效治疗,既往有报道标准的宫腔镜宫腔粘连性疾病分离手术后再粘连率高达62.5%,妊娠成功率仅约20%[2]。对于宫腔粘连疾病的临床特点及影响疗效的因素、治疗后的效果如何尚缺少基于大量病例的报告及系统分析。本研究通过对宫腔粘连患者的临床资料的全面收集与分析旨在了解宫腔粘连疾病的临床特点及治疗结局以及影响治疗结局的因素,为宫腔粘连的诊疗与预后评估提供参考。
资料与方法
1.病例来源:(1)研究对象:调查2005年1月~2011年8月于首都医科大学附属北京妇产医院微创中心因宫腔粘连住院诊治的患者的临床资料。期间共有450人住院治疗,153例患者为有生育要求并配合电话随访,作为此次研究的研究对象,117例患者无生育要求,180人电话随访时失访被排除研究对象之外。患者平均年龄32.04±4.4岁,平均在校读书年数13.9±2.9年,平均孕次2.21 ±1.6次。(2)诊断及分类标准:宫腔镜检查确诊为宫腔粘连,依据1988年美国生育协会(American Fertility Society,AFS)标准对宫腔镜下IUA进行分度,分为轻、中、重度,153例患者中,重度宫腔粘连患者56例、中度宫腔粘连患者84例、轻度宫腔粘连患者13例。(3)IUA分类标准:根据1988年美国生育协会AFS评分系统,详见表1。

表1 1988年美国生育协会宫腔粘连程度评估方法[3]
2.治疗方案:所有患者均行腹腔镜或B超监护下宫腔镜下宫腔粘连分离术,术后子宫内放置节育环(115例)或放置Foly's球囊与宫内节育器(38例)作为机械屏障预防粘连,经雌-孕激素人工周期治疗3个月,3个月后再次行宫腔镜检查,同时取出宫内节育器。如有再次粘连发生,则行二次宫腔粘连分离术,并放置宫内节育器,及人工周期治疗,3个月后再次行宫腔镜检查及取出宫腔节育器,宫腔镜二探无粘连者告之尽快计划妊娠。
3.随访及疗效评定:术后3个月随访1次,宫腔镜下取环并再次镜检评估。宫腔镜下宫腔形态疗效评定标准如下[6]:(1)治愈:宫腔形态正常,宫腔镜下见双侧宫角与输卵管口。(2)有效:宫腔形态基本恢复正常,宫腔镜下未见一侧或双侧输卵管开口。(3)无效:术后宫腔再粘连。术后月经恢复情况分类标准:以患者自身人流前正常月经做参照,并与术前做对比,分为:①月经恢复正常:较宫腔操作前基本一致;②月经恢复有效:较术前月经量多,但未达正常;③月经恢复无效,月经无明显改善,甚至从月经量减少变成闭经,包括术后前3个月月经量稍好转,之后逐步减少,较术前无好转。
4.建立EXCEL数据库:收集患者年龄、学历、临床表现、既往生育史、宫腔操作史、宫腔镜检查结果、手术方式、手术时间、术后防粘连措施、术后3个月宫腔镜二探结果、术后月经情况、妊娠情况与妊娠结局资料,双人录入EXCEL数据库。
5.统计学方法:应用SPSS 19.0统计软件,对计量资料进行正态分布检验,符合正态分布的两组计量资料采用t检验,不符合正态分布的计量资料采用秩和检验,计数资料采用行×列χ2检验。针对可能影响妊娠的因素先进行单因素分析,对有统计学意义的因素(P<0.2),再进行多因素Logistic回归分析,以P<0.05为差异有统计学意义。
结 果
1.宫腔粘连发病病因:IUA发病原因以妊娠相关的宫腔操作为主,其中人工流产居于首位,有人流史者108例,占74.5%,自然流产后清宫10例,中期引产后清宫6例,产后清宫8例,产后感染2例,葡萄胎清宫后2例,非妊娠损伤占17例,包括:息肉切除术后1例,中隔切除术后1例,黏膜下肌瘤术后1例,潜在感染因素14例,其病史中多数有下腹痛病史并有进行双侧输卵管通液或造影术史。
2.月经改变与粘连程度:宫腔粘连患者以月经减少为主要表现,其中轻度患者月经减少发生率30.8%(4/13),无闭经发生;中度患者月经减少发生率60.7%(51/84),闭经发生率 0.12%(1/84);重度患者月经减少发生率71.4%(40/56)及闭经发生率17.9%(10/56),3组间比较差异有统计学意义(P<0.01)。
3.刮宫次数与粘连程度:依据宫腔粘连分度进行分组,分析每组刮宫次数,提示重度粘连组刮宫次数多于中度粘连组患者(P<0.01),结果见表2。

表2 宫腔粘连分度与刮宫次数的相关性
4.宫腔镜二探结果与粘连程度:153例患者对其依据宫腔粘连分度进行卡方检验结果提示重度宫腔粘连患者术后3个月宫腔镜二探再粘连率为44.6%(25/56),较中度21.4%(18/84)及轻度宫腔粘连患者 0%(0/13)术后更易发生二次粘连(χ2=14.07,P<0.01)。
5.影响术后能否妊娠相关因素:(1)影响妊娠结局的单因素及多因素Logistic回归分析:对上述收集资料进行单因素及多因素分析,对于P<0.2的单因素进入Logistic回归分析。结果表明,年龄小、轻度宫腔粘连、术后月经改善是利于宫腔粘连患者治疗后妊娠的因素(P<0.05),而学历,宫腔粘连分型、手术时间、术后防粘连措施与妊娠结局无关,详见表3。(2)二探再粘连组妊娠率明显低于二探无粘连组:按二探是否有粘连进行分组,比较两组妊娠结局:二探再粘连组妊娠率为18.6%(8/43),明显低于二探无粘连组 62.7%(69/110),χ2=24.08,P <0.01。
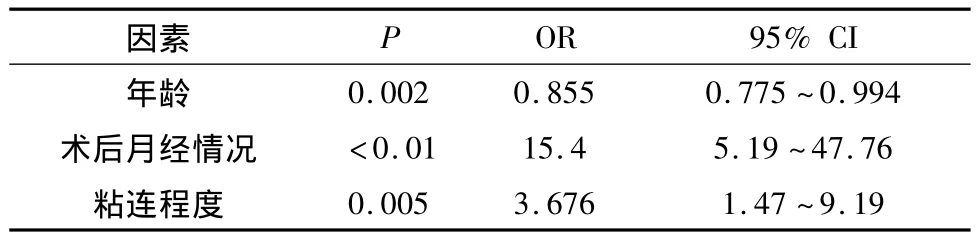
表3 与妊娠结局相关的多因素Logistic回归分析
6.宫腔粘连患者术后妊娠结局:笔者的研究中153人中术后有77人成功受孕,其中10人流产,49人活产,活产率63.6%(49/77),活产中剖宫产率高达81.6%,剖宫产指征中多为高龄初产或珍贵儿,少数为产科指征。2例发生产前大出血合并早产,3例发生产后大出血,胎盘异常发生率为12.2%,1例因胎盘植入切除子宫。
讨 论
1.宫腔粘连发病原因:对妊娠子宫宫腔的损伤是造成宫腔粘连的首要原因。这种损伤包括流产后、足月产产后刮宫或剖宫产。Schenker等[4]综述了1856例IUA患者,妊娠是首要的因素。66.7%IUA发生在流产后刮宫,21.5%IUA发生在产后刮宫后,2%IUA发生在剖宫产后,0.6%IUA发生在葡萄胎刮宫后。对妊娠子宫刮宫是宫腔粘连发生的危险因素的解释是因子宫内膜的再生需要雌激素,而产后刮宫发生在低雌激素水平状态。另外一种解释是妊娠后子宫处于脆弱状态,当刮宫时子宫内膜的基底层更易被任何损伤破坏。Westedorp等[5]报道了在随机的宫腔镜检查中,在产后胎盘不全二次刮宫或流产不全二次刮宫的人群中有40%发生了宫腔粘连。
对非妊娠宫腔的损害也可造成宫腔粘连。Schenker等[4]和 Taskin 等[6]报道宫腔粘连可发生在诊断性刮宫后(1856例中有30例,占1.6%)、开腹子宫肌瘤剔除术后(1856例中有24例,占1.3%)、宫颈活检或宫颈息肉切除术(1856例中有10例,占0.5%)、上环术(1856例中有3例,占0.2%)以及镭的使用(1856中有1例,占0.05%)。感染可加重损伤对子宫内膜的作用,从而对宫腔粘连的形成起到协同效应。所以损伤、继之的炎症、合并低雌激素水平,可潜在造成宫腔纤维化。1956年研究人员首次报道子宫内膜结核可造成严重的宫腔粘连,造成宫腔的堵塞,子宫内膜的损害,导致不孕或闭经[7]。子宫畸形患者更易反复发生流产,结果会造成多次宫腔操作,从而更易发生宫腔粘连。除上述因素外,个体本身的体质因素,比如一次轻微的刮宫即可造成严重的宫腔粘连,或没有明显的原因即造成严重的宫腔粘连。综上所述,避免宫腔操作是预防宫腔粘连的关键,任何宫腔手术要严格掌握手术适应证,严格消毒,手术操作要轻柔,术后预防感染发生,以减少对子宫内膜基底层的破坏,减少宫腔粘连的发生。
2.宫腔粘连分度相关临床特点:重度宫腔粘连往往有月经减少表现,所以建议患者当出现人工流产后月经减少症状时要及时就诊,及时治疗,避免再次妊娠时流产发生,增加刮宫机会,对子宫造成多次损伤,使宫腔粘连加重,影响患者月经及生育功能的恢复。
本次研究中发现重度宫腔粘连患者既往刮宫次数多,尤其有些患者1次人工流产不全,行2次刮宫,人工流产不全后持续阴道出血,给感染造成机会,加上2次刮宫对子宫内膜造成进一步损伤,使宫腔粘连加重,随着时间进展,损伤处的内膜开始瘢痕性修复,使得重度宫腔粘连患者再次妊娠时发生胚胎停育而再次刮宫,如此反复形成恶性循环,所以提倡患者行药物流产,行B超引导下刮宫,避免不全流产发生。
3.宫腔粘连的治疗及影响治疗结局的因素:目前关于IUA的治疗主要聚焦在“两个方面”:第一方面是经宫颈宫腔镜粘连分离术(transcervical resection of adhesions,TCRA),通过对子宫腔粘连性疾病瘢痕组织的分离/切除,恢复子宫腔正常解剖学形态。第二方面是子宫腔粘连性疾病分离术后防治创面再粘连、促进子宫内膜的再生修复。多采用TCRA术后放置宫内节育器、球囊、防粘连蛋白胶、羊膜,以及术后2周起,每隔1~3周进行1次纤维宫腔镜探查和镜下新生疏松粘连带钝性分离术来预防术后致密黏连的再形成,采用雌激素促进子宫内膜生长修复[8]。在本研究中单因素及多因素分析表明,年龄小、轻度宫腔粘连、术后月经改善是利于宫腔粘连患者治疗后妊娠的因素。而学历、宫腔粘连分型、手术时间、术后防粘连措施与妊娠结局无关。这可能与年龄小者机体组织修复能力强、卵巢功能旺盛、生育力强有关。月经改善者妊娠率升高,表明经治疗内膜得以修复,宫腔解剖恢复,月经血流出道通畅,而月经量增加,有利于患者妊娠。而重度宫腔粘连由于子宫体积缩小,残留内膜减少,子宫血供减少,必然导致其妊娠结局差。粘连分离术后二次粘连是影响术后妊娠效果的重要因素,如何避免术后再次粘连亦是值得重视的问题。
4.宫腔粘连患者术后妊娠结局:在2006年Fedele等[9]总结宫腔粘连患者手术治疗后宫内妊娠率从22.9%到45.3%,活产率为 28.7% ~32.1%。大量的综述报道活产率为32% ~76%。粘连越致密,妊娠率与足月活产率越低。对于妊娠的人群中会有严重的并发症发生包括胎盘植入。不同报道发生胎盘植入的发生率有所不同。在笔者的研究中发现有5例为前置胎盘,1例为胎盘植入,均造成围生期大出血,甚至失去子宫。所以宫腔粘连患者术后妊娠时,孕期要加强监护,尽可能计划终止妊娠,以免发生围生期大出血,造成不良结局。
1 唐旭,葛春晓.宫腔粘连诊治的研究进展[J].中国微创外科杂志,2005,5(10):935-937
2 Soo P.Prevalence of uterine synechia after abortion evacuation curettage[J].Med J,2007,125:261 -264
3 夏良斌,李爱斌,杨菁,等.宫腔镜术后宫腔持续放置球囊导尿管治疗重度宫腔粘连312例疗效分析[J].实用医学杂志,2006,22(16):1870-1871
4 Schenker JG,Margalioth EJ.Intrauterine adhesions:an updated appraisal[J].Fertil Steril,1982,37:593 - 610
5 Westendorp IC,Ankum WM,Mol BW,et al.Prevalence of Asherman's syndrome after secondary removal of placental remnants or a repeat curettage for incomplete abortion[J].Hum Reprod,1998,13:3347-3350
6 Taskin O,Sadik S,Onoglu A,et al.Role of endometrial suppression on the frequency of intrauterine adhesions after resectoscopic surgery[J].J Am Assoc Gynecol Laparosc,2000,7:351 -354
7 Netter AP,Musset R,Lambert A,et al.Traumatic uterine synechiae:a common cause of menstrual insufficiency,sterility,and abortion[J].Am J Obstet Gynecol,1956,71:368 -375
8 Charles M,March M,D.Asherman's synduome[J].Semin Reprod Med 2011,29:83 -94
9 Fedele LM,Bianchi SM,Frontino GM,Septums and synechiae:approaches to surgical correction[J].Clin Obstet Gynecol,2006,49:767-788



