黎灿强,徐乐,梁鸿毅,邱敏捷,杨毅
大多数涉及阴囊内容物的手术操作时间<1 h,且局部神经阻滞较方便,为此精索神经阻滞成为了阴囊手术的一种重要麻醉方法。但是,由于传统的体表解剖标志定位下盲穿法进行精索神经阻滞存在一定的风险[1],如刺破血管、局麻药进入循环系统等情况下只能选择全身麻醉或椎管内麻醉。然而,全麻或椎管内麻醉均存在不足,如术后易出现恶心、呕吐、眩晕等不良反应,或者穿刺困难,对血流动力学影响较大等。近年来,超声引导下神经阻滞技术迅速发展成熟,使神经阻滞变得更加简便、安全和有效[2]。此外,随着内镜器械的不断改进,新型F4.8可视肾镜因其更短、更细,操纵性更好、创伤更小而被越来越多地应用于临床[3-4],但其在精索神经阻滞下用于治疗睾丸或附睾疾病的相关研究较少。本研究尝试在超声引导下精准阻滞精索后,利用F4.8可视肾镜作为阴囊镜治疗附睾肿物,并对其治疗效果及安全性进行评估。
1 对象与方法
1.1研究对象 选取2018年1月—2021年5月于广州市番禺区何贤纪念医院泌尿外科接受阴囊镜手术的附睾良性肿物患者为研究对象。纳入标准:所有患者术前接受阴囊彩色多普勒超声或MRI检查,均考虑良性病变。排除标准[5]:(1)年龄<18岁。(2)全身出血性疾病。(3)阴囊皮肤感染。(4)怀疑或确诊附睾结核。(5)交通性鞘膜积液。(6)腹股沟斜疝。共纳入82例患者,年龄18~56岁,病程1~48个月;术前诊断附睾囊肿64例,附睾无痛性实性肿物18例;左侧53例(64.6%),右侧29例(35.4%)。根据随机数字表法将患者分为盲探穿刺组和超声引导穿刺组,每组41例。2组患者病程、年龄、体质量指数(BMI)、手术部位及术前诊断比较差异均无统计学意义,见表1。本研究经医院伦理委员会批准,严格按照临床研究规范进行。所有研究对象均被详细告知研究过程及注意事项,自愿接受麻醉和手术方案并签署知情同意书。
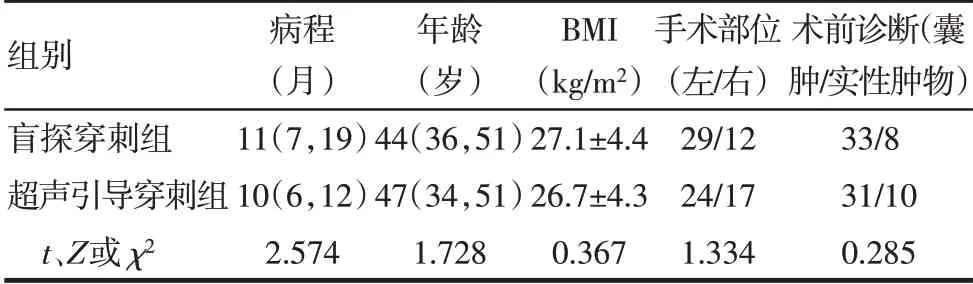
Tab.1 Comparison of general conditions between the two groups表1 2组患者一般情况比较 (n=41)
1.2麻醉方式 患者先取平卧位,暴露患侧腹股沟,穿刺部位皮肤常规消毒铺巾。盲探穿刺组采用耻骨结节定位,于腹股沟管外环处盲探穿刺进行精索阻滞,进针到位后回抽无血,缓慢推注0.375%罗哌卡因5 mL和1%利多卡因5 mL混合溶液。超声引导穿刺组使用α-2000E型彩色多普勒超声诊断仪(GE公司)及CX-50型彩色多谱勒超声诊断仪(Philips公司),超声探头采用7.5 MHz线阵探头,于腹股沟管外环处通过实时超声图像辨认输精管及睾丸动脉,穿刺针紧贴输精管外侧,注意避开上述结构,缓慢推注同等剂量的局部麻醉药。2组患者完成精索阻滞后改截石位。
1.3手术方式 选择患侧阴囊中部少血管区域为穿刺点,注射1%利多卡因溶液2~3 mL进行局部浸润后,尖刀横向切开皮肤约0.3 cm,蚊式钳撑开肉膜,利用2把Allis组织钳钳夹固定切口两侧皮肤及肉膜,以F4.8可视肾镜(铂立公司)缓慢轻柔地穿刺进入鞘膜腔,操作过程中由助手通过注射器缓慢推注生理盐水,以保持操作视野清晰,避免不必要损伤;同时于患侧阴囊穿刺点上方约1 cm处刺入一20 mL注射器针头,引流鞘膜腔内液体[6]。仔细观察阴囊内容物,包括是否存在睾丸或附睾附件、有无包块、睾丸和附睾的形态与色泽以及精索是否扭曲等。根据术中所见,必要时于镜体直接置入200µm钬激光光纤,进行相应操作:(1)附睾附件于蒂部激光切除。(2)附睾囊肿行囊肿去顶术。术后的病理标本利用蚊式钳经切口处稍扩大鞘膜层,在可视肾镜监视下取出。术毕排空鞘膜腔内液体,并放置引流条固定,上抬阴囊后无菌敷料加压包扎,术后24 h拔除引流条,所有患者术后无需应用抗生素。见图1。
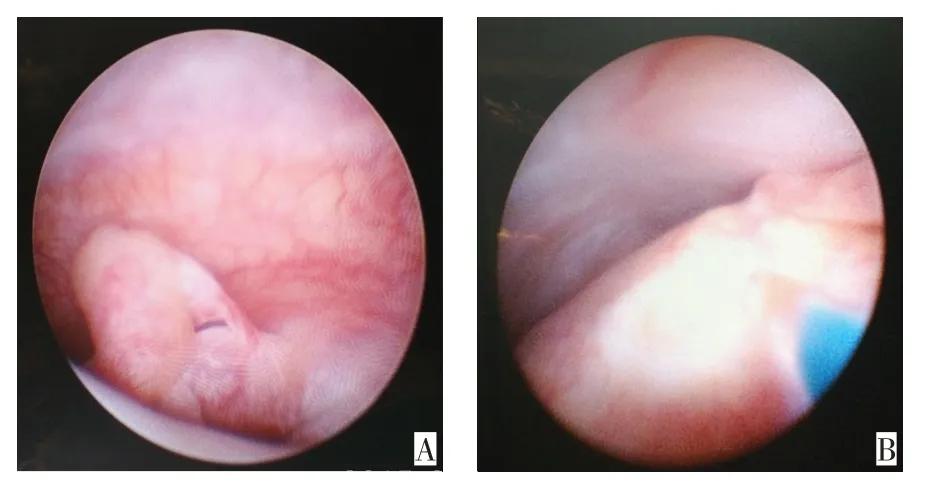
Fig.1 Scrotal endoscopic excision of left epididymal appendage图1 左侧附睾附件行阴囊镜下钬激光切除
1.4评价指标及随访(1)记录所有患者的手术时间、围手术期并发症(按Clavien-Dindo分级系统进行分级)、术后阴囊水肿情况。(2)记录患者精索阻滞成功率(术中未追加麻醉性药物或未更改麻醉方式者,视为阻滞成功),血管性并发症(刺破血管、血肿形成)、术中麻醉性药物追加以及麻醉方式更改等情况。(3)分别在手术5 min,术后2 h、6 h以及12 h采取视觉模拟评分(VAS)对患者进行疼痛评估,分值0~10分,分值越高表示疼痛程度越严重;0~3分为镇痛效果满意;术后疼痛率=使用镇痛药的例数/每组总例数。(4)分别于术后1、3、12个月复查阴囊多普勒超声,评估术后睾丸和附睾的大小、形态、血运以及鞘膜积液情况。
1.5统计学方法 采用SPSS 25.0软件进行数据分析。正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,非正态分布的计量资料采用M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。重复测量数据比较采用重复测量资料的方差分析。计数资料以例(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术概况 82例阴囊镜手术均顺利进行,其中64例附睾囊肿行镜下钬激光囊肿去顶术,18例术前诊断附睾实性肿物者,术中见肿物如水草样漂浮,蒂部较长,局部充血、水肿,考虑附睾附件不全扭转,采用激光切除蒂部,术后病理结果与附件不全扭转坏死诊断相符。手术时间12~35 min,平均(22.5±5.5)min,手术5 min的VAS评分0~6分,平均(3.7±1.8)分,未出现睾丸破裂、附睾损伤及阴囊血肿等Ⅲ~Ⅳ级严重并发症。
2.2 麻醉情况 与盲探穿刺组相比,超声引导穿刺组精索阻滞成功率更高,血管性并发症发生率、麻醉方式更改率更低(P<0.05),2组术中麻醉性药物追加率差异无统计学意义,见表2。
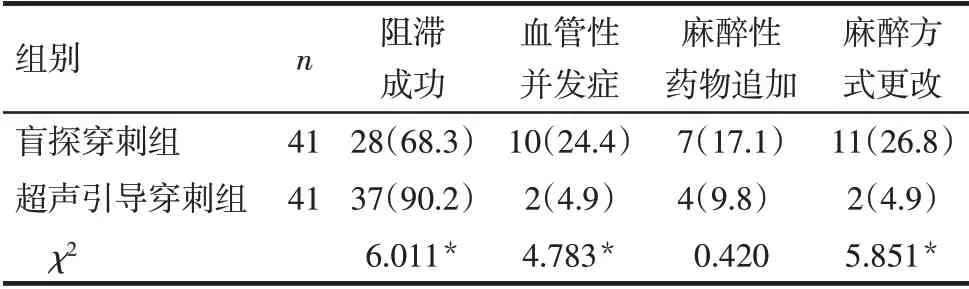
Tab.2 Comparison of anesthesia between the two groups表2 2组患者麻醉情况比较 [例(%)]
2.3 术后情况 盲探穿刺组和超声引导穿刺组分别有6例(14.6%)和1例(2.4%)术后出现伤口疼痛(Ⅰ级),VAS评分5~6分,予止痛处理后缓解。盲探穿刺组疼痛率高于超声引导穿刺组(χ2=3.905,P<0.05)。9例患者术后阴囊壁轻度水肿(Ⅰ级),其中盲探穿刺组4例(9.7%),超声引导穿刺组5例(12.2%),组间差异无统计学意义(χ2=0.125,P>0.05),且均于附睾囊肿去顶减压术后经过托高阴囊,适当加压包扎处理水肿逐渐消退。超声引导穿刺组手术5 min、术后2 h VAS显着低于盲探穿刺组(P<0.01),而术后6 h以及12 h的VAS差异无统计学意义(P>0.05)。2组术后均未出现切口感染,住院时间差异无统计学意义(P>0.05),但超声引导穿刺组住院费用低于盲探穿刺组(P<0.05)。见表3。
2.4 术后随访 除3例附睾囊肿患者在术后1个月失访外,其余79例患者于术后1个月、3个月分别复查阴囊彩超,58例患者于术后12个月复查阴囊彩超,均提示患侧阴囊睾丸、附睾及精索无异常,未出现继发性鞘膜积液、继发性附睾炎、附睾硬结、囊肿复发及睾丸萎缩等并发症。
3 讨论
阴囊疾病既往以开放性手术治疗为主,创伤相对较大,术后活动短期受限,并可能出现切口感染、阴囊血肿、阴囊内容物损伤及慢性疼痛等并发症[7],不利于患者快速康复。由于睾丸鞘膜腔天然存在,其内含的少许鞘膜液能够为内镜手术提供观察和操作的空间。因此,阴囊疾病特别是睾丸附睾良性病变的手术治疗也逐渐朝着微创方向发展。阴囊镜既可直视下对睾丸、附睾及精索等部位的病变进行检查,又可对病灶进行活检或切除,甚至可发现超声、MRI等影像学检查无法探及的部分病变,可部分替代开放的阴囊探查[8-9]。
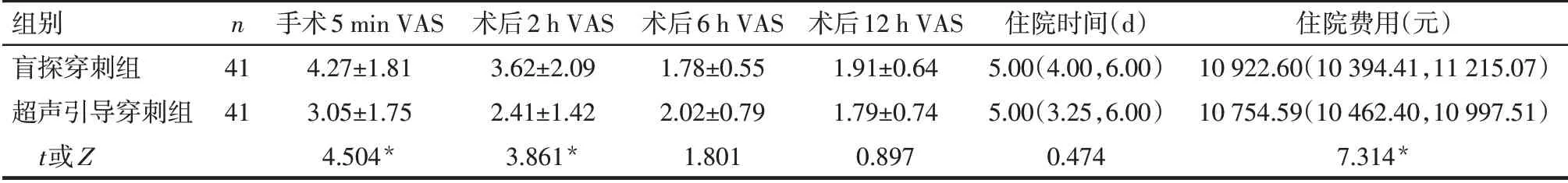
Tab.3 Comparison of postoperative condition between the two groups表3 2组患者术后相关情况的比较
目前临床上尚无专门用于阴囊鞘膜腔的内窥镜,多由泌尿内镜替代。F4.8可视肾镜是一种新型的泌尿内镜,主要用于经皮肾穿刺造瘘碎石手术[10],其特点是“可视化精准穿刺”。作为阴囊镜使用,F4.8可视肾镜有其独特之处:(1)长度仅20 cm,直径约为0.16 cm,相比常用的泌尿内镜更短,更纤细,因此操作更方便。(2)穿刺过程中仅切开阴囊皮肤,无需切开阴囊全层,创伤更小。(3)直视下精准穿刺,更容易进入鞘膜腔,可最大程度避免损伤睾丸、附睾及精索结构。(4)尾端工作通道可置入激光光纤或网篮等特殊器械以治疗病灶,且注水通道细小,低压、低流量的冲洗液即可保持视野清晰,术中鞘膜腔内压力较低,有助于减少术后阴囊疼痛、水肿的发生[11]。
尹焯等[12]发现,在附睾肿物的鉴别方面,阴囊镜附睾肿块诊断与病理诊断符合率为76.2%,而B超与病理诊断符合率为58.7%。本课题组既往研究也表明阴囊镜诊断与术后病理诊断符合率为100%[5]。本次研究纳入82例附睾良性肿物的患者,其中64例附睾囊肿行钬激光附睾囊肿去顶术,18例附睾无痛性实性肿物行钬激光附睾附件切除,术程顺利,术后随访未出现继发性附睾炎、附睾硬结及囊肿复发等并发症。魏永宝等[13]探讨阴囊镜治疗附睾头肿物的效果及安全性,发现阴囊镜下附睾肿物切除术是一种有效、安全的微创治疗方法。本研究中,9例患者术后出现轻度阴囊水肿,经保守治疗后缓解,考虑与手术时间偏长、冲洗液渗入组织间隙有关。使用F4.8可视肾镜处理附睾肿物应注意几点:(1)操作时应于阴囊外确认并手法固定肿物,避免激光误伤睾丸及精索。(2)行附睾囊肿去顶时,光纤应贴近囊肿边缘,尽可能多地切除囊壁组织,以免术后囊肿复发。(3)创缘应彻底止血,避免术后出现阴囊血肿。(4)注水时应把握进水的压力和脉冲变化,保持视野清晰即可,避免用力过猛导致水进入组织间隙,引起术后阴囊水肿[14]。
与既往研究不同的是,本研究采取超声引导精索阻滞麻醉下进行阴囊手术,除F4.8可视肾镜本身的器械优势以外,还基于以下理由:(1)阴囊及其内容物是由生殖股神经生殖支、髂腹股沟神经等躯体神经支配,上述神经走行于腹股沟管外环处的位置较表浅,有报道在此处进行神经阻滞,可封闭治疗睾丸疼痛[15]。(2)与全身麻醉及硬膜外麻醉相比,精索阻滞麻醉具有术后镇痛更好、并发症更少,康复更快、费效比更高等优势[16]。(3)传统的盲探穿刺法易损伤精索内的脉管系统(蔓状静脉丛、睾丸动脉以及输精管),特别是肥胖患者,常发生刺破血管、局部出血或血肿形成、输精管损伤,甚至出现局麻药进入血液循环系统等严重并发症[17]。本研究结果表明,与盲探穿刺法相比,采用超声引导下精索阻滞麻醉,一方面能够将局麻药准确地浸润至睾丸动脉及输精管周围,血管性并发症的发生率更低;另一方面充分阻滞精索神经,成功率更高,为阴囊手术提供了有效镇痛。值得注意的是,当穿刺过程中发生血管性并发症时,首先应停止操作,以纱布块+棉垫压迫穿刺点,并予弹力绷带加压包扎(6~8 h后解除压迫),然后改行插管全麻或腰硬联合麻醉以完成手术,术后密切观察穿刺局部情况。本研究中,超声引导穿刺组、盲探穿刺组分别有2例(4.9%)和11例(26.8%)患者需更改麻醉方式,因此前者的平均住院费用也低于后者,表明精准阻滞麻醉精索后,术中镇痛效果更佳,耐受度更好,一定程度上避免了麻醉方式的更换,从而减轻了患者的经济负担。2组术中麻醉性药物追加率无明显差异,可能与本研究的样本量较小有一定关系。此外,术中激光的使用是否对睾丸生精细胞功能产生影响尚不明确,有待临床病例的积累和远期随访资料的完善来进一步验证。
综上,超声引导精索阻滞下F4.8可视肾镜治疗附睾肿物具有微创、简便、经济且安全有效等特点,在临床中具有较好的应用价值。



