冯宇婷, 秦波, 张军梅*
(贵州医科大学附属口腔医院 正畸科, 贵州 贵阳 550004)
口腔正畸治疗的过程中,在合适的时机采取正畸力或矫形力往往能收到较好的治疗效果。矫形力力值较大,通常作用于骨骼,使骨骼的形态发生改变。用螺旋扩弓器解决上颌骨横向发育不足导致的上颌牙弓较正常上颌牙弓狭窄的水平向力的差异即是利用矫形力的作用,因为上颌骨通过许多骨缝与颅骨相连,这些骨缝可能会受到矫形力矫治器的影响。研究表明,矫形力的作用效果与其产生相应抵抗力解剖结构的成熟阶段密切相关,因为随着年龄增长,骨缝会发生明显的变化[1]。腭中缝(midpalatal suture,MPS)是抵抗上颌骨扩张最重要的区域之一[2-3]。颧颌缝(zygomaticomaxillary suture,ZMS)对上颌快速扩弓(rapid maxillary expansion,RME)和上颌前牵引产生的矫形力具有主要抵抗力[4-5]。蝶枕软骨结合(spheno-occipital synchondrosis,SOS)在颅底的生长发育、颅底与上颌骨的关系及最终形态形成过程中起着至关重要的作用[6-7]。在放射学、组织学、人体测量学等方面已经对MPS、ZMS以及SOS的形态和成熟细节进行了研究[8-12],目前缺乏同组中国患者的正畸相关重要解剖结构成熟阶段的评估数据。因此,本研究旨在利用三维计算机断层扫描(cone-beam computed tomography,CBCT)评估儿童、青年的MPS和ZMS成熟度、SOS闭合程度、腭长以及腭厚,分析其在不同年龄段中的变化,以及它们之间的相关性,为临床上矫治方案的设计提供参考依据。
1 对象与方法
1.1 研究对象
选择就诊口腔科拍摄CBCT的150例患者,其中男75例,女75例。参照文献[13]的方法,将患者分为≥6~≤10岁(50例)、≥11~≤13岁(30例)、≥14~≤16岁(30例)以及≥17~≤20岁(40例)共4组。所有患者均知情同意。 所有图像的截取由一名严格培训过的研究生进行,存储格式为jpg,图像在暗室中用高清晰度显示器播放,每组随机抽取15张图像进行复查,评价术中检查的可靠性。纳入标准:(1)年龄≥6~≤20岁;(2)无口腔正畸治疗史;(3)无系统性及遗传性等影响颌骨发育的疾病;(4)上颌骨研究区域无多生牙、埋伏牙、肿瘤、根尖阴影或囊肿;(5)CBCT图像清晰。
1.2 观察指标
1.2.1MPS成熟度 将患者CBCT的DICOM数据导入Invivo5.2软件(Anatomage,SanJose,Calif),并进行数据的测量与分析。根据Angelieri等[14]描述的方法先进行头位校准,头位校准后的矢状面上、正中矢状面与图像分析软件的水平中心线(橙色线)平行,水平橙线在硬腭的上下(鼻底至口腔表面)骨皮质之间所获得的中央横断面截图用于MPS成熟度的评估。见图1。对所截取的图像按照Angelieri等[14]提出的方法,来判断MPS成熟度。MPS成熟度分为5个阶段:阶段A,几乎是一条笔直的高密度线,没有或很少有交叉;阶段B,呈扇形高密度线;阶段C,两条相互靠近的平行的、直或扇形的高密度线,在某些区域有小的低密度区域分隔;阶段D,腭骨的MPS已融合,成熟从后向前进行;阶段E,MPS的上颌骨部分发生骨缝的融合。见图2。MPS成熟度从阶段A~E逐渐增加。
1.2.2ZMS成熟度 将患者CBCT的DICOM数据导入Invivo5.2软件(Anatomage,SanJose,Calif),并进行数据的测量与分析。根据Angelieri等[15]描述的方法先进行头位校准,并在矢状面上进行ZMS的截图,对所截取的图像来判断ZMS成熟度。ZMS成熟度分为5个阶段:阶段A,为均匀的高密度线;阶段B,为较粗的扇形高密度线,或者是在一些区域可以看到较粗的扇形高密度线,而在其他区域,可以看到两条细的、平行的扇形高密度线,它们彼此靠近并被小的低密度影像隔开;阶段C,为两条相互靠近的细的、平行的、扇形的高密度线,并被颧骨和上颌骨中的小的低密度影像隔开;阶段D,ZMS的一部分发生融合,通常融合发生在的ZMS的最下面部分;阶段E,ZMS在许多区域发生融合,ZMS影像消失。见图3。ZMS成熟度从阶段A~E逐渐增加。
1.2.3SOS闭合程度 同样,在进行头位校准后,为了确定SOS闭合的程度,对所有的图像在正中矢状面进行评估。见图4。SOS闭合程度根据Franklin等[16]方法分为4个阶段:阶段0,未融合,枕骨和蝶骨的基底部分完全开放,没有融合的迹象,缝隙中没有骨头;阶段1,颅内融合,融合的软骨结合长度不超过一半;阶段2,颅外融合,超过一半的软骨结合长度融合,颅外(下)缘仍未融合;阶段3,完全融合,与整个正常骨骼的外观完全融合,可能会出现融合疤痕。见图5。SOS闭合程度从阶段0~3逐渐增加。
1.2.4腭长、腭厚 在正中矢状面上测量腭长(前鼻棘与后鼻棘间的长度),在矢状面上可以更清楚地看到前鼻棘和后鼻棘;在相同的截面上测量腭厚,记录上颌骨最薄时的上颌骨上下距离。
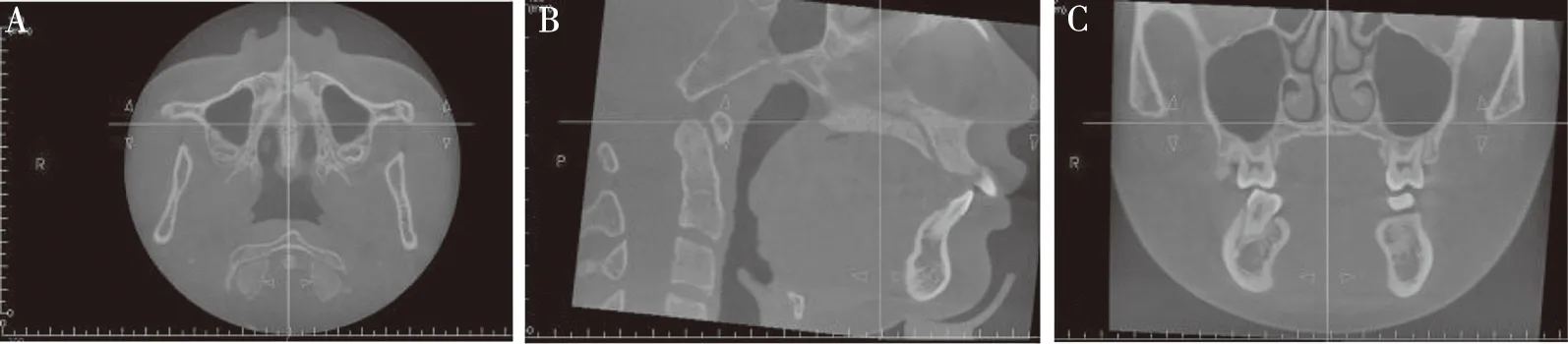
注:A为横断面,B为矢状面,C为冠状面。图1 截取MPS图像时头位标准化的CBCT影像Fig.1 Standardized CBCT image of head position when intercepting MPS image

注:A~E为MPS成熟度的5个分期。图2 MPS成熟度分期的CBCT影像Fig.2 CBCT image of MPS maturity staging
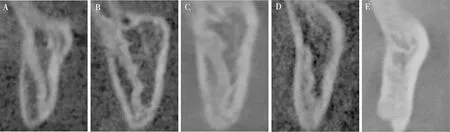
注:A~E为ZMS成熟度的5个分期。图3 ZMS成熟度分期的CBCT影像Fig.3 CBCT image of ZMS maturity staging
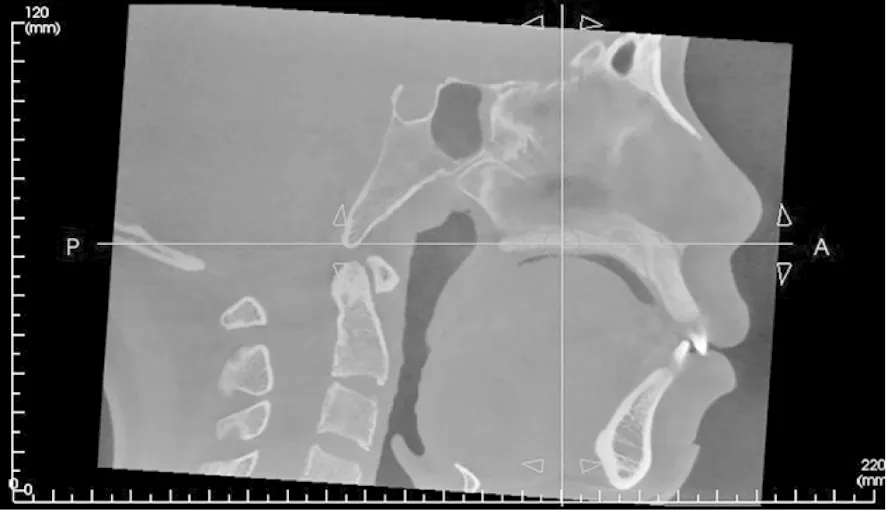
图4 用于评估SOS闭合程度头位的CBCT影像Fig.4 CBCT image used to evaluate the head position of SOS closure
1.3 统计学分析
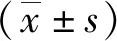
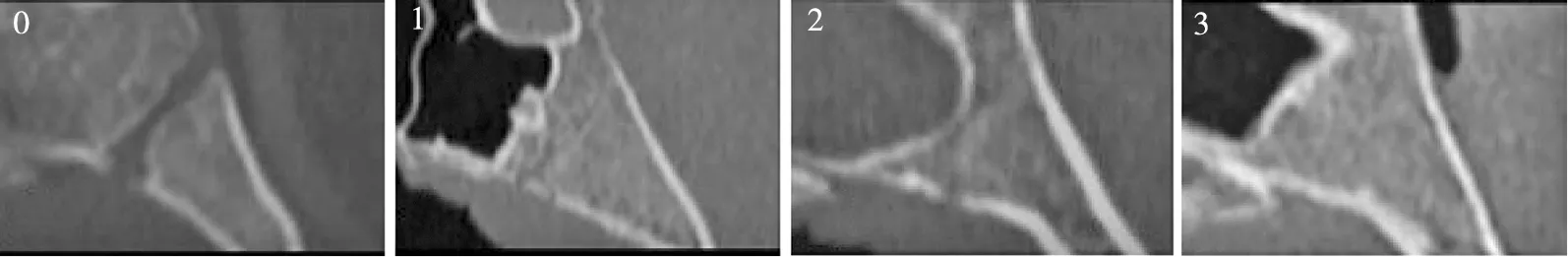
注:0~3为SOS闭合程度的4个阶段。图5 SOS闭合程度分期的CBCT影像Fig.5 CBCT image of SOS closure staging
2 结果
2.1 MPS成熟度
6~10岁组和11~13岁组被检者MPS成熟度主要处于前3个阶段(阶段A~C),两组该阶段的总占比分别为98%和80%;14~16岁组和17~20岁组被检者MPS成熟度主要处于后3个阶段(阶段C~E),两组在该阶段的总占比分别为83.3%、100%。不同年龄组MPS成熟度在性别中的比较,差异无统计学意义(P>0.05)。见表1。
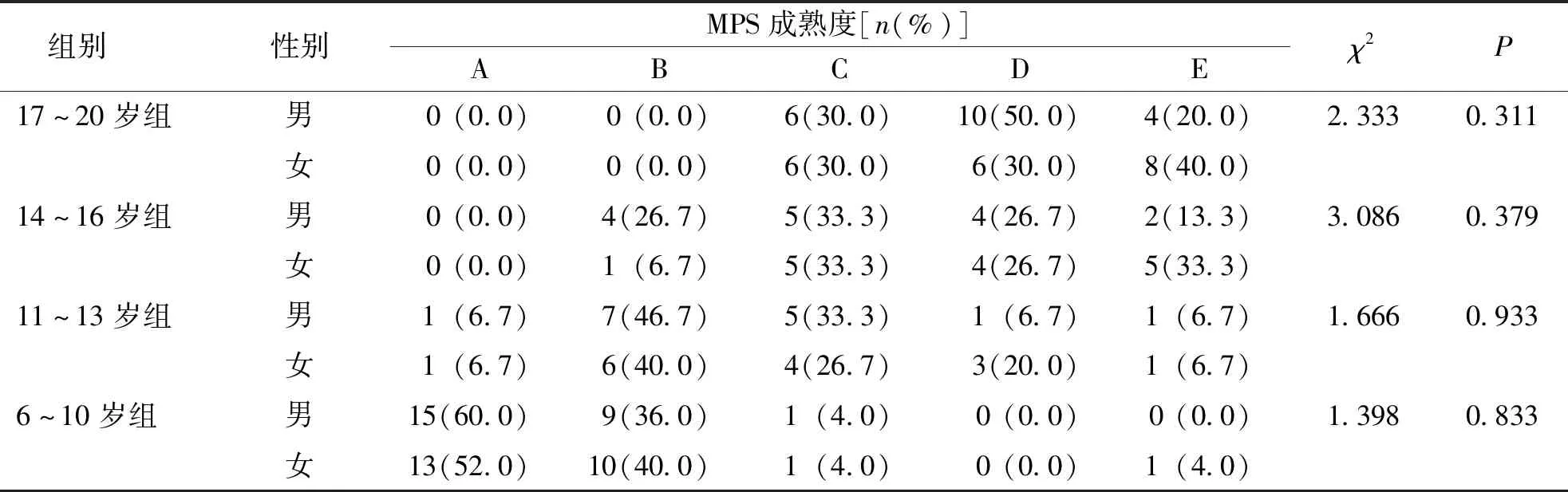
表1 不同年龄组被检者MPS成熟度Tab.1 Proportion of MPS maturity in different age groups
2.2 ZMS成熟度
6~10岁组和11~13岁组被检者主要处于ZMS成熟度的前3个阶段(阶段A~C),两组在该阶段的总占比分别为98%和93.3%;14~16岁组和17~20岁组被检者ZMS成熟度主要处于后2个阶段(阶段D、E),两组在该阶段的总占比分别为86.7%和100%。不同年龄组ZMS成熟度在性别中的比较,差异无统计学意义(P>0.05)。见表2。
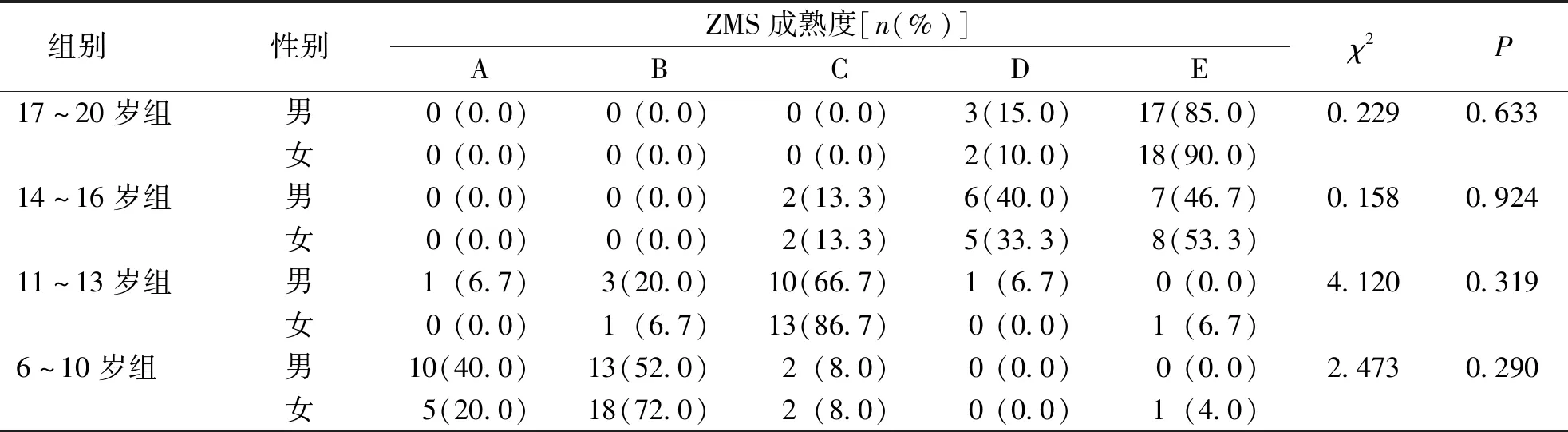
表2 不同年龄组被检者ZMS成熟度Tab.2 Proportion of ZMS maturity in different age groups
2.3 SOS闭合程度
结果显示,6~10岁组、11~13岁组被检者SOS闭合程度主要处于前2个阶段(阶段0~1),两组在该阶段的总占比分别为100%和63.3%;14~16岁组和17~20岁组患者SOS闭合程度主要处于后2个阶段(阶段2~3),两组在该阶段的总占比分别为86.7%和100%;14~16岁组被检者SOS闭合程度阶段3的女生(50%)占比高于男生(30%),差异有统计学意义(P<0.05);17~20岁组被检者SOS大多数已完全闭合(阶段3),占比95%。见表3。
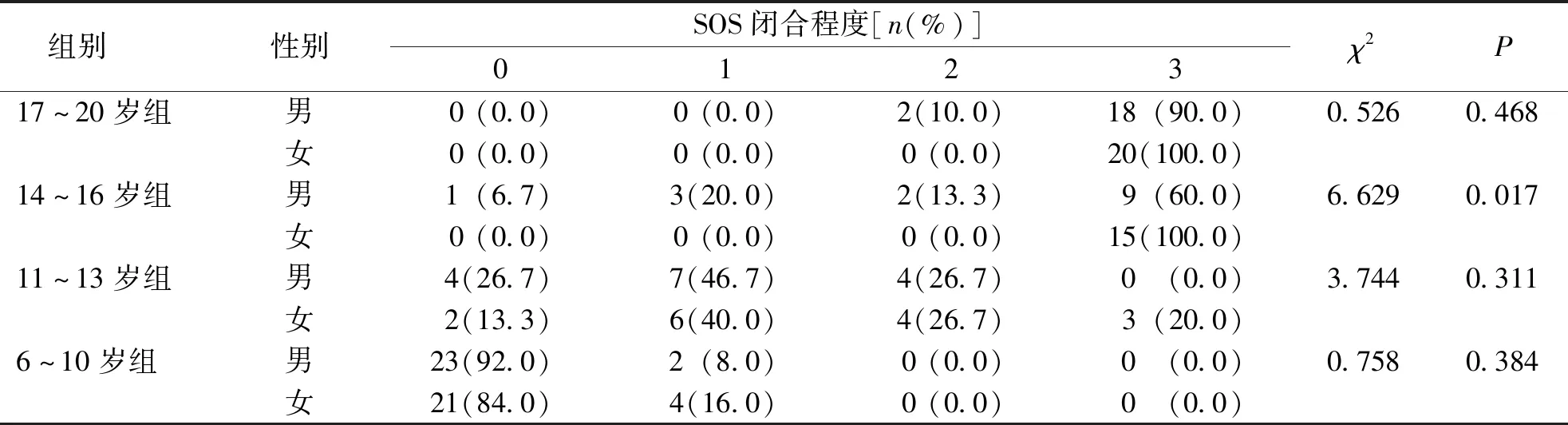
表3 不同年龄组被检者SOS闭合程度Tab.3 Proportion of SOS closure in different age groups
2.4 腭长、腭厚
腭长与腭厚均随年龄增长而增加,差异有统计学意义(P<0.001)。见表4。
表4 不同年龄组被检者腭长与腭厚的比较Tab.4 Comparison of palatal length and thickness in different age
2.5 MPS与ZMS成熟度、SOS闭合程度与腭长、腭厚的相关性
MPS与ZMS成熟度、SOS闭合程度与腭长呈正相关(r分别为0.788、0.758、0.428,P<0.01),腭厚与MPS成熟度之间无相关性(P>0.05)。见表5。
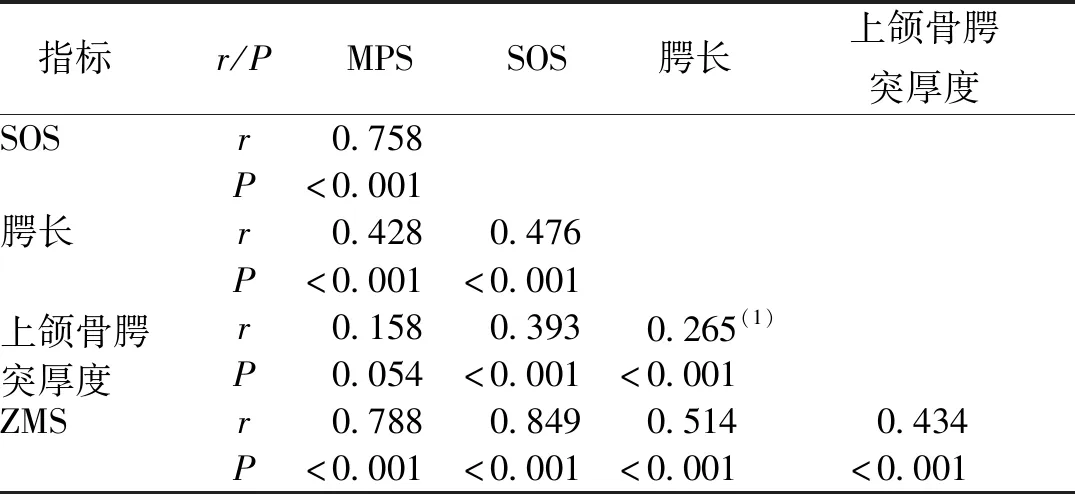
表5 MPS及ZMS成熟度、SOS闭合程度与腭长、腭厚的相关性分析(n=150)Tab.5 Correlation analysis of MPS and ZMS maturity, SOS closure, and palatal length and thickness(n=150)
3 讨论
目前,临床上扩弓治疗的时机及方式大多是根据年龄来判断的。有学者认为,上颌快速扩弓较好的时机是在8~14岁,此阶段颌面部生长发育处于高峰,MPS尚未完全融合,在这个年龄段中年龄越小,扩弓的效果越好。Baik[17]的研究表明,在8~13岁年龄段快速扩弓的效果与年龄无关。但有研究结果表示,上颌快速扩弓治疗应在骨骼生长的青春期高峰之前(12岁前)启动,此时能在横断面上诱导更有利地骨骼改变[18]。而对于手术辅助上颌快速扩弓(surgery assisted rapid maxillary expansion,SARME)大多针对成年人。Anttila等[19]认为应在25岁之后进行SARME,而Mommaerts[20]认为12岁以前应行RME,14岁以后做SARME;而对于RME和SARME暂时还没有明确的年龄限制。根据年龄来判断扩弓方式的这种方法存在一定的不确定性。研究表明,在年长的成年患者中使用RME是成功的[21-23]。这种不确定性可能会导致在治疗过程中产生一些问题:一方面,对相对年轻但是骨缝阻力比较大的患者施加扩张力可能会导致不良的副作用,例如急性疼痛[24]、骨开裂形成、牙槽骨弯曲、粘膜溃疡或坏死、稳定性差[25]等;另一方面,对年龄相对较大但骨缝阻力比较小的患者来说,可能会接受不必要的外科手术,导致患者承担比较大的风险及痛苦,并会给患者带来经济上的压力。因此,需要一种诊断分类方法来检测上颌骨周围骨缝的成熟度,以便于能够预测临床上矫形治疗的效果。
在判断骨缝成熟度的方法中,组织病理学被认为是评估骨缝成熟度的金标准;然而,它需要进行侵入性活检,不适用于常规的临床应用[10,21]。有研究建议可以使用咬合X线片来评估MPS形态[11]。但鼻腔结构在咬合X线片上的重叠会对MPS的形态造成一定的干扰[26]。 CBCT的出现解决了以上两个问题,它是从三维方向上进行成像,得到的图像清晰,且不具侵入性,可常规应用[27]。
因此,Angelieri等[14]基于CBCT提出了一种新的分类方法,将MPS成熟度分为了5个时期。根据Angelieri等[28]的说法,CBCT图像上MPS成熟度的评估可能有助于评估传统或手术辅助的RME的预后。比如在D期,MPS后部(腭骨)开始融合,失去分界。与临床上扩弓治疗后前部会出现更多的间隙,后牙颊倾等牙效应更大这一现象相符合。组织学研究表明,MPS的融合过程始于缝线边缘的骨棘以及缝线间隙中的“岛状物”,这些骨棘及“岛状物”会随着MPS的成熟而增加。因此,在A期和B期进行上颌快速扩弓治疗时所产生的骨效应比C期更多,而牙效应比C期更小。尽管在C期进行RME时的阻力较A、B期大,但因C期时MPS尚未融合,因此使用传统的扩弓方式来进行上颌骨扩弓仍是可能的。在C期时,MPS后半部分即将开始融合,因此对处于C期的上颌骨横向发育不足的患者应立即开始扩弓治疗。对处于D、E期的患者,由于MPS的部分或全部融合,可选择SARME。有研究通过对11~15岁儿童MPS的评估,发现仅1例11岁女童出现A期,B期在13岁以下人群中较为普遍,在11~15岁的年龄段中,C期占主导地位[29]。从某一角度说明了在15岁以上的MPS处于C期的患者中进行常规的、非手术的上颌快速扩弓治疗的预后良好是合理的。本研究表明, 6~10岁和11~13岁个体大多处于MPS成熟的前3个阶段。C期在所有年龄段都存在,在6~10岁组少见。D、E期比例的增加大多出现在14岁以上。本研究大致的趋势与Angelieri等[14]的研究结果相似,其中存在的个别差异,猜测可能与样本量、分组及人种间的差异相关。本研究中,17~20岁年龄组有12个人观察到MPS成熟度的C期。一般情况下,这12个人在临床上很可能会选择手术辅助治疗,但是根据Angelieri等[28]的说法,可以尝试使用常规扩弓方法进行治疗,从而避免了更大的痛苦及更多治疗费用的产生。同时,在最近的一项研究中,Angelieri等[30]通过使用CBCT对成人MPS成熟度的评估,发现有12%的个体MPS还尚未融合。卢怡等[31]通过CBCT对我国武汉地区青少年MPS成熟度的评估发现,11~18岁患者MPS成熟阶段有很大个体差异性。以上均说明了使用CBCT对MPS成熟度进行评估来辅助制定治疗方案是非常有必要的。
ZMS是最长和最厚的环颌骨缝[32],Angelieri等[15]提出了ZMS成熟度的5个分期,通过对ZMS成熟度对上颌前牵引反应的影响的研究,证明了ZMS A期和B期的Ⅲ类患者表现出比C期患者更大的前方牵引量。因此,ZMS成熟度的分类可用于预测Ⅲ类患者对上颌前牵引的个体反应,处于A、B期的ZMS对前牵引及扩弓的阻力较小,C期是骨缝即将融合的临界点,D、E期ZMS已发生部分融合或全部融合,此时骨性阻力大,矫治效果差。临床上大多数骨性Ⅲ类错牙合畸形的患者在6~8岁时进行上颌前牵引的治疗。本研究的结果表明,6~10岁和11~13岁患者大多处于ZMS成熟的前3个阶段,14~16岁年龄段仍有4人处于C阶段;且有研究表明,ZMS对上颌快速扩弓同样具有抵抗作用[4-5]。以上同样说明,使用CBCT对ZMS成熟度进行评估来辅助制定治疗方案十分有必要。
SOS是一种暂时的软骨结合,它是颅底蝶骨与枕骨基底部之间的软骨性关节,随着年龄的增长逐渐骨化闭合[33]。相对于其他颅底软骨结合,SOS的骨化发生较晚[34],其亦是颅底生长发育中一个重要的结构,可影响头颅整体的发育乃至智力发育[35]。因此,本研究分析了SOS闭合程度与MPS成熟度之间的可能的相关性。结果表明,SOS闭合程度与MPS成熟度呈正相关。这一发现意味着SOS闭合程度可以被认为是MPS成熟度的指标。6~10岁、11~13岁年龄组的SOS闭合程度大多处于阶段0与阶段1,少数11~13岁的患儿处于阶段2,临床上大多数14岁之后的患者进行RME更多是牙效应,此时大多数患者的SOS达到成熟,处于阶段3。因此,假设SOS闭合程度可以作为一个指标来预测上颌发育不足的患者对RME的反应,那么RME的效果对处于阶段0、1、2的患者要比处于阶段3的患者好。生长活跃的患者由于骨缝活动的增加拥有更厚的腭部[13],本研究证实了这一观点,与6~10岁患儿相比,11~20岁患者腭骨明显较厚,其中17~20岁患者的腭骨厚度与6~10岁患儿比较,差异具有统计学意义(P<0.001)。
综上所述,本研究在同一组儿童及青年患者中评估了MPS和ZMS成熟度、SOS闭合程度以及腭长与腭厚,研究结果表明,通过年龄来判断MPS和ZMS成熟度、SOS闭合程度存在很大的不确定性,应通过CBCT对其成熟度进行评估;且MPS、ZMS成熟度与SOS闭合程度呈正相关。这些解剖单位中的其中一个成熟阶段可能会成为预测个体对矫形力反应的一个有用参数,但未来仍需要增大样本量以及将结果实践于临床来证实这一发现的临床实用价值。此外,腭长的增加与MPS、ZMS成熟度和SOS闭合程度的增加亦呈正相关,也可作为一项参数来综合评估个体对矫形力的反应。



