袁志青 付学良 耿亚军 花 荣 陈 涛
1 临床资料患者男,75岁。因“发现阴囊肿物10余年,局部破溃数月”于2021年3月15日至上海交通大学医学院附属仁济医院就诊,并收治入院。患者家属10余年前发现患者左侧阴囊内肿物,当时无腹痛、腹胀、恶心、呕吐等不适,未行特殊处理。病程中患者阴囊肿物逐渐增大,无其他明显不适,数月前出现阴囊远端皮肤溃破。患者未婚,有小儿麻痹症病史,智力水平较低,否认其他慢性疾病病史。体格检查示:神志清楚,对答欠切题;全身皮肤巩膜无黄染,全身浅表淋巴结未触及肿大;腹部轻度凹陷,腹软,无压痛及反跳痛,无肌紧张;左侧腹股沟处触及一大小约50 cm×30 cm×20 cm突入阴囊内的巨大肿物,站立位时平膝盖水平,肿物质地软,可触及肠型,不可回纳入腹腔;阴茎未见显示,仅尿道口可见,双侧睾丸未触及。肿物远端阴囊皮肤见直径约5 cm的类圆形溃疡,深达阴囊肉膜,表面可见脓性分泌物(图1)。上下腹部CT平扫示:左侧巨大腹股沟疝,疝内容物为较多小肠、结肠及系膜(图2)。根据患者的临床表现、体征和影像学检查结果,诊断为左侧巨大腹股沟阴囊疝。
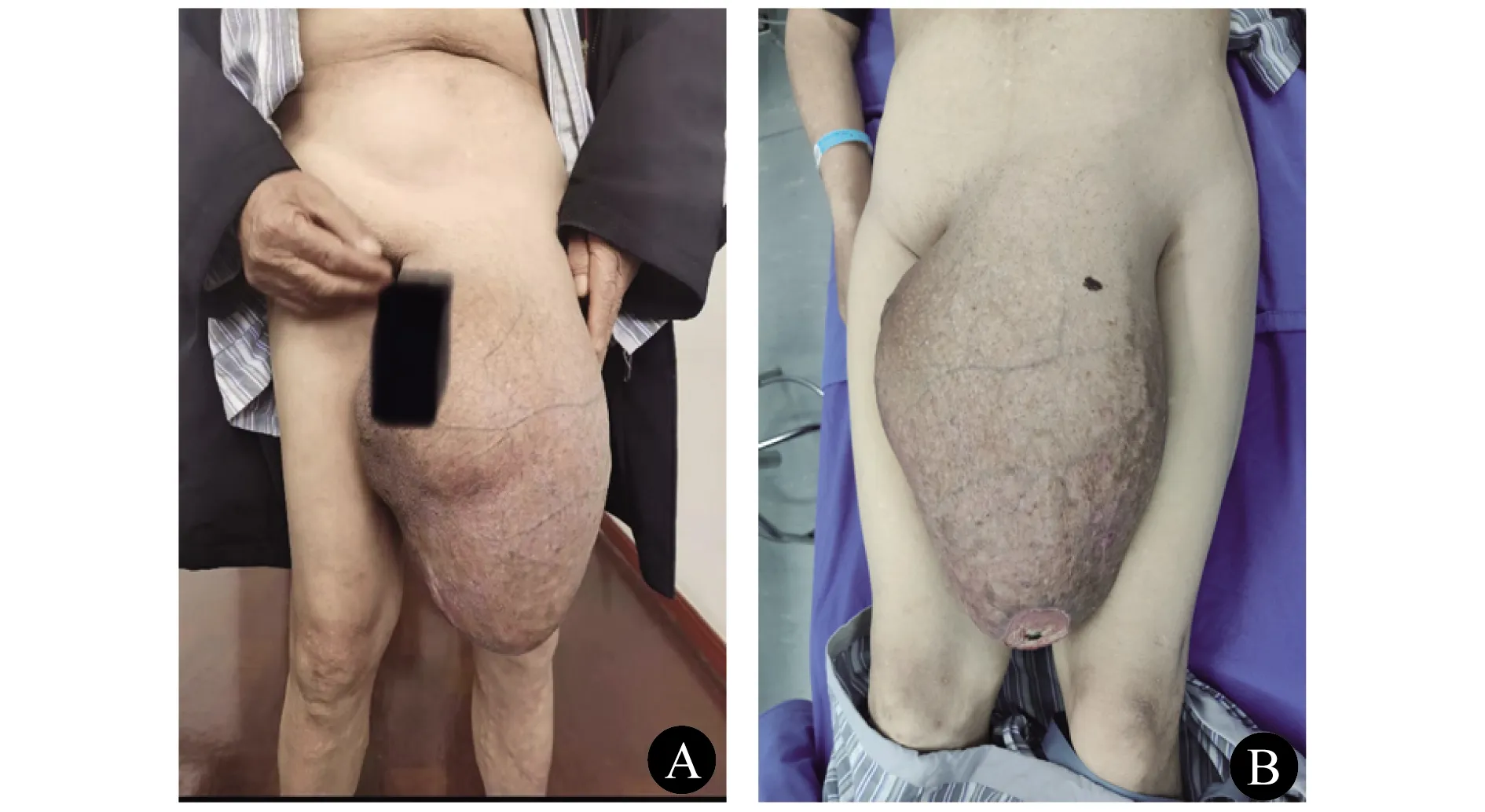
A 站立位 B 平卧位
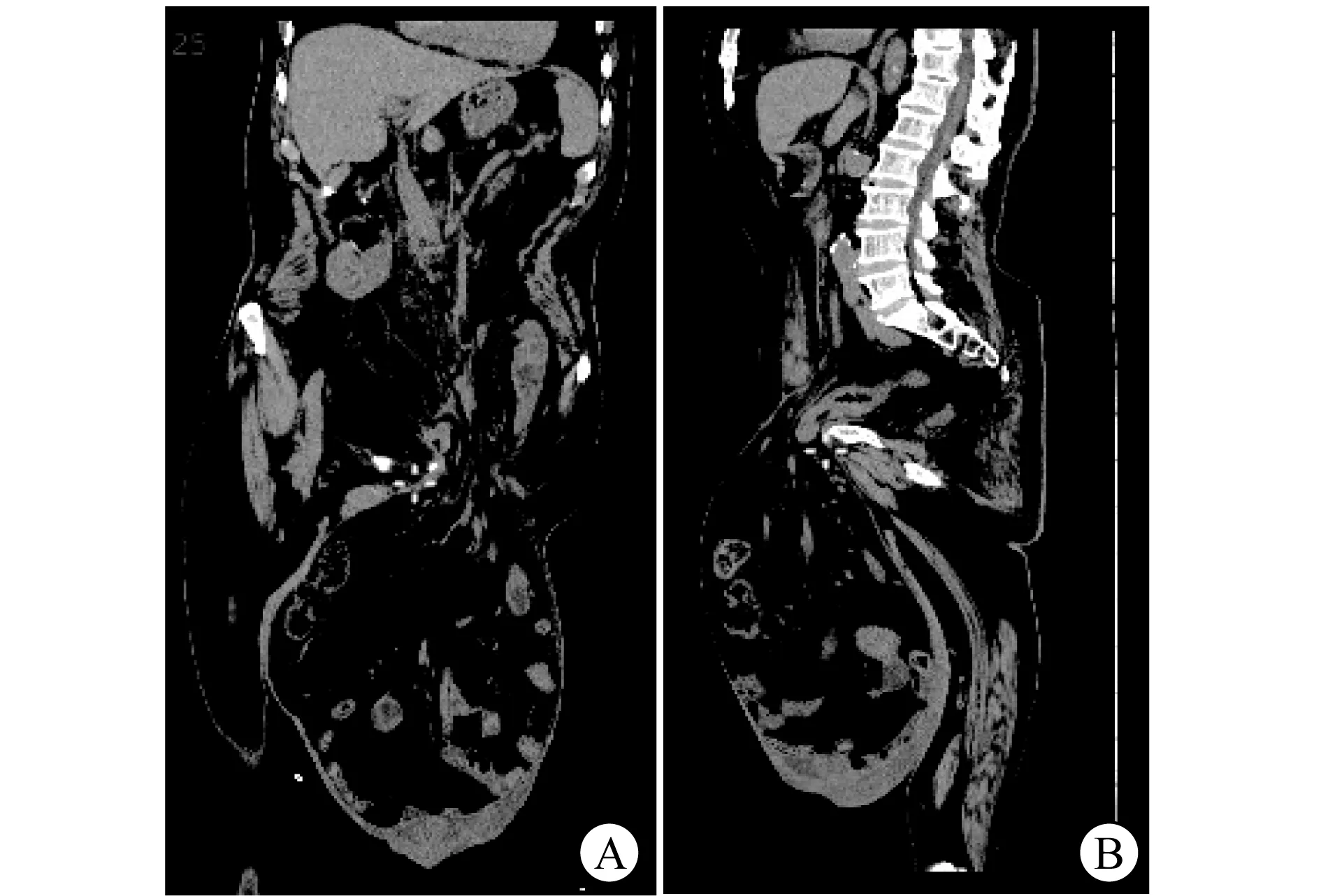
A 冠状位 B 矢状位
完善术前检查,2021年3月17日于全身麻醉下行右半结肠切除术+左侧腹股沟疝修补术。术中见:左侧腹股沟巨大疝囊,疝环口直径约15 cm,疝囊位于腹壁下血管外侧,疝内容物为大网膜、屈氏韧带以下大部分小肠、全部结肠及肠系膜血管。将切除的肠段送病理学检查,显微镜下显示:部分小肠的肠管粘连,肠黏膜局部变性坏死,肠壁血管充血;升结肠的肠黏膜慢性炎症,黏膜下层脂肪瘤样增生。术后常规予以禁食、抗感染、肠外营养支持等对症处理,患者恢复可,于术后10 d出院。出院后随访8个月,患者无明显不适,未见疝复发(图3)。

图3 术后8个月站立位外观
2 讨 论巨大腹股沟阴囊疝是指患者站立位时疝内容物进入阴囊并延伸至大腿内侧中点以下的腹股沟疝[1]。巨大腹股沟阴囊疝目前已十分罕见,此类患者往往因忽视而延迟就医,病程均≥10年。巨大的疝囊使患者行走、坐卧困难,外尿道埋没在阴囊内,尿液长期刺激阴囊皮肤导致溃疡及继发感染发生;部分患者会发生不全性肠梗阻或急性肠绞窄等并发症[2]。常规腹股沟疝的治疗目前已取得较大的进展[3-4],但巨大腹股沟阴囊疝不同于一般腹股沟疝,其手术过程复杂,术后并发症多;部分患者病程长,且合并心肺等重要脏器疾病,手术风险更大。预防巨大腹股沟阴囊疝的发生主要在于改变患者及其家属讳疾忌医的观念,医疗机构应加强科普宣传,引导患者尽早就医。
巨大腹股沟阴囊疝只能通过外科手术治愈,但手术操作困难,术后并发症多。国内外关于巨大腹股沟阴囊疝的个案报道很多,但目前医学界对其手术处理尚缺乏系统阐述和统一认识[5]。如何处理巨大的疝内容物是临床争论的焦点之一。按照传统疝病处理的临床伦理,外科医师需要回纳疝内容物后行疝修补术,重建腹壁的完整性。然而,切除巨大的疝囊后完全回纳巨大的疝内容物会造成患者术后短时间内腹内压骤然升高,严重时会发生急性腹腔间隔室综合征(abdominal compartment syndrome,ACS)。ACS可引起多器官功能衰竭,死亡率高达60%。为了预防ACS,杜绝不良事件的发生,多种方法被用于巨大腹股沟阴囊疝的术前准备。术前渐进性人工气腹(preoperative progressive pneumoperitoneum,PPP)是最常用的一种术前腹腔扩容的方法,该方法可增强腹壁顺应性,扩大腹腔容积。PPP是在超声引导下于远离疝囊的部位行腹腔穿刺置管,每天或隔天往腹腔内注入空气300~500 mL,持续2~3周[6]。经过数十年的发展,PPP已成为一种安全有效的增加巨大腹股沟疝患者腹腔容积的方法;但也有学者认为,PPP的操作繁琐,费用昂贵,气体进入疝囊会进一步扩大疝囊,引发腹腔感染等并发症。心肺功能不全是PPP的禁忌证[7]。除了通过增加腹腔容积预防ACS发生外,主动切除一部分疝内容物,即主动减容可有效地降低术后腹腔压力,从而显着降低术后ACS发生率。北京朝阳医院的陈杰教授较早提出术中主动减容的概念,并将其应用于巨大腹壁疝的处理。主动减容不仅能避免术后ACS的发生,还能避免因强行回纳肠管或分离肠道粘连引起的肠道损伤;此外,减容手术可降低腹壁张力,可部分或完全切除原疝囊处的腹膜,有利于重建疝环缺损处的腹壁层次,达到腹壁重建的目的。主动减容在一定程度上为国内外疝外科专家所接受。一些学者认为,主动减容手术切除了原本正常的脏器,与传统伦理相悖,且肠管切除、吻合的操作会造成腹腔污染,甚至限制补片的使用,术后疝复发率高。因此,主动减容手术的时机、方式仍有待进一步研究探讨[8]。意大利学者Cavalli等[9]介绍了“hug technique”在巨大腹股沟阴囊疝手术中的应用,通过“hug technique”成功回纳3例巨大腹股沟阴囊疝;术中医师用其双臂轻轻抱起巨大疝囊于胸前,让疝囊内容物缓慢进入腹腔;通过这种方式可使肠内容物缓慢、持续、进行性地排向远处,从而减少疝内容物的容积。本例患者有一定程度的智力障碍,不适合复杂的术前准备,本团队遂决定行主动减容术,术中切除大网膜、右半结肠和约80 cm末端回肠后,其余疝内容物被成功回纳,术后腹内压无升高。
巨大腹股沟阴囊疝手术的切口设计各有不同。Cavalli等[9]对5例巨大腹股沟阴囊疝患者采用腹直肌旁切口,从肚脐水平向下延续至阴囊远端的一半;该切口能保证从阴囊内完整剥离疝囊,有利于显露腹股沟管和腹膜前空间,同时也为阴囊部分切除后整形提供方便。吴国刚等[10]采用腹部正中单一切口,沿切口逐层游离患侧腹壁腱膜层及腹膜前层以显露手术区域,操作简单且省时,亦可获得良好的操作空间和手术视野,但该方法未考虑疝内容物回纳后巨大阴囊的处理。本例患者采用开放腹股沟疝修补切口,试图通过切除部分网膜实现疝内容物回纳,然而患者腹腔大部分肠管进入疝囊内,仅切除大网膜无济于事,遂加行腹部正中切口切除右半结肠及部分小肠。从减少创伤的角度,本团队认为采用双切口处理巨大腹股沟阴囊疝的效果并不优于单切口,即使采用双切口,疝内容物回纳后的巨大阴囊仍未被处理。
综上所述,巨大腹股沟阴囊疝是一种罕见疾病,其手术治疗仍是疝外科医师面临的难题。预防巨大腹股沟阴囊疝发生的关键为患者及其家属改变讳疾忌医的观念,基层医务工作者应重视并加强科普宣传,引导患者早期就医。巨大疝内容物的妥善处理是巨大腹股沟阴囊疝手术成功的关键,术前腹腔扩容和术中主动减容是两种不同的处理方式,两者的临床应用价值仍待更多的临床实践验证。



