朱文林,林绿华,曹 余
慢性心力衰竭(chronic heart failure,CHF)是心内科常见疾病,是因心肌梗死、炎症、心肌病等所致心肌损伤,近年来全球CHF 病人数量呈明显增长趋势,国内CHF 病人约有450 万例,严重威胁病人生命健康[1]。2 型糖尿病(type 2 diabetes mellitus,T2DM)被认为是心血管疾病重要影响因素,研究证实心力衰竭与糖尿病常同时存在,CHF 病人多合并T2DM,两者相互增加发生风险[2]。糖尿病心脏自主神经病变会进一步引起心率和心脏血流动力学异常,引发多种心血管疾病甚至死亡[3]。文献报道证实心率变异性(heart rate variability,HRV)是评估糖尿病病人是否合并自主神经系统损害准确灵敏的指标[4],HRV 是逐次心跳周期差异的变化情况,包含神经体液因素及心血管系统调节的信息,对心血管等疾病病情和预防有一定评估作用,一直以来临床不少学者认为HRV 可能是心脏性猝死或心律失常事件的一个有效标志物[5-6]。为此,本研究通过探究CHF 合并T2DM 病人HRV 特点及预后影响因素,为CHF 合并T2DM 病人诊治和预后改善提供参考。
1 资料与方法
1.1 临床资料 选取2018 年5 月—2020 年5 月我院83 例CHF 合并T2DM 病人(合并组)、单纯CHF 病人45 例(CHF 组)及同期体检健康者45 名(对照组)为研究对象。CHF 符合2014 版《中国心力衰竭诊断和治疗指南》[7]中CHF 的诊断标准;T2DM 符合《2012 年糖尿病诊疗指南——美国糖尿病协会》[8]中关于T2DM诊断标准,合并组、CHF 组病人纽约心脏病协会(NYHA)心功能分级Ⅱ级及以上[9]。排除标准:合并心房扑动、心房颤动、室上性心动过速等心脏疾病;伴随更年期综合征、甲状腺功能减退症或甲状腺功能亢进;贫血或急慢性感染性疾病;慢性阻塞性肺疾病急性加重期;合并严重肝肾功能不全或水电解质紊乱;合并先天性心脏病或扩张型心肌病;伴严重肝肾功能障碍;恶性肿瘤或严重精神疾病。健康志愿者既往无糖尿病、高血压、高血脂或冠心病等,身心健康。本研究已获得医院伦理委员会批准同意。
1.2 研究方法
1.2.1 临床资料收集 收集研究对象临床资料,包括性别、年龄、体质指数(BMI)、吸烟史、饮酒史、心力衰竭病程、收缩压、舒张压,另外收集CHF 合并T2DM 病人既往史、合并基础疾病等。采集病人晨起空腹静脉血4 mL,常规离心10 min 后分离血清,应用酶联免疫吸附法检测尿酸、血肌酐(Scr)、N 末端B 型钠尿肽前体(NT-proBNP)水平,血糖仪检测空腹血糖,检测心脏超声指标[左室舒张末期内径(LVEDD)、左室射血分数(LVEF)、左心房内径(LAD)],操作严格按照说明书进行。
1.2.2 HRV 参数检测 应用无锡市中健科仪有限公司提供的十二导同步全信息动态心电图分析仪检测病人HRV 参数,对病人进行24 h 连续心电的描记,借助仪器自带的计算机软件对参数进行自动分析,经人工校正,剔除异位波动和伪差,检测的HRV 参数包含全部窦性心搏R-R 间期标准差(SDNN)及标准差均值(SDNNI)、相邻R-R 间期差值均方根(RMSSD)、相邻R-R 间期相差50 ms 占总窦性心律的百分数(pNN50)。
1.2.3 预后评估和分组方法 CHF 合并T2DM 病人住院期间接受常规规范化治疗,包含药物传统利尿剂、血管紧张素转换酶抑制剂(ACEI)、地高辛、毛花苷C(西地兰)、达格列净、缬沙坦等。随访CHF 合并T2DM 住院病人1 年内预后情况,统计自收治入院日后1 年内主要不良心血管事件(MACE)发生情况,终点事件为MACE 发生,包括心力衰竭再入院、恶性心律失常及心源性死亡或全因死亡。依据病人预后随访情况分为MACE 组及非MACE 组。
1.3 统计学处理 采用SPSS 24.0 统计学软件对研究数据进行统计分析。性别、吸烟史等定性资料用例数、百分比(%)表示,组间比较行χ2检验;符合正态分布的定量资料以均数±标准差(±s)表示,组间比较采用单因素方差分析或t检验,多组间两两比较采用LSD-t检验。单因素分析中差异有统计学意义的因素纳入多元Logistic 回归分析。以P<0.05 为差异有统计学意义。
2 结 果
2.1 合并组、CHF 组、对照组一般资料比较 3 组一般资料比较差异无统计学意义(P>0.05)。详见表1。

表1 合并组、CHF 组、对照组一般资料比较
2.2 合并组、CHF 组、对照组HRV 参数比较 合并组、CHF 组、对照组HRV 参数SDNN、SDNNI、RMSSD、pNN50 依次明显增高,组间两两比较差异均有统计学意义(P<0.05)。详见表2。
表2 合并组、CHF 组、对照组HRV 参数比较(±s)
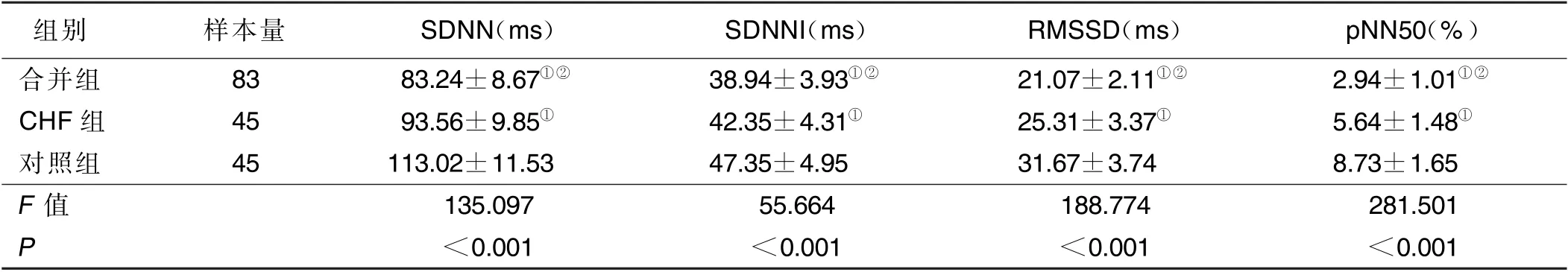
表2 合并组、CHF 组、对照组HRV 参数比较(±s)
与对照组比较,①P <0.05;与CHF 组比较,②P <0.05。
组别 样本量 SDNN(ms) SDNNI(ms) RMSSD(ms) pNN50(%)合并组 83 83.24±8.67①② 38.94±3.93①② 21.07±2.11①② 2.94±1.01①②CHF 组 45 93.56±9.85① 42.35±4.31① 25.31±3.37① 5.64±1.48①对照组 45 113.02±11.53 47.35±4.95 31.67±3.74 8.73±1.65 F 值 135.097 55.664 188.774 281.501 P <0.001 <0.001 <0.001 <0.001
2.3 影响CHF 合并T2DM 病人预后的单因素分析83 例CHF 合并T2DM 病人,随访1 年内发生MACE 41 例,MACE 发生率 为49.40%(41/83)。MACE 组年龄≥60 岁占比、心力衰竭病程、尿酸、NT-proBNP 水平高于非MACE 组(P<0.05),LVEF、HRV 参数SDNN、SDNNI、RMSSD、pNN50 均低于非MACE 组(P<0.05)。详见表3。
表3 影响CHF 合并T2DM 病人预后的单因素分析(±s)

表3 影响CHF 合并T2DM 病人预后的单因素分析(±s)
项目 MACE 组(n =41) 非MACE 组(n =42) 统计值 P性别[例(%)] 男 21(51.22) 18(42.86) χ2=0.582 0.445女20(48.78) 24(57.14)年龄[例(%)] ≥60 岁 32(78.05) 20(47.62) χ2=8.210 0.004<60 岁 9(21.95) 22(52.38)BMI(kg/m2) 22.09±2.25 21.21±2.38 t =1.730 0.087既往史[例(%)] 吸烟史 13(31.71) 15(35.71) χ2=0.149 0.699饮酒史 8(19.51) 7(16.67) χ2=0.114 0.736合并基础疾病[例(%)] 高血压 24(58.54) 21(50.00) χ2=0.609 0.435冠心病 18(43.90) 15(35.71) χ2=0.581 0.446高脂血症 17(41.46) 13(30.95) χ2=0.993 0.319心力衰竭病程(个月) 21.02±2.13 18.04±1.85 t =6.810 <0.001收缩压(mmHg) 130.64±13.07 129.11±12.31 t =0.549 0.584舒张压(mmHg) 79.90±8.02 78.81±7.98 t =0.621 0.537尿酸(μmol/L) 458.32±49.32 418.92±41.59 t =3.938 <0.001 Scr(μmol/L) 75.32±8.02 74.95±7.83 t =0.213 0.832 NT-proBNP(pg/mL) 1 321.58±133.09 786.32±79.08 t =22.338 <0.001空腹血糖(mmol/L) 9.05±1.32 8.76±1.05 t =1.109 0.271心脏超声指标 LVEDD(mm) 59.68±6.05 58.48±5.94 t =0.912 0.365 LVEF(%) 37.64±3.85 46.05±4.78 t =-8.815 <0.001 LAD(mm) 44.97±4.63 44.18±4.53 t =0.786 0.434 HRV 参数 SDNN(ms) 78.23±7.91 88.14±8.95 t =-5.340 <0.001 SDNNI(ms) 33.29±3.36 44.45±4.46 t =-12.852 <0.001 RMSSD(ms) 19.06±2.05 23.03±2.48 t =-7.939 <0.001 pNN50(%) 2.29±0.21 3.57±0.36 t =-19.724 <0.001
2.4 CHF 合并T2DM 病人预后影响因素的Logistic回归分析 以CHF 合并T2DM 病人预后为因变量(有MACE=1,无MACE=0),以单因素分析中差异有统计学意义的指标为自变量[年龄:≥60 岁=1,<60 岁=0;尿酸、心 力 衰 竭 病 程、NT-proBNP、LVEF、SDNN、SDNNI、RMSSD、pNN50(代入实际值)],Logistic 回归分析方程结果显示,年龄、心力衰竭病程、NT-proBNP、LVEF、HRV 参数(SDNN、SDNNI、RMSSD、pNN50)是CHF 合并T2DM 病人预后的影响因素(P<0.05)。详见表4。
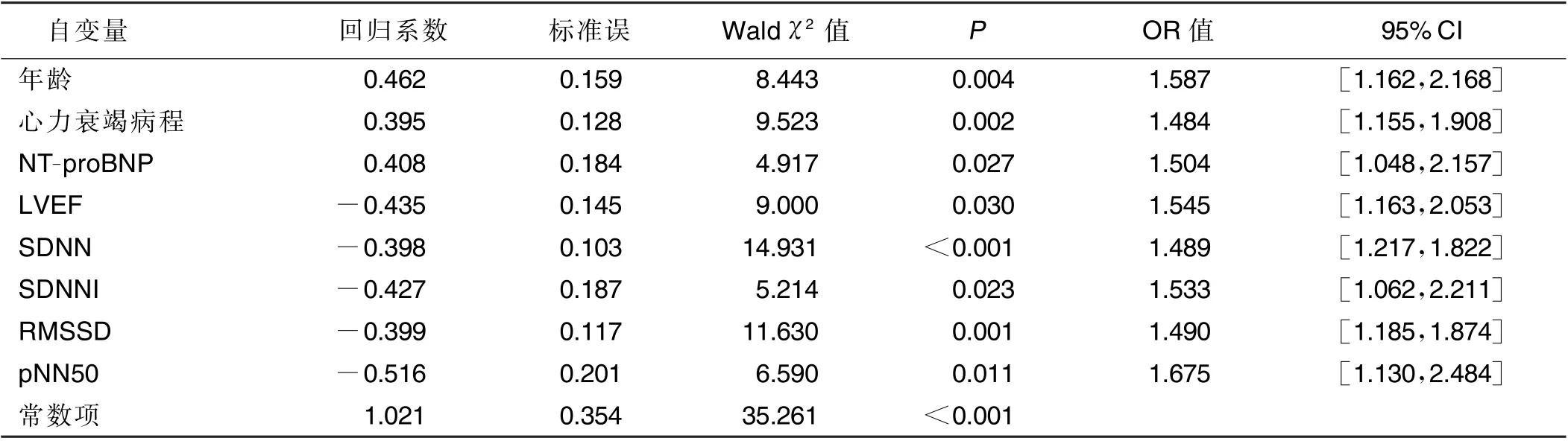
表4 CHF 合并T2DM 病人预后影响因素的Logistic 回归分析
2.5 CHF 合并T2DM 病人预后危险因素预测模型构建 以上述Logistic 回归分析得出的危险因素构建预测CHF 合并T2DM 病人预后的模型,Prob=1/e-Y,Y=1.021+0.462×年龄+0.395×心力衰竭病程+0.408×NT-proBNP-0.435×LVEF-0.398×SDNN-0.427×SDNNI-0.399×RMSSD-0.516×pNN50。以Prob作为检验指标,结果提示,模型灵敏度为84.21%,特异度为85.71%,受试者工作特征(ROC)曲线下面积为0.812,提示预测模型具有良好的预测价值。详见图1。
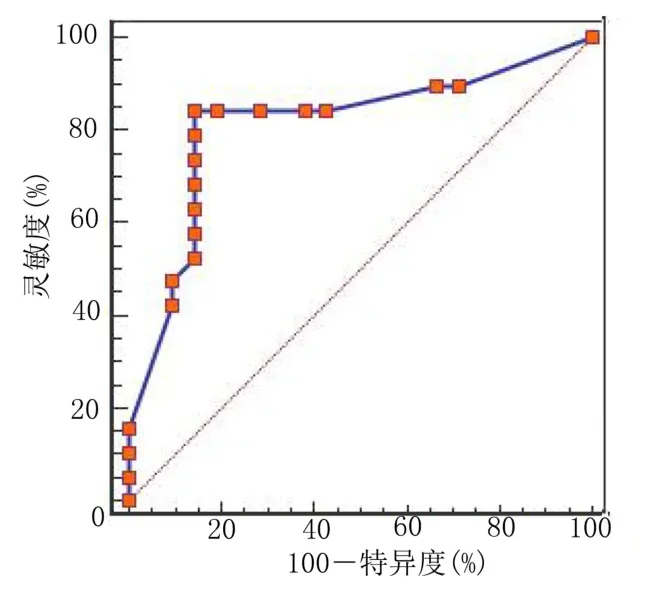
图1 预测模型对CHF 合并T2DM病人预后预测的ROC 曲线
3 讨 论
心力衰竭人群中糖尿病的患病率为10% ~47%[10-11],心力衰竭住院病人糖尿病患病率高于40%,心力衰竭与糖尿病两者均独立增加另一种疾病风险,CHF 合并T2DM 已成为临床常见高危心血管疾病,病死率、致残率高,预后备受临床医师关注[12]。高血糖、高胰岛素血症均通过血管平滑肌细胞的增殖及炎症反应促进动脉粥样硬化,研究证实糖尿病与动脉粥样硬化血脂异常、内皮功能障碍密切关联,在促进白细胞、血小板黏附、血栓形成等病理过程中起着重要作用[13]。有报道指出左室肥大是糖尿病心肌病的主要特征,左室肥大常可引起心肌细胞舒张功能障碍,40%~75%的糖尿病病人存在此现象[14]。研究指出神经病变是糖尿病最常见并发症之一,除累及周围神经外常损害病人自主神经、颅脑神经、脑脊髓等,当病变波及心脏的自主神经,易致心脏自主神经功能紊乱,影响病人预后[15]。翟秋然[16]研究证实HRV 降低是自主神经病变发生的危险因素,HRV 降低病人发生严重心血管事件风险相对更高。
李小青等[17]报道表明老年T2DM 合并心力衰竭病人心率变异性明显降低,T2DM 合并心力衰竭病人HRV 参数与血清NT-proBNP 水平密切相关,定期监测血清NT-proBNP 水平利于糖尿病心脏自主神经功能受损程度的评估。Cardoso 等[18]研究表明心血管自主神经失衡两个HRV 参数SDNN、SDANN 与主动脉硬化程度和心室肥厚相关,为心血管疾病预后恶化相关的生理病理机制提供理论基础。本研究证实CHF 合 并 T2DM 病 人 HRV 参 数 SDNN、SDNNI、RMSSD、pNN50 较单纯CHF 病人、健康人群明显降低,HRV 分析主要用于评价自主神经功能,无论是直接或间接因素所致自主神经平衡失调均可引起HRV的明显变化,本研究结果证实CHF 合并T2DM 病人存在明显的自主神经功能损害。而CHF 合并T2DM 病人自主神经功能损害机制有:CHF 合并T2DM 常可引发糖、蛋白质及脂质代谢的紊乱,导致动脉粥样硬化、微血管病变,引起神经因营养缺乏所致损害,自主神经不同部位对缺氧耐受性不同,副交感神经前纤维多为B 类纤维,易受缺氧影响而出现副交感神经损害,导致交感迷走神经功能失衡[19]。本研究结果证实CHF 合并T2DM 病人HRV 明显降低,提示有必要积极监测CHF 合并T2DM 病人HRV 变化,对病情早期评估有一定指导意义。
CHF 合并T2DM 病人预后影响因素备受临床关注,廖晓现等[20]证实血糖水平降低是CHF 合并T2DM病人不良预后的高危因素。段运霞等[21]认为合并T2DM 是导致CHF 病人HRV 明显降低及引起病人心脏自主神经功能受损和短期不良预后的重要因素。李碧瑜等[22]报道指出T2DM 合并CHF 病人心室功能异常与近期不良预后密切相关。本研究结果证实,CHF合并T2DM 病人MACE 发生率为49.40%,同时证实年龄、心力衰竭病程、NT-proBNP、LVEF、HRV 参数是CHF 合并T2DM 病人预后的影响因素,年龄超过60岁的老年人各脏器功能明显下降,随着年龄增长心血管动脉粥样硬化明显增加,高血压、高血脂、糖尿病等与年龄直接相关疾病在老年病人中更为常见,因而年龄越大CHF 合并T2DM 病人发生MACE 的风险更高。心力衰竭病程越长预示病人不良事件风险越高,研究表明,及时治疗心力衰竭对挽救病人生命和改善预后十分关键[23]。NT-proBNP、LVEF 是反映病人心肌损伤程度和心功能的有效指标,既往研究证实两者是CHF 合并T2DM 病人不良预后的危险因素[24]。HRV 参数是反映病人交感神经、迷走神经张力间平衡的有效指标,对心脏自主神经功能定量评估、预测心血管疾病发生发展有积极作用[25]。本研究结果证实,HRV 参数是CHF 合并T2DM 病人预后的影响因素,同时以年龄、心力衰竭病程、NT-proBNP、LVEF、HRV参数和常数项构建预测模型,预测CHF 合并T2DM 病人预后的ROC 曲线下面积为0.812,灵敏度为84.21%,特异度为85.71%,提示预测模型有较高的预测价值。
综上所述,CHF 合并T2DM 病人HRV 明显下降,MACE 发生率较高,CHF 合并T2DM 病人预后影响因素众多,在CHF 合并T2DM 治疗中需严密监测病人NT-proBNP、LVEF、HRV 参数水平,尤其需重视年龄较大和病程较长病人危险因素的监测,对病人病情控制和预后评估有积极意义。但本研究同时存在一定局限性,如样本量较少,对于CHF 合并T2DM 病人HRV 特点和预后影响因素还需进一步进行大样本量和长期随访研究。



