周慧文 徐永胜 包呼日查 齐岩松 魏宝刚 吕飞 张鹏飞 胡永恒
内蒙古自治区人民医院骨关节科(内蒙古呼和浩特010017)
髌股关节不稳定是指由于外伤、先天或后天性疾病使髌股关节运动时的平衡受到破坏,髌骨偏离正常运动轨迹,出现脱位、半脱位或倾斜。髌股关节不稳定是骨科常见的症状,人群中髌股关节不稳的发病率约为7/100,000,而在10~17 岁的青少年中发病率则高达29/100,000,15%~44%的患者在首次髌骨脱位后发生复发性髌骨脱位[1-3]。
导致髌股关节不稳的原因主要包括骨性结构异常、软组织损伤或异常以及周围肌肉功能不良等,其中最重要的是骨性因素异常,而软组织如内侧稳定结构撕裂则是继发于髌骨脱位的结果。股骨滑车发育异常会明显降低髌股关节稳定性[4],而这种股骨的发育不良不仅表现于滑车形态异常,股骨远端的几何形态也存在相应特征性改变[5]。股骨前倾角异常增大会导致患肢在步态负重期出现代偿性股骨内旋,将大粗隆由后方旋转至侧方以增加臀中肌力臂,从而造成髌骨承受过度的向外应力而出现不稳定[6]。旋转力线不良及其成因启发我们要对正常个体与髌股关节不稳定患者胫骨平台后倾角(posterior tibial slope,PTS)的解剖形态行进一步研究,而目前尚缺乏关于髌股关节不稳定中PTS数据的测量分析。
目前主要的测量方法有传统解剖学测量和影像学测量。传统解剖学测量通过对尸体标本的剖切、观察、测量等手段进行,其受标本数量少、成本高等限制难以实现。随着影像学技术发展,CT和MRI已包含人体解剖的三维信息,但我们得到的仍是逐层排列的二维影像,难以说明人体的三维立体结构,难免掩盖遗漏一些重要信息。而近年来发展的数字化三维重建技术可通过动态三维图像对传统二维医学图像进行补充,对连续断层图像进行三维重建可较为精确地显示生物组织复杂的三维结构,并从任意角度、方向对其三维立体解剖结构进行观察。本研究在以往学者测量研究的基础上,利用胫骨近端的CT 影像数据,应用Mimics 软件重建出膝关节三维模型,然后将模型数据导入3-matic软件,在三维模型上进行PTS的测量分析,对比研究正常健康个体与髌股关节不稳定患者PTS 解剖形态参数,为临床诊断与治疗提供理论依据。
1 资料与方法
1.1 一般资料
2008年5月至2015年6月在我院骨关节外科及运动医学中心就诊的符合纳入标准的髌股关节不稳患者30 例(38 膝)为实验组,男14 例,女16 例,年龄16~48岁,平均26岁,其中8例患者为双侧髌股关节不稳定。
纳入标准:①年龄16~48 岁;②既往曾有1 次或1次以上髌骨向外侧脱位的病史;③查体髌骨外推恐惧试验阳性。
排除标准:①既往曾发生膝关节周围骨折者;②既往曾有膝关节手术史;③严重膝关节病变患者,如骨性关节病、类风湿性关节炎、风湿性关节炎、化脓性关节炎、结核性关节炎等;④关节内肿瘤或肿瘤样病变者。
招募健康志愿者35名(35膝),其中女23名,男12名,年龄20~40岁,平均25岁。无既往病史;无髌股关节不稳定症状;行膝关节CT检查明确无膝关节发育异常。
1.2 实验方法
本实验使用数据均由Siemens 320 排640 层螺旋CT扫描所得,电压120 kV,电流250 mA。受试者仰卧位,膝关节完全伸直,扫描区域为膝关节扫描,层厚1.0~1.25 mm。
1.2.1 三维建模
应用Mimics 软件对73 膝逐个进行图像的三维建模:(1)将CT 图像数据以Dicom 格式导入到Mimics 软件;(2)确定轴向,进行阈值分析,以及在各位置、各层面精细选取分离所需骨骼部分;(3)通过区域增长运算最终获得精确的三维立体模型。
1.2.2 PTS三维测量
将胫骨近端模型分别导入3-matic 中,进行胫骨PTS 的三维测量:首先在Mimics 软件中利用轮廓线生长(polyline growing)拟合生成胫骨纵轴,并将胫骨模型与其纵轴一同导入到3-matic 中。然后应用mark 功能键区域标记出胫骨内、外侧平台,在此基础上应用fit plane 功能键沿胫骨解剖纵轴定义出其垂直平面参考面(planeⅠ),应用测量模块分别测量planeⅠ与plane M、planeⅠ与plane L 所成夹角,其各自夹角的补角即为内侧胫骨平台后倾角(medial PTS)与外侧胫骨平台后倾角(lateral PTS)(图1)。
1.3 统计学分析
用Excel 建立数据库,采用统计软件SPSS 20.0进行统计描述和统计推断,资料在正态分布方差齐时,计量资料的统计描述采用±s表示。实验组与对照组中,内、外侧PTS 在不同性别、侧别组间比较采用独立样本t检验,检验水准α=0.05。
2 结果
首先对实验组与对照组中各数据进行Kolmogorov-Smirnov Z 检验,内侧胫骨平台后倾角(Medial PTS)、外侧胫骨平台后倾角(Lateral PTS)均服从正态分布(P>0.05)。
2.1 两组胫骨平台后倾角三维测量结果
表1显示,外侧胫骨平台后倾角两组间差异有统计学意义(P=0.036),内、外侧胫骨平台后倾角不对称性两组间差异有统计学意义(P=0.034),其余指标差异均无统计学意义。
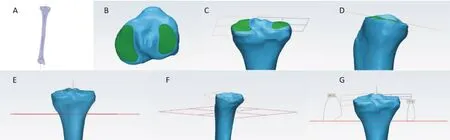
图1 胫骨平台后倾角的三维测量

表1 实验组与对照组胫骨平台后倾角三维测量结果比较
2.2 实验组胫骨平台后倾角三维测量结果不同性别、侧别比较
表2、3显示,实验组内侧胫骨平台后倾角、外侧胫骨平台后倾角不同性别、侧别差异均无统计学意义。

表2 实验组内侧PTS不同性别、侧别比较

表3 实验组外侧PTS不同性别、侧别比较
2.3 对照组胫骨平台后倾角三维测量结果不同性别、侧别比较
表4、5显示,对照组内侧胫骨平台后倾角、外侧胫骨平台后倾角不同性别、侧别差异均无统计学意义。
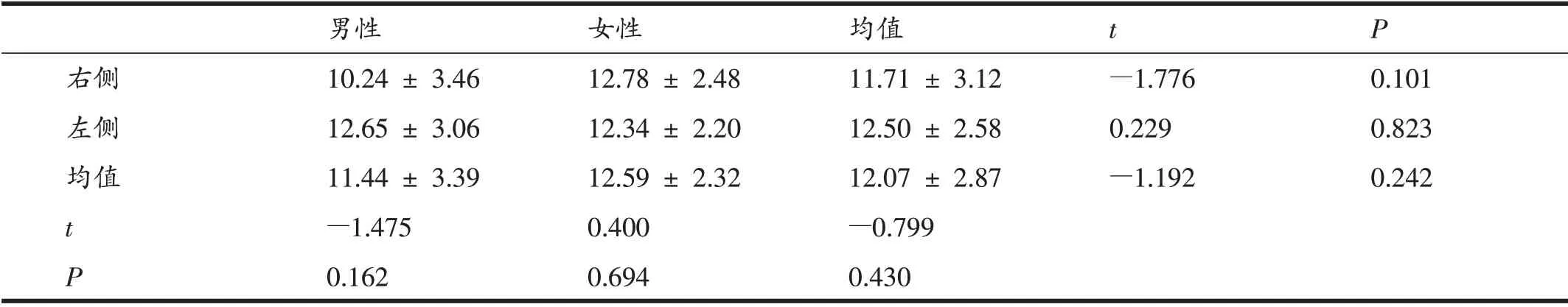
表4 对照组内侧PTS不同性别、侧别比较
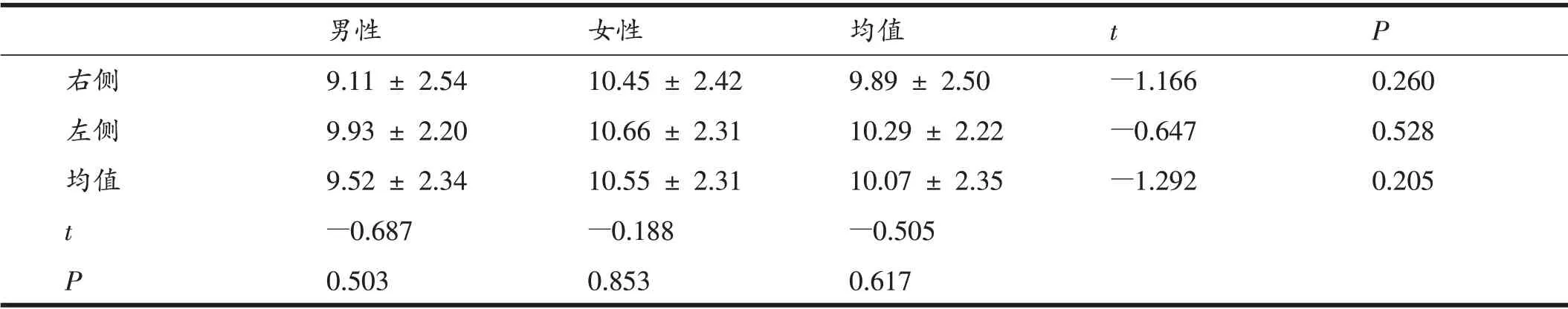
表5 对照组外侧PTS不同性别、侧别比较
3 讨论
导致髌股关节不稳定的因素很多,正常情况下髌骨即存在向外移位的趋势,静态方面这种趋势被内侧髌骨韧带(medial patellofemoral ligament,MPFL)牵拉和股骨外髁的阻挡所抵消;而动态方面髌骨外向脱位的趋势则受到股内侧斜肌(vastus medials oblique,VMO)收缩的限制。如果相关组织结构发生异常,打破这种平衡,就会发生髌骨脱位[7]。
Balcarek等[8]对107例髌骨脱位患者的MRI检查进行测量研究,描述了屈膝过程中,内、外侧PTS的明显不对称可引起股骨内旋,从而加重股骨前倾角对髌股关节不稳所造成的影响。PTS 采用多平面MRI 图像叠加进行测量,首先在胫骨头轴位扫描平面确定胫骨头中心从而选定相应矢状平面作为参照平面,距关节线4~5 cm处与胫骨远端前后距中点连线定义为胫骨干纵轴线,同时标记纵轴垂线作为参考线。在胫骨头轴位扫描平面分别确定内、外侧胫骨平台中心,于各自矢状平面上绘制胫骨平台前后缘最高点连线作为后倾线,内、外侧胫骨平台后倾线与胫骨干纵轴连线夹角即为内、外侧PTS。当胫骨平台后缘高点位于参考线之下时,PTS为正值;如高点位于参考线之上,PTS为负值[9]。一般认为胫骨平台后倾角的正常值为14°±3.6°(7°~22°)。Genin等[10]测得该角度均值为9°(0~18°);de Boer等[11]测得均值为8.4°±3.7°(1°~15.8°);Kuwano等[12]测得胫骨内侧平台后倾角为9.0°±5.0°,胫骨外侧平台后倾角为8.1°±4.0°;Yoo等[13]测得平均值为10.6°±3.5°(1.9°~19.6°);Balcarek等[8]测得胫骨内侧平台后倾角的正常值为7.0°±3.9°(-1.0°~15.0°),胫骨外侧平台后倾角6.7±3.9°(-0.5°~15.5°)。
本研究采用CT扫描数据进行测量与分析,CT检查能够获得下肢全长扫描数据,能够比较完整显示下肢骨性形态,有利于测量时精确定位参考平面。X 线检查虽然也可以获得下肢全长影像资料,但与CT检查相比其提供的信息数据较少,不能满足实验需求。MRI的优势在于能够较好显示包括软骨在内的软组织信息,但受膝关节体表线圈所限,无法获得下肢全长数据信息。我们应用Mimics 软件对收集到的CT 数据进行数字化三维重建,并在3-matic 软件上实现PTS 与PCO的三维模型测量。
三维测量中最关键的环节是定位参照线,因为所有的测量都是在此基础上进行的。在PTS 测量方面,其参照线有多种定法,如胫骨近端解剖轴、胫骨骨干解剖轴、胫骨中上段前侧骨皮质延长线、胫骨中上段后侧骨皮质的延长线等[14],各种方法不同,所测得PTS 数据也各不相同[15]。胫骨近端解剖形态十分不规则,其解剖轴是一条不规则弧线,影响精确定位;而胫骨中上段前侧及后侧皮质缘弧形距离较大,若以其作为参照线,测取数据离散度较大。Hudek 等[16]认为PTS 比较准确的角度是胫骨骨干解剖轴的垂线与胫骨平台切线间的夹角。故在PTS 的三维测量中,我们选用胫骨骨干纵轴作为参照线进行测量。
本研究结果显示,相较于健康人群而言,髌股关节不稳定患者外侧PTS 较小,而内、外侧PTS 的不对称性异常增大,这种不对称性可能会对股骨内旋产生影响。髌股关节不稳定症状首次出现多由轻微外伤引起,通常为扭转应力,患者下肢屈膝30°位,患侧足部与胫骨固定,躯干与患侧股骨内旋诱发髌骨脱位。McLean 等[17]把内、外侧PTS 与膝关节交叉韧带的损伤机制联系起来,发现在下肢起跳落地过程中,内、外侧胫骨平台斜率的比值与股骨最大内旋角度显着相关。Balcarek等[8]研究发现在髌股关节不稳定患者的屈膝过程中,内外侧PTS的不对称性将增加股骨内旋,从而加重股骨前倾角对髌股关节不稳定所造成的影响。
以往基于普通X线片的测量方案会因管球投射距离和膝关节是否有旋转而造成误差。而选择在CT 片或MRI图像上进行测量,由于体位或扫描原因,胫骨内外侧平面会出现在不同影像层面上而对测量造成误差。三维重建及模型测量技术现已成为一项新兴的测量技术而独具优势,并日趋成熟,能为临床提供可靠的解剖学数据,可在一定程度上消除这种误差。但其操作相对复杂,技术要求高,方案设计难度大,也为测量工作带来了一定的困难。另外,本研究仍存在一定的局限性:(1)在三维模型上对解剖标志辨识的精确性会对测量精度及测量重复性产生影响;(2)本研究应用CT 数据建模,忽略了软骨层厚度,这导致测量结果将难免有所偏颇;(3)我们的分析结果显示,相较于健康人群,髌股关节不稳定患者外侧PTS较小,但两者差异仅有1.16°,而内、外侧PTS 的不对称性异常增大,其差异也仅有0.6°,微小的差异虽然具有统计学意义,但这种不对称性是否真的会对股骨内旋产生影响,以及影响有多大,这种影响是否具有临床意义尚需进一步探明;(4)个体差异导致解剖数据测量结果离散性较大,样本量偏少不足以说明问题,需进一步优化测量方法,行更大样本量研究。
4 结论
本研究得出的结论为:(1)髌股关节不稳患者的外侧胫骨平台后倾角较正常人群偏小,而内侧胫骨平台后倾角无差异。(2)髌股关节不稳患者的内、外侧胫骨平台后倾角不对称性较正常人群异常增大,在膝关节屈伸过程中这可能会对股骨内旋产生影响。



