吴晓丽 吴蓓 牟静 马星卫
(贵州省人民医院产前诊断中心,贵州 贵阳 550002)
参照双胎妊娠产前筛查与诊断技术规范(2017)》及《双胎妊娠产前筛查与诊断技术规范(2021年更新版)》[1-2],对43例在我院产前诊断中心进行双胎妊娠羊膜腔穿刺的回顾性分析,探讨羊膜腔穿刺术在双胎妊娠中的应用。
1 资料与方法
1.1一般资料 选择2018年1月至2022年1月在我院产前诊断中心进行产前诊断羊膜腔穿刺的双胎妊娠43例。由具有产前诊断资质的医师进行双胎妊娠遗传咨询,对有需要进行有创产前诊断的双胎妊娠孕妇,与孕妇及家属沟通羊膜腔穿刺术的风险、预后等,决定羊膜腔穿刺术方式及时机,签署知情同意书。
1.2方法 孕妇取平卧位,取样前用超声对每个胎儿做好标记,确定绒毛膜性,胎儿性别、所属胎盘的位置和大小、各脐带胎盘插入点的位置、胎儿结构异常以及超声软指标特征(如心室强光点等)、胎儿的位置和大小、是否存在发育不一致等,并进行记录及画图。在实时超声引导下,确定穿刺位点,使用PA22/15穿刺针在穿刺位点进针,开始回抽2 mL羊水丢弃,再抽取10~30 mL羊水送检。更换穿刺针及针管,按同样方法对另一胎儿再次进行羊水取样。所有样本进行染色体核型分析和/或染色体微阵列分析(CMA);对绒毛膜性不清的可以采用STR合子性鉴定。所有病例均进行术后2周随访及产后跟踪随访。现有38例随访成功;4例仍在孕中,未分娩;1例失访。
1.3统计学方法 使用SPSS软件进行Fisher确切概率法。
2 结 果
2.1羊膜腔穿刺情况及原因 对43例双胎妊娠孕妇进行羊膜腔穿刺,其中29例分别对两个胎儿取样;14例仅取一个胎儿样本(其中10例为胎儿一胎胎死宫内;2例为单绒双羊;2例为双胎之一复杂畸形,仅取另一正常胎儿样本)。共取胎儿羊水样本数72个。双胎妊娠行羊膜腔穿刺主要为无创DNA检测(NIPT)高风险及其他原因。NIPT高风险羊穿胎儿数18个,阳性率5个;其他原因羊穿胎儿数54个,阳性率4个。见表1。
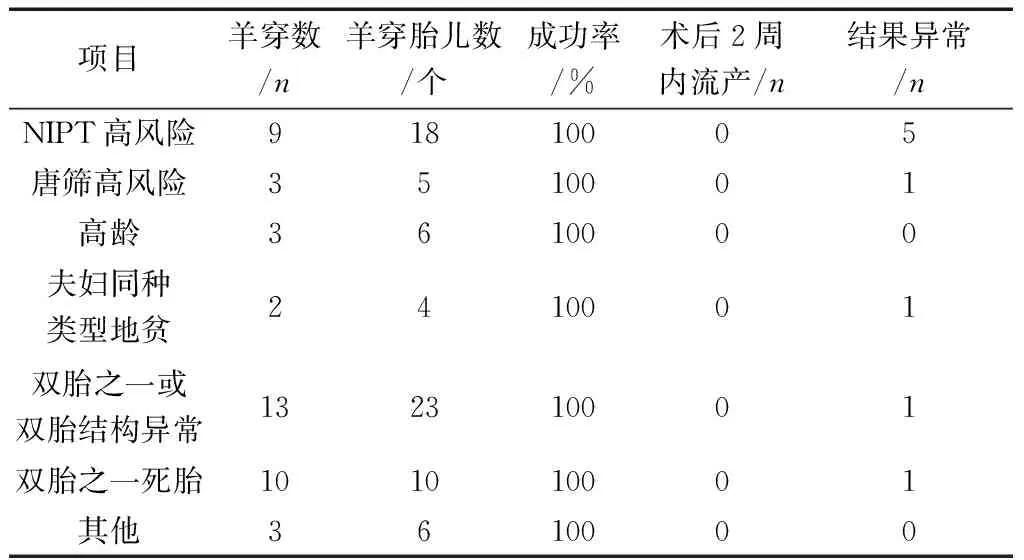
表1 双胎妊娠羊膜腔穿刺情况
2.2结果异常情况及妊娠结局 所有病例均穿刺取样成功,对72个胎儿羊水样本进行染色体核型和/或CMA检查,21三体1例,47,XXY3例,Turner综合征1例;嵌合体3例;胎儿血红蛋白H病1例。羊膜腔穿刺术后2周,对43例双胎妊娠孕妇进行随访,均无流产发生。其中双胎之一结果异常有5例,孕妇及家属均未接受孕期减胎,其中2例双胎之一性染色体异常胎儿,已随正常胎儿分娩,电话告知家属尽早完善幼儿外周血染色体核型检查,以便由儿科医师评估后续治疗;1例因胎儿水肿,孕期胎死宫内;1例21三体孩随正常胎儿出生,出生3天夭折,具体情况不详,另存1孩现体健;1例双胎之一为血红蛋白H病,电话随访失败。
3 讨 论
2021年6月美国妇产科医师学院与母胎医学学会(ACOG)对双胎、三胎及更多的多胎妊娠指南中指出,多胎妊娠与胎儿和婴幼儿期间的发病率与病死率风险增加有关;无论孕妇的年龄,所有妊娠多胎的孕妇都应该接受胎儿染色体异常的筛查[3]。本研究中对43例有产前诊断指针的双胎妊娠进行羊膜腔穿刺术,共取样72个,最终确诊染色体异常或其他异常9例,阳性检出率为12.5%。提示双胎妊娠羊膜腔穿刺术同单胎妊娠羊膜腔穿刺术均属于双胎妊娠产前诊断中的必要手段之一。
在ACOG指南中指出,可以在双胎妊娠中使用NIPT,但是由于总体例数较单胎例数低,仍不能很好的确定NIPT对双胎妊娠中13三体、18三体的准确性[4]。在最新的研究[5]中,NIPT对双胎妊娠中21三体的敏感性,与单胎妊娠妊娠对21三体的敏感性相似。本研究中,双胎妊娠NIPT高风险有9例孕妇,其中21三体1例,18三体2例,性染色体异常3例,7号染色体异常1例,20号染色体异常1例,1p36微缺失综合征1例。最终NIPT 21三体高风险1例及性染色体异常3例均通过羊膜腔穿刺确诊,其余5例证实为NIPT假阳性。本研究中,3例性染色体异常均确诊,故双胎妊娠中使用NIPT除对21三体筛查效率高,对双胎妊娠性染色异常也是一个值得关注的部分,但因为本研究中例数较少,不能说明NIPT对其他染色体检出效果不佳,仍需进一步研究。
另外,本研究在所有双胎妊娠产前诊断指针中,对NIPT高风险与其他原因进行羊膜腔穿刺术后的阳性结果,进行了统计学分析,Fisher结果P为0.038,结果具有统计学意义。说明NIPT高风险在双胎妊娠胎儿染色体异常筛查中,相较于其他原因,对NIPT高风险双胎妊娠羊膜腔穿刺结果确诊率明显增高。但在双胎妊娠中,NIPT仍无法取代羊膜腔穿刺,本研究中在4例NIPT高风险进行羊膜腔穿刺后,除1例单绒双羊确诊双胎均为47,XXY,其余3例双绒双羊均为双胎之一染色体异常,另一胎儿染色体正常,需面临下一步继续妊娠或减胎的可能。



