赵 斌,褚庆玉,何雯焘,蒋国燕,陈登明,闫柏刚,张 鸿
(1.重庆医科大学附属第三医院急救部 401120;2.重庆市人民医院健康管理中心 400014; 3.重庆市第十一人民医院院感科 400038)
胫前皮肤损伤常由交通、工矿等创伤所致,该处血供差、组织愈合能力差、治疗耗时,如处理不及时、正确,可能出现创面感染加重、创面长时间不愈合,严重影响患者的生活质量。因此,早期及时、正确的创面处理不仅能减少后期创面感染的可能性、还能促进胫前创面尽快愈合。目前,尽管有许多新型的创面敷料问世,但没有任何一种敷料能够跨越清创期、肉芽组织生长期、上皮细胞和/或成纤维细胞愈合期,临床使用效果有限[1]。创面封闭式负压引流(vacuum sealing drain,VSD)是由德国乌尔姆大学FLEISCHMANN等首创,能有效地防治创面感染、促进创面愈合[2-3]。作者将VSD用于胫前皮肤损伤收到了良好的临床效果,现报道如下。
1 资料与方法
1.1一般资料 选取2015年6月至2017年10月重庆医科大学附属第三医院急救部收治胫前皮肤损伤患者80例,其中男53例,女27例。按伤处治疗方法的不同分为两组:VSD组和常规组。纳入标准:(1)年龄17~80岁;(2)所有患者胫前创面均为创伤性伤口或因外伤后30 d未愈合的创面[4]。排除标准:(1)长期卧床者;(2)可能影响伤处愈合的其他伴发疾病:糖尿病、下肢静脉曲张、下肢闭塞性脉管炎、中度贫血、低蛋白血症(清蛋白小于30 g/L)、心力衰竭;(3)精神异常;(4)伤处有先天畸形者。VSD组和常规组各40例。两组性别、年龄、体质量指数、伤处情况、伤处面积比较差异无统计学意义(P>0.05),两组血红蛋白、清蛋白比较差异也无统计学意义(P>0.05)。
1.2方法 患者按第一优先原则处理休克及内脏损伤。病情平稳后,常规行清创手术,对于大面的皮瓣撕脱伤患者,清创时彻底清除皮下脂肪组织,失活的肌肉组织,尽可能地将皮瓣修建成中厚皮瓣,并间断缝合,在皮瓣上点状开窗。常规组在感染的伤口中放置引流条充分引流,无菌敷料覆盖,然后加压包扎,压力以不影响患肢血供为度。术后弹力绷带固定,并给予常规的抗炎、活血等治疗。加强伤口换药,敷料打湿后即更换敷料。VSD组在清创后,修剪聚乙烯醇合成的医用泡沫敷料(广东泓志生物科技有限公司产品)与创面大小相等,覆盖创面后用75%的乙醇涂擦创面周围正常皮肤,起到脱脂的作用,待乙醇挥发干净后覆盖3 M贴膜,封闭后打开中心负压或是引流瓶,将负压调至16.7~26.7 Kpa(125~200 mm Hg)[5]。
1.3疗效评价 比较两组患者住院时间、抗菌药物使用天数、伤处愈合时间及伤处愈合效果。两组患者伤处愈合效果评定标准[6]:(1)一期愈合,上皮细胞一期愈合;(2)二期愈合,纤维组织愈合;(3)无效,负压引流无效,出现感染,分泌物多,无新鲜肉芽组织;创面进一步扩大。
2 结 果
2.1两组临床疗效 VSD组的住院时间、抗菌药物使用天数均少于常规组,组间比较差异有统计学意义(P<0.05)。VSD组的伤处愈合时间少于常规组,组间比较差异无统计学意义(P=0.067)。VSD组费用多于常规组,组间比较差异无统计学意义(P=0.479),见表1。
2.2伤处愈合效果 VSD组:经过1次负压引流后一次性愈合的33例,经过2次负压引流后愈合4例。其余3例行2次负压引流后创面继续换药1周愈合,VSD组40例伤口全部愈合。常规组:仅9例通过油沙覆盖,无菌敷料包覆,每1~2天换药,3周换药愈合, 10例使用创面无机诱导敷料(德莫林)换药3周愈合,其余21例出现伤口感染,短期无愈合倾向,行负压引流术,术后创面愈合。见表1。
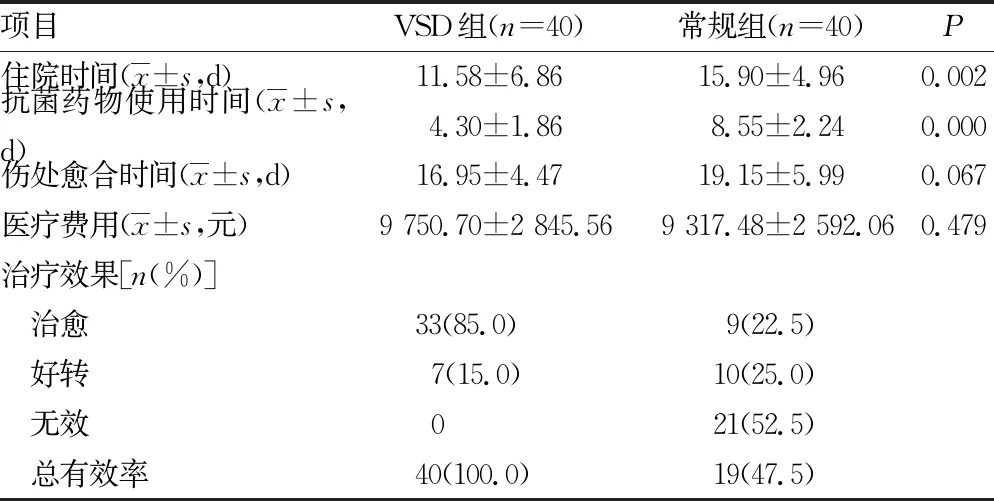
表1 两组患者临床疗效
3 讨 论
临床上,胫前创面难愈合有其自身的解剖学原因:(1)胫前软组织薄弱,小腿中下段缺乏肌肉组织的缓冲和保护。(2)胫前皮肤血供主要由骨膜血管网组成。创伤时骨膜受损,创面缺血、缺氧,营养物质缺乏,抑制生长因子释放。长期换药刺激组织增生、疤痕形成,研究证实疤痕中缺乏伤口愈合的神经物质、缺少神经的营养支持,导致创面难愈合[7-8]。临床上对胫前皮肤挫伤和/或感染创面多采取清创后换药治疗。作者将VSD技术用于胫前皮肤创面,和常规换药治疗对比,两组人口学资料及营养状态相当,但VSD组的住院时间、抗菌药物使用时间均明显短于常规组(P<0.05)。VSD可以缩短创面愈合时间,减少抗菌药物的使用。不但增加了床位的使用,还避免了抗菌药物过久使用导致的耐药。伤处愈合时间少于常规组,医疗花费多于常规组,但差异均无统计学意义(P>0.05)。
本研究还发现不论是新鲜创面还是感染创面,彻底清创后均可全层缝合,但针距大于1 cm,皮缘无张力靠拢,宽针距不影响负压引流,减少上皮细胞移行距离。钱晓玲等[9]认为VSD技术能扩张创面毛细血管直径,增加生长因子释放,促进创面愈合。孟朋[10]指出VSD技术可以覆盖表皮、脂肪、肌肉和肌腱、骨(最好附带骨膜)等各种组织,其适应证囊括了体表化脓性感染、溃疡、褥疮;急慢性骨髓炎需手术引流者;闭合性骨折可能或已经合并感染者;骨筋膜室综合征;大的陈旧性血肿或积液;植皮术后的植皮区、糖尿病足感染,甚至在口腔及重症胰腺炎方面也取得了很好的治疗效果[11-12]。
VSD用于创面愈合有以下几点优势:(1)密闭低氧或相对缺氧的环境抑制细菌生长,生理盐水冲洗为创面提供一个潮湿的环境[13],提高了机体免疫细胞功能的发挥;(2)改变创面治疗学的理念,即是一个干湿愈合的理念转变为湿性愈合的理念,这种理念可能与中医中“煨脓生肌”的理念相符[14];(3)减少换药的次数,降低因更换敷料对新鲜肉芽组织的刺激、损伤,极大地减轻了患者的痛苦及医护人员的工作量[15];(4)密封的环境为多种酶类提供合适的温度和湿度,有利于保持细胞活力,促进生长因子的释放,刺激细胞增殖,加速创面愈合[16];(5)持续引流能够去除组织水分,水肿减轻,改善局部组织循环。
当然,VSD技术也有一些相关的注意事项:(1)早期彻底清创不可替代。清创时注重冲洗创面(依据伤口Gustilo分型,Ⅰ、Ⅱ、Ⅲ型冲洗液体量分别为3、6、9 L)[17];(2)感染创面使用负压引流后创面周围炎性症状(红、肿、热、痛)一般3 d左右消退,必要时可局部冰敷;(3)如创面渗出较多或医用泡沫海绵变硬,行0.9%生理盐水500 mL连续冲洗,防止堵塞。
VSD在治疗胫前皮肤创面方面能缩短住院时间及抗菌药物使用天数,促进创面愈合,并发症少,值得临床推广。



