郭晓黎,任小宁,李 萍,张自强,郑 烈,陈丽丽
(1.宝鸡职业技术学院中医药学院,陕西 宝鸡 721013;2.宝鸡市第二人民医院内科,陕西 宝鸡 721000;3.宝鸡市高新人民医院骨科,陕西 宝鸡 721006;4.陕西省中医医院内科,西安 710003;5.浙江大学医学院附属邵逸夫医院骨科,杭州 310000)
骨质疏松症为常见退行性骨科疾病,研究[1]显示,围绝经期女性由于性激素水平变化,可影响骨代谢,使得发生骨质疏松症的概率大大提升。碳酸钙D3 为碳酸钙及维生素D3 的复合制剂,可有效促进骨质沉积,为骨质疏松症常用药物,但对围绝经期女性机体整体调节作用较弱,难以彻底纠正骨代谢异常[2]。祖国医学理论[3]认为,围绝经期骨质疏松症发病机制为“肾虚”。肾乃先天之本,肾精亏虚则骨髓无生化之源,治疗应以补肾益气、强筋健骨为主。补肾益骨方中熟地黄、淫羊藿等药物补益肾精,骨碎补、补骨脂等为强骨要药,但目前关于其在围绝经期骨质疏松症中的研究报道较少。本研究旨在探究补肾益骨方辨证加减治疗围绝经期骨质疏松症患者的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月-2019 年2 月于宝鸡职业技术学院中医药学院骨科治疗的102 例围绝经期骨质疏松症患者,通过随机数字表法分为观察组与对照组,各51 例。观察组年龄42~55 岁,平均(48.17±3.80)岁;病程1~12 个月,平均(5.04±1.12)个月;体质量指数(BMI)18~24 kg/m2,平均(21.06±1.37)kg/m2;有骨折史3 例,无骨折史48 例。对照组年龄42~54 岁,平均(48.31±3.67)岁;病程1~11 个月,平均(5.12±1.07)个月;BMI 18~25 kg/m2,平均(21.12±1.45)kg/m2;有骨折史4 例,无骨折史47 例。2 组年龄、病程、BMI、骨折史等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核通过。
1.2 纳入标准 1)西医诊断符合《实用骨科学》[4]中骨质疏松症诊断标准;2)中医诊断符合《中药新药临床研究指导原则(试行)》[5]中“骨痿”诊断标准;3)40 岁以上,有月经改变,但子宫双附件检查正常者;4)入院前无严重残疾、精神疾病者等。
1.3 排除标准 1)合并甲状腺功能亢进、甲状旁腺功能亢进者;2)伴造血功能障碍、严重感染、恶性肿瘤等疾病者;3)既往存在生殖系统手术史者;4)合并脊髓、外周神经损伤影响肢体功能疾病者;5)糖尿病、风湿性骨关节炎继发骨质疏松症者等。
1.4 治疗方法
1.4.1 对照组 口服碳酸钙D3 片(国药准字H20183358,海南赛立克药业有限公司,含碳酸钙1.5 g,维生素D3 125 国际单位),碳酸钙1.5 g,维生素D3 125 国际单位,每日1 次。
1.4.2 观察组 在对照组基础上口服补肾益骨方辨证加减,煎取药汁400 mL,每次200 mL,每日2 次,方剂组成如下:熟地黄、淫羊藿各30 g,黄芪15 g,骨碎补、枸杞子、红花、补骨脂、肉苁蓉各20 g;辨证加减如下,月经周期异常及经血不足加旱莲草、女贞子各9 g;经血过量加益母草、仙鹤草各30 g;出汗口干加珍珠母30 g,麦冬、酸枣仁各15 g;头晕肢体活动不自如加天麻9 g,丹参15 g,钩藤10 g;情志抑郁者加大枣、郁金各10 g,浮小麦30 g。2 组均连续治疗6 个月,并随访1 年。
1.5 观察指标
1.5.1 中医证候积分 治疗前、治疗后,参照《中药新药临床研究指导原则(试行)》[6]评价患者中医临床症状,其中主症3 项,包括腰背疼痛、胫膝酸软及神疲肢倦,主症得分范围0~18 分;次症3 项,包括头晕耳鸣、面色不华、舌淡苔薄白,得分范围0~9 分,另统计总积分为主症得分、次症得分之和,得分范围0~27 分,分数与症状严重程度均呈正比。
1.5.2 骨密度 治疗前、治疗后,通过AKDX-16H 型双能量X 射线骨密度仪(深圳市艾克瑞电气有限公司)检测L1-L4腰椎及左侧股骨颈的骨密度。
1.5.3 骨代谢指标 治疗前、治疗后,采集2 组患者空腹静脉血3 mL,离心(3 000 r/min,15 min)取血清,采用酶联免疫吸附试验检测血清抗酒石酸酸性磷酸酶5b(TRACP5b)、Ⅰ型胶原C 端肽(CTX-Ⅰ)、骨特异性碱性磷酸酶(BAP)水平(北京华英公司)。
1.5.4 安全性及骨折发生情况 治疗期间观察2 组便秘、心电图异常、肝肾功能异常等不良反应发生情况;随访1 年观察2 组骨折发生情况。
1.6 统计学方法 数据采用SPSS 21.0 进行处理,计数资料采用[n(%)]表示,采用χ2检验进行比较;计量资料采用均数±标准差()表示,采用t检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 2 组患者治疗前后中医证候积分比较 治疗后,2组主症、次症、总积分均低于治疗前,且观察组低于对照组(P<0.05)。见表1。
表1 2 组患者治疗前后中医证候积分比较(,n=51)
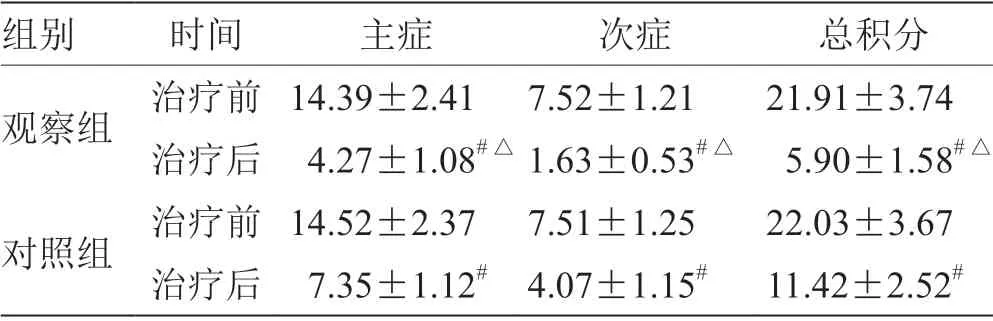
表1 2 组患者治疗前后中医证候积分比较(,n=51)
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
2.2 2 组患者治疗前后骨密度比较 治疗后,2 组L1-L4腰椎、左侧股骨颈骨密度较治疗前升高,且观察组高于对照组(P<0.05)。见表2。
表2 2 组患者治疗前后骨密度比较(,n=51)g/cm2
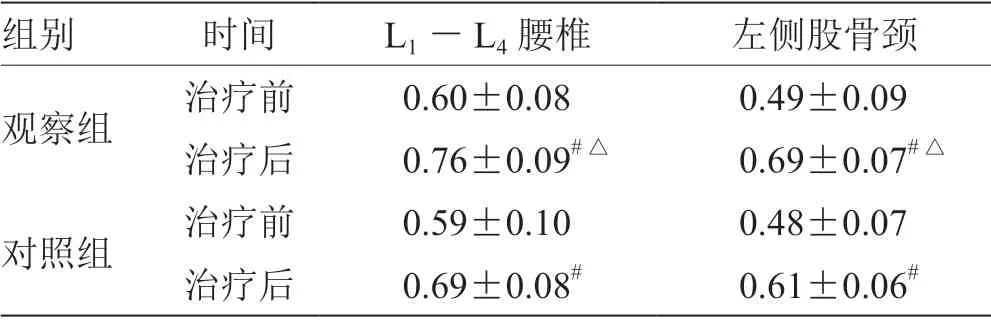
表2 2 组患者治疗前后骨密度比较(,n=51)g/cm2
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
2.3 2 组患者治疗前后血清骨代谢指标比较 治疗后,2 组血清TRACP5b、CTX-I 水平较治疗前降低,观察组低于对照组(P<0.05);而血清BAP 水平较治疗前升高,观察组高于对照组(P<0.05)。见表3。
表3 2 组患者治疗前后血清骨代谢指标比较(,n=51)
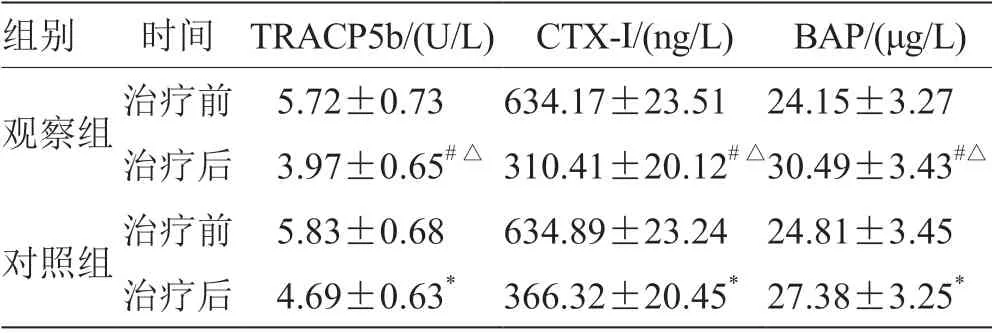
表3 2 组患者治疗前后血清骨代谢指标比较(,n=51)
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
2.4 2 组患者治疗期间安全性及随访1 年骨折发生情况 治疗期间2 组患者均无心电图异常、肝肾功能障碍发生,对照组便秘5 例,观察组便秘7 例,组间比较无统计学差异(9.80% vs 13.73%,χ2=0.378,P=0.539)。随访1年,对照组骨折4例,观察组骨折13例,观察组低于对照组(7.84% vs 25.49%,χ2=5.718,P=0.017)。
3 讨论
骨质疏松症属于中医“骨痿”“骨蚀”等范畴,围绝经期女性天癸渐竭、肾精亏虚。《医精经义》记载:“肾藏精,精生髓,髓生骨。肾精充盛,化生骨髓盈满,有源濡养骨质,故骨质强壮。”肾主骨生髓,肾虚则虚寒内生、骨枯髓消、髓冷骨弱、筋骨痿软,无法温养骨质,发为骨质疏松症[7]。碳酸钙D3 可直接补钙,为骨质形成提供基质,维生素D3 可调节钙和磷代谢,促进骨质形成,两者联用可有效改善围绝经期骨质疏松症病情,但难以针对其病因病机进行治疗,限制了其临床疗效[8]。补肾益骨方辨证加减针对围绝经期骨质疏松症患者肾精亏虚、骨骼失养的病机进行干预,补益肾脏、强健筋骨,在围绝经期骨质疏松症治疗中取得一定成果。
补肾益骨方辨证加减方中,熟地黄、枸杞补气养血、滋补肝肾;骨碎补补肾活血;淫羊藿益精填髓、补肾壮阳;黄芪益气健脾,滋补养血;红花活血通经、散瘀止痛;补骨脂益肾强骨;肉苁蓉温补肾阳、强筋健骨,全方共奏补益肾精、强筋健骨之效,可有效改善患者主症[9-10]。随症加减旱莲草、女贞子滋肝补肾,可调节月经节律及经血不足;大枣、浮小麦、郁金行气化瘀、清心解郁,可调节情志;天麻、丹参以及钩藤平肝息风定惊,可改善头晕肢体活动不自如之症;珍珠母、麦冬、酸枣仁宁神益气,除热止汗改善出汗口干之症;益母草、仙鹤草收敛止血、调经益气,可改善经血过量之症,针对患者次症进行调理,效果较好[11-12]。本研究中,治疗后,观察组主症、次症、总积分低于对照组,治疗期间2 组不良反应发生情况组间比较无统计学差异,提示补肾益骨方辨证加减可改善围绝经期骨质疏松症患者临床症状,且安全性高。
TRACP5b、CTX-I、BAP 均可参与围绝经期骨质疏松症的发生与发展[13]。本研究结果显示,治疗后,观察组血清TRACP5b、CTX-I 水平低于对照组,L1-L4腰椎、左侧股骨颈骨密度及血清BAP 水平高于对照组,提示补肾益骨方辨证加减可改善围绝经期骨质疏松症患者骨代谢,提高骨密度。分析其原因为,现代药理学研究[14]显示,淫羊藿中总黄酮可促进骨髓细胞合成,促进矿化结节形成,提高成骨细胞活动;熟地黄中环烯醚萜甙类具有类雌激素作用,可改善围绝经期骨质疏松症患者雌激素水平骤降诱导的破骨活动增加;骨碎补中黄酮类化合物可促进关节软骨细胞增生,肉苁蓉中肉苁蓉甙可诱导骨髓间充质干细胞分化为成骨细胞,从而改善骨代谢,增加骨质沉积,提高骨密度[15]。进一步对患者骨折情况进行研究,随访1 年发现观察组骨折率低于对照组,与补肾益骨方辨证加减对围绝经期骨质疏松症患者骨代谢及骨密度的改善作用一致,表明补肾益骨方辨证加减可降低围绝经期骨质疏松症患者骨折发生率,改善远期预后。
综上,补肾益骨方辨证加减可改善围绝经期骨质疏松症患者骨代谢,提高骨密度,进而改善临床症状,降低骨折发生率,值得临床推广应用。



