赵心瑜 刘文琼
(1.山东中医药大学中医学院,山东 济南 250014;2.山东中医药大学附属医院妇科,山东 济南 250011)
早期先兆流产是指妇女妊娠12周以前出现以阴道流血,伴小腹疼痛或腰酸胀痛等为主要临床表现的疾病,属于中医学“胎漏”“胎动不安”“妊娠腹痛”等范畴[1]。亚临床甲状腺功能减退症(以下简称“亚临床甲减”)是指血清促甲状腺激素(TSH)升高,血清甲状腺素水平正常的病症[2],有时仅伴有轻微临床症状或不伴临床症状,常常不被重视。关于妊娠期亚临床甲减是否会导致妊娠并发症或对胎儿产生不利影响,该不该干预,都存在争议,但不可否认的是甲状腺功能失常的确会影响妊娠结局,对后代智力和运动能力产生不利影响[3]。西医针对早期先兆流产伴亚临床甲减的患者在常规保胎治疗的基础上应用左甲状腺素钠片替代治疗,中医以补肾固胎为治疗大法,兼顾肝脾。本文通过回顾性分析山东中医药大学附属医院收治的早期先兆流产伴有亚临床甲减孕妇的临床资料,探讨早期先兆流产伴亚临床甲减的治疗方法及效果。
1 资料与方法
1.1 一般资料选择2019 年9 月—2021 年6 月期间在山东中医药大学附属医院治疗的孕4~12 周的孕早期妇女76 例。根据是否符合早期先兆流产伴有亚临床甲减的诊断分为2 组,符合早期先兆流产诊断标准、不符合亚临床甲减诊断标准的为对照组,36 例,平均年龄(31.33±4.70)岁,治疗前平均停经时间(40.44±7.68)d,治疗后平均停经时间(61.44±11.32)d;同时符合早期先兆流产、亚临床甲减诊断标准的为亚甲减组,40 例,平均年龄(31.53±4.98)岁,治疗前平均停经时间(39.65±7.17)d,治疗后平均停经时间(61.48±9.70)d。2组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准早期先兆流产的诊断标准参照《中药新药临床研究指导原则》[1]制定。具体体现为有停经史;症状为阴道少量出血,伴有小腹疼痛或腰酸胀痛等;妊娠试验为阳性;妇科检查示宫口未开,子宫体软,宫体大小与孕周相符;超声检查孕囊或胚胎(胎儿)大小、实验室检查激素水平与孕周相符。亚临床甲减的诊断标准参照《甲状腺功能减退症基层诊疗指南(实践版·2019)》[2]制定,主要症状为代谢率减低和交感神经兴奋性下降,例如易疲劳、畏寒、乏力等,实验室检查表现为TSH>2.5 mIU/L,血清甲状腺素水平正常。
1.3 排除标准(1)合并有其他疾病者,如多囊卵巢综合征、高血压病、糖尿病等;(2)无法合作或不愿配合治疗者;(3)对本研究使用药物过敏或多种药物过敏者;(4)保胎失败或因其他因素提前结束妊娠者。
1.4 治疗方法对照组进行常规妊娠早期治疗,包括服用叶酸、多元维生素等药品的基础上加用注射用绒促性素、黄体酮胶囊、黄体酮注射液、中药等。亚甲减组在对照组治疗的基础上加用中西药治疗。西药左甲状腺素钠片(生产企业:Merck KGaA,批准文号:H20140052)用药剂量根据病情变化而加减;中药以寿胎丸为基础加减,组方如下:菟丝子30 g,盐续断18 g,阿胶11 g,槲寄生18 g,盐杜仲15 g,党参30 g,山药18 g,麸炒白术15 g,黄芩12 g,砂仁9 g,苎麻根30 g,三七粉3 g,墨旱莲18 g,仙鹤草18 g。临症根据患者症状加减。中草药均为山东中医药大学附属医院中药房提供,并由医院煎药室统一代煎,每日1 剂,共400 mL,分2 次早晚温服,每次200 mL。疗程为整个孕期,如出现促甲状腺素显着降低至0.1 mIU/L以下,则酌情停药。
1.5 观察指标治疗前后血清孕酮(P)、雌二醇(E2)、人绒毛膜促性腺激素(β-hCG)、TSH水平,所有患者于治疗前后上午7∶00—8∶00空腹抽取静脉血,交由山东中医药大学附属医院检验科采用全自动化学发光免疫分析仪检测。
1.6 统计学方法使用Excel 对治疗前后血清P、E2、β-hCG、TSH 水平进行统计。所得数据应用SPSS 26.0 统计软件分析。计量资料采用(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者血清TSH水平对比对照组治疗前后TSH水平差异无统计学意义,且治疗前后TSH水平均正常,即TSH<2.5 mIU/mL。亚甲减组治疗前TSH水平明显高于正常值,治疗后TSH水平有显着降低,平均水平在正常值范围,差异有统计学意义(P<0.05)。对照组TSH水平在治疗前后均明显低于亚甲减组,差异有统计学意义(P<0.05)。治疗后2组的TSH水平差异较治疗前减小。见表1。
表1 2组早期先兆流产伴亚临床甲减患者血清TSH水平对比(± s,mIU/mL)
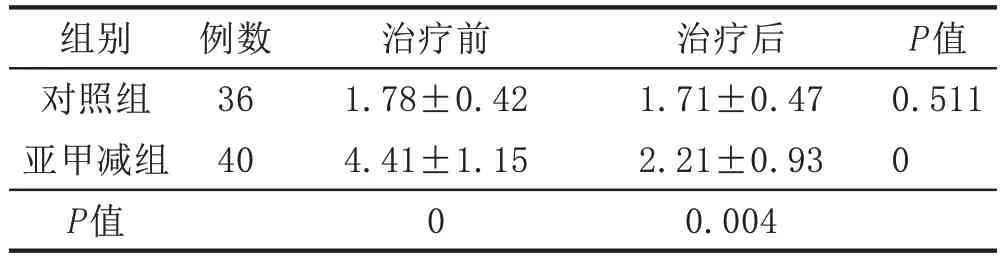
表1 2组早期先兆流产伴亚临床甲减患者血清TSH水平对比(± s,mIU/mL)
组别对照组亚甲减组P值例数36 40治疗前1.78±0.42 4.41±1.15 0治疗后1.71±0.47 2.21±0.93 0.004 P值0.511 0
2.2 2 组患者血清E2水平对比治疗前对照组E2水平明显高于亚甲减组,差异有统计学意义(P<0.05)。治疗后2 组的E2水平较治疗前均有大幅度提升(P<0.05)。治疗后对照组的E2平均水平高于亚甲减组,但2 组的差异无统计学意义(P>0.05)。见表2。
表2 2组早期先兆流产伴亚临床甲减患者血清E2水平对比(± s,pg/mL)
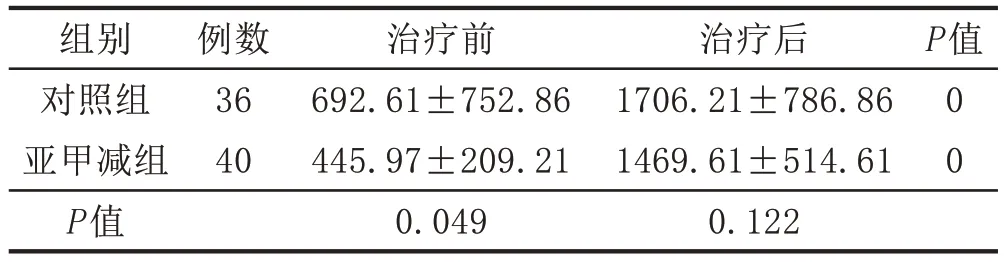
表2 2组早期先兆流产伴亚临床甲减患者血清E2水平对比(± s,pg/mL)
组别对照组亚甲减组P值例数36 40治疗前692.61±752.86 445.97±209.21 0.049治疗后1706.21±786.86 1469.61±514.61 0.122 P值00
2.3 2 组患者血清P水平对比治疗前对照组的平均P水平高于亚甲减组,但差异无统计学意义(P>0.05)。治疗后2 组的平均P 水平明显高于治疗前,差异均有统计学意义(P<0.05)。治疗后2组的平均P水平差异无统计学意义(P>0.05)。见表3。
表3 2组早期先兆流产伴亚临床甲减患者血清P水平对比(± s,ng/mL)
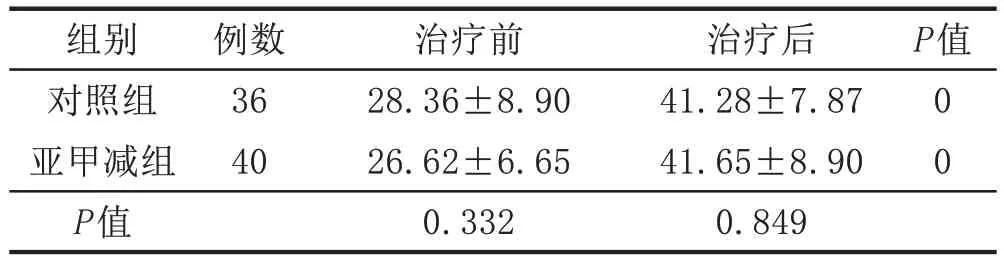
表3 2组早期先兆流产伴亚临床甲减患者血清P水平对比(± s,ng/mL)
组别对照组亚甲减组P值例数36 40治疗前28.36±8.90 26.62±6.65 0.332治疗后41.28±7.87 41.65±8.90 0.849 P值00
2.4 2组患者血清β-hCG水平对比治疗前后对照组的血清β-hCG 水平均高于亚甲减组,但差异无统计学意义(P>0.05)。2 组治疗后的β-hCG 水平较治疗前均有显着提高,差异有统计学意义(P<0.05)。见表4。
表4 2组早期先兆流产伴亚临床甲减患者血清β-hCG水平对比(± s,mIU/mL)
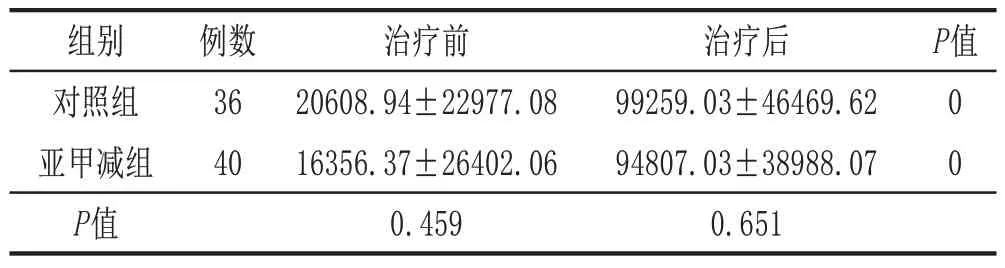
表4 2组早期先兆流产伴亚临床甲减患者血清β-hCG水平对比(± s,mIU/mL)
组别对照组亚甲减组P值例数36 40治疗前20608.94±22977.08 16356.37±26402.06 0.459治疗后99259.03±46469.62 94807.03±38988.07 0.651 P值00
3 讨论
亚临床甲减是造成妊娠期激素水平变化的一大原因,积极治疗后激素水平会向正常水平靠拢。无明显并发疾病的早期先兆流产多是卵巢和黄体功能不足导致的,卵巢和黄体功能不足可直接影响到妊娠激素水平,而妊娠期激素水平变化可直接影响妊娠结局,现有研究[4]表明,孕期E2、P、β-hCG水平与妊娠结局的好坏及妊娠并发症的发生有明确关联。妊娠12周以内胎儿神经系统发育主要依赖母体甲状腺激素,妊娠早期母体的甲状腺功能极大程度上影响了婴幼儿的健康。临床资料[5]显示,妊娠早期母体甲状腺激素不足可影响胎儿大脑发育与出生后智力。患有亚临床甲减的孕妇所孕育的胎儿语言能力、记忆能力、反应速度、智商等均低于正常孕妇所孕育的胎儿,且TSH 水平越高,对儿童智力发育影响越大。从多方面考虑,亚临床甲减对妊娠结局及胎儿健康的影响不可忽视。亚临床甲减是极易被忽视的会造成不良妊娠结局的原因之一,在临床工作之中应积极干预,这样才能将亚临床甲减对母体健康及胎儿发育的影响降到最低。
西医治疗黄体功能不足导致的早期先兆流产多应用有类黄体功能的hCG维持雌激素、孕激素的分泌,以及直接口服或经阴道塞用有抑制子宫肌层收缩、预防妊娠丢失和影响植入等功效的黄体酮,从而使雌激素、孕激素达到相应的水平来维持妊娠[6]。若早期先兆流产伴有亚临床甲减,临床常规加用左甲状腺素钠片治疗,通过提高母体甲状腺激素水平,降低促甲状腺激素受体水平,从而改善异常的甲状腺代谢情况[7]。西医治疗大大降低了不良妊娠发生率,但在缓解孕妇自身症状方面有明显的短板,中西医结合治疗不仅可以提高保胎成功率,还可以在很大程度上缓解孕妇的临床症状,为孕早期孕妇的生活质量提供保障。
先兆流产属于中医学“胎漏”“胎动不安”“妊娠腹痛”等范畴,主要病因病机为冲任损伤、胎元不固,治疗以补肾固胎为大法,并结合辨证辅以益气、养阴等方法治疗[8]。冲脉、任脉皆起于胞宫,是维系胞胎稳固的关键,且《妇人大全良方》有云:“妇人以血为基本”,故而冲任二脉气血充足是胎元稳固的基础。肾为先天之本,主生殖、主藏精;脾为后天之本,为气血生化之源。若脾肾二脏功能失调,则气血生化乏源,冲任二脉亏虚,无力载胎养胎,则会出现胎漏、胎动不安之象。另肝主藏血、主疏泄,对全身气血的生成及运行有着重要作用,故安胎亦需顾护于肝。肝、脾、肾三脏同调,才能使冲任之气血充盈且运行顺畅,从而起到固冲任而安胎的效果。中医学并无亚临床甲减的描述,近现代医家将亚临床甲减归类为瘿病,责之于肾、脾、肝三脏,肾阳为诸阳之源,肾阳亏虚则周身阳气匮乏,无力温煦、推动,阴邪由此而生;脾胃气虚,气血生化乏源,精气不足则水饮浊气搏结而成瘿病;甲状腺位于足厥阴肝经走行位置,且肝主疏泄,主司一身之气,肝气不舒则气血运行不畅,肝病乘脾,脾阳不振,二者相加则痰浊内聚[9]。综上,胎动不安、胎漏伴有瘿病者,皆因脾肾不足,加之肝失所用而起,当以温补肾阳、补肝健脾为主要治疗大法,兼以化痰祛瘀、理气安胎、凉血止血。
中医治疗先兆流产伴有亚临床甲减以寿胎丸为主方进行加减,方中菟丝子、桑寄生、续断、杜仲可补肝肾、固冲任、安胎元;阿胶为血肉有情之品,为补血之要药,兼顾止血之功,为养血止血之佳品;党参、白术、山药补中益气、养血生津;砂仁理气安胎;黄芩、苎麻根凉血止血安胎;墨旱莲滋补肝肾、凉血止血;三七粉化瘀止血;仙鹤草收敛止血。全方旨在固护肾、脾、肝三脏而促进气血的生成及正常输布,使冲任之气血充盈且运行正常,进而可以濡养母体及胚胎;添加理气化痰之品,在补益的同时祛除瘀结实邪,标本同治,瘿病可除;应用凉血、收敛、化瘀、止血类药物以解决阴道流血之主症。
综上,亚临床甲减是影响妊娠结局及胎儿健康的一大重要因素,不能因为其症状不明显、影响不明确就忽视,在临床工作中应早发现早治疗,向患者交代控制亚临床甲减的重要性,尽最大可能避免亚临床甲减对母体及胎儿健康的危害。由于数据相对短缺,可能存在个别样本影响整体数据的情况,望本文对临床用药有一定的参考价值,提高广大医务人员及患者对亚临床甲减的重视程度。



