蓝鹏,张赛赛
江苏省邳州市中医院神经外科,江苏邳州 221300
超声在颅脑手术中应用最多的是对颅内病灶的定位和实时引导[1],将超声应用到脑出血手术中有很好的帮助作用。高血压作为典型的慢性疾病,治疗周期长,期间极易合并多种并发症,脑出血即属于高血压常见并发症之一,具有起病突然、病情进展快等特点,患者多伴有功能、意识障碍等现象,生存质量降低[1]。目前,临床主要通过手术治疗高血压脑出血,但选取哪种手术尚未形成明确共识。既往传统开颅手术虽可清除病灶,但对患者产生的创伤也大,手术时间长,加大了手术治疗风险[2-3]。小骨窗开颅术作为近几年在各大医院中普及的新型术式,具有操作简单、创伤小、并发症少等优势,获得了患者及其家属的认可[4]。该文于2017年1月—2019年6月方便选取70例高血压脑出血患者作为研究对象,分析超声引导下小骨窗手术对高血压脑出血患者治疗效果、并发症发生率及致残率的影响,旨在为日后相关研究提供参考,现报道如下。
1 资料与方法
1.1 一般资料
该次研究共方便选取70例高血压脑出血患者,按照计算机编号的单双数均分为两组。观察组35例,男18例,女17例;平均年龄(61.46±15.22)岁。对照组35例,男16例,女19例;平均年龄(61.50±14.98)岁。两组患者基本资料差异无统计学意义(P>0.05),具有可比性。
纳入标准:70例患者均确认患有高血压,入院时血压维持在160~260 mmHg;病历资料与临床档案完整;无手术禁忌证;经CT检查显示血肿部位存在幕上皮质下、丘脑、基底节区血肿位置;术前格拉斯哥昏迷指数(GCS)评分5~12分,幕上脑出血量40~60 mL;患者及其家属对研究均知情,并签署知情同意书;该研究经过伦理委员会批准。
排除标准:心脏、脾、肝、肾等脏器功能不全者;由于非高血压导致的脑出血者;血肿量<30 mL;患有精神疾病或认知功能障碍,无法正常沟通者;合并恶性肿瘤、自身性免疫疾病者;发病至手术间隔超24 h者;中途退出研究者。
1.2 方法
对照组实施传统开颅清除术,指导患者完成CT检查,明确血肿位置后实施气管插管、静脉复合全身麻醉,依据术前CT影像学特征于额颞部取一皮肤切口,注意避开重要血管与功能区,打开皮质切口充分显露血肿腔,在直视下完成各项手术操作,严格止血并留置引流管。观察组实施超声引导下小骨窗术,选用苏州飞依诺科技有限公司生产的超声仪(型号为VINNO 6),具体为:利用超声明确血肿部位,实施局部浸润麻醉配合部分静脉小剂量镇静剂,当患者存在明显躁动时,实施全麻。依据术前超声检查情况作一横侧裂,经颅骨钻孔形成一条骨窗,长3~4 cm;在超声引导下明确血肿位置,避开重要血管,经外侧裂入路,注意避开重要的血管与功能区,切开蛛网膜,深入血肿腔,仔细清除凝血块与液态血肿,实施严格止血处理,超声探查确认无血肿残留后缝合硬膜,之后放置硅胶引流管。
1.3 观察指标
①临床疗效。显效:意识清醒,生活自理,肢体肌力≥3级,经CT扫描颅内血肿基本消失;有效:意识清醒或轻度模糊,能够独立应对日常生活中大多数活动,肢体肌力<3级,经CT扫描显示颅内血肿呈现大面积消失;无效:意识模糊,生活难以自理需依靠他人,甚至死亡。②手术治疗指标。包括手术时间、术中出血量、住院时间等。③并发症发生率、致残率。该文考虑并发症包括脑梗死、肺部感染、颅内感染、再出血等。
1.4 统计方法
采用SPSS 19.0统计学软件予以数据处理,计量资料用(±s)表示,组间差异比较采用t检验;计数资料以频数和百分比(%)表示,组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比
观察组治疗总有效率(97.14%)高于对照组治疗总有效率(77.14%),差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效对比
2.2 两组患者手术治疗指标对比
两组患者手术治疗指标对比,差异有统计学意义(P<0.05),见表2。
表2 两组患者手术治疗指标对比(±s)
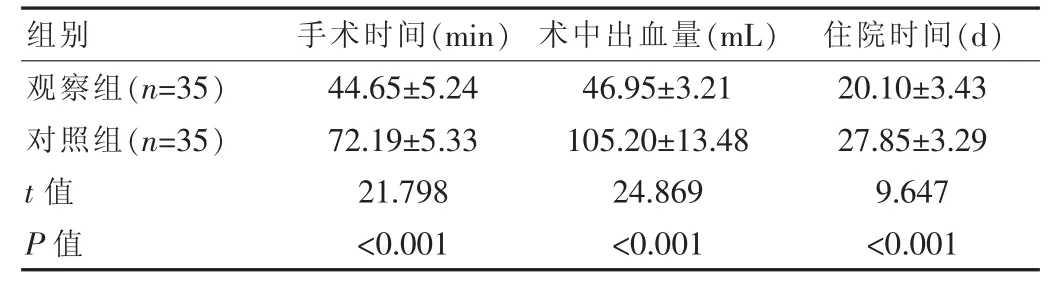
表2 两组患者手术治疗指标对比(±s)
?
2.3 两组患者并发症发生率、致残率对比
观察组患者并发症发生率、致残率低于对照组,差异有统计学意义(P<0.05),见表3。
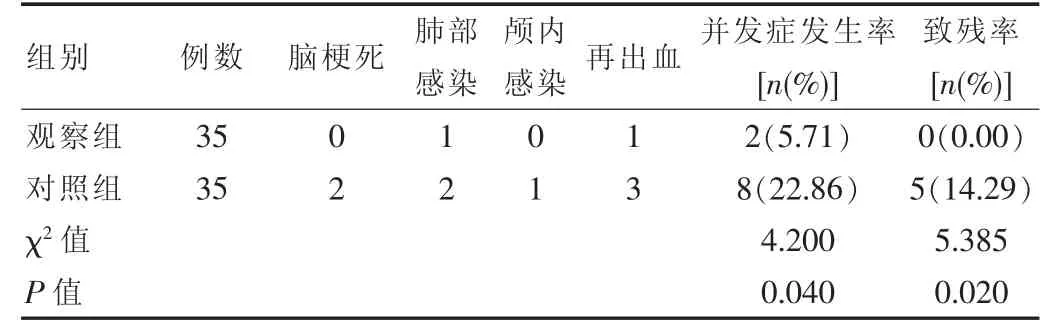
表3 两组患者并发症发生率、致残率对比
3 讨论
高血压脑出血主要由于脑部血肿压迫正常组织导致脑缺血、缺氧或脑水肿,最终引发脑部损伤,致残、致死率极高[5]。既往医学界针对高血压脑出血患者多采取内科保守治疗,但往往难以获得较为理想的效果,且由于该病发病较急,因此手术治疗逐渐成为高血压脑出血的首选治疗方式[6-7],其减轻血肿对颅内组织的压迫,同时可保护血肿周围的水肿区域、部分未失去活性的脑组织。多位学者研究证实,超声下小骨窗开颅手术具有更为明显的优势,不会对患者自身产生明显负面影响,且术中在超声引导下清除血肿,定位准确,操作比较简单方便,血肿清除率高,同时术中可探查是否有动脉瘤,为手术安全保驾护航;在短时间内即可缓解血肿存在的压迫现象,避免出血,明确手术路径及避开重要血管,减少手术对脑组织不必要的损伤[8-10]。传统开颅术中操作者在直视下进行各项操作,能够完整地清除血肿,止血相对较好,还可去除骨瓣减压,有助于降低术后再出血概率。但该种手术也因此产生的创伤较大,手术时间更长,术中长时间暴露颅脑创面,导致再梗死、肺部感染率更高,患者术后住院时间与卧床时间延长[11]。而超声下小骨窗开颅手术中手术入路、麻醉方式、术中操作均获得了一定改善,经侧裂入路是沿脑组织自然间隙进入血肿腔,符合机体脑组织正常解剖学原则,手术入路优势明显,同时容易控制出血动脉,不会损伤周围正常脑组织,手术安全性得到保障。术中在超声引导下完成各项操作,产生的创口小,耗费的时间更短,暴露颅脑创面时间也短,患者术后恢复快。
该文研究结果显示,观察组手术时间(44.65±5.24)min、术中出血量(46.95±3.21)mL、住院时间(20.10±3.43)d均显着优于对照组(72.19±5.33)min、(105.20±13.48)mL、(27.85±3.29)d(P<0.05);并发症发生率为5.71%,显着低于对照组的22.86%(P<0.05)。这与韩方华等[12]学者研究结果基本一致,其结果显示小骨窗组手术时间(48.5±0.6)min、术中出血量(50.5±0.6)mL,显着优于传统开颅组的(118.5±0.5)min、(120.5±0.1)mL(P<0.05);小骨窗组并发症发生率为6.26%,显着低于传统开颅组的20.83%(P<0.05)。说明了采用超声引导下小骨窗手术治疗高血压脑出血的效果优于既往传统开颅术,可明显改善血肿病情,降低并发症的发生。该文中观察组致残率为0.00%低于对照组为14.29%(P<0.05),再次证明了超声引导下小骨窗术在高血压脑出血中的应用价值。
综上所述,使用超声引导下小骨窗术治疗高血压脑出血,效果良好,值得在临床上推广应用。



