张小珍,韩丽琼
(上饶市广丰区人民医院妇产科,江西 上饶 334600)
产后出血(postpartum hemorrhage,PPH)是产科常见并发症,其病情发展迅速,若未及时应对,将导致失血性贫血、休克等问题,严重时甚至危及产妇生命[1,2]。据报道[3],90%的产后出血均由宫缩乏力引起,因此积极处理第三产程是预防产后出血的重要环节。目前,缩宫素是改善产后宫缩乏力的首选药物,对子宫出血具有积极的防治作用,该药物可刺激子宫平滑肌收缩,改善其收缩频率,达到止血作用[4,5]。静脉输注是临床常用给药手段,可利用大气压与液体静压原理将药物注入体内,常规多以人工调节控制阀进行给药,而随着医疗设备的不断优化,微量注射泵这一新型泵力仪器大量应用于临床,获得了良好的效果[6,7]。但目前为止,缩宫素的给药方式尚无统一标准,关于静脉微量泵与常规静脉滴注的应用研究较为有限。基于此,本研究选择2020 年10 月-2021 年10 月于上饶市广丰区人民医院妇产科分娩的86 例产妇,比较缩宫素静脉微量泵与常规静脉滴注对产妇产后出血风险的预防作用,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年10 月-2021 年10 月于上饶市广丰区人民医院妇产科分娩的86 例产妇为研究对象,按照治疗方式分为对照组和观察组,每组43 例。观察组年龄23~35 岁,平均年龄(26.14±1.37)岁;孕周37~42 周,平均孕周(38.25±2.48)周;初产妇27 例,经产妇16 例;分娩方式:剖宫产34 例,经阴道分娩9 例。对照组年龄24~36 岁,平均年龄(26.26±1.40)岁;孕周37~42 周,平均孕周(38.31±2.50)周;初产妇29 例,经产妇14 例;分娩方式:剖宫产33 例,经阴道分娩10 例。两组产妇年龄、孕周、产次及分娩方式比较,差异无统计学意义(P>0.05),具有可比性。本研究产妇及家属均知情自愿参加且已签署知情同意书。
1.2 纳入和排除标准 纳入标准:①存在宫缩乏力等预见指征;②单胎妊娠;③产检资料完整。排除标准:①缩宫素过敏及肝功能不全者;②巨大儿、前置胎盘、胎盘植入、子宫畸形者;③凝血功能障碍者;④因软产道裂伤、胎盘因素引起的出血产妇。
1.3 方法
1.3.1 对照组 胎儿娩出后给予缩宫素(广州白云山明兴制药有限公司,国药准字H44025245,规格:1 ml:5 U)静脉滴注,取20~40 U 缩宫素置入500 ml 的5%葡萄糖溶液中,人工调节滴注速度为0.02~0.04 U/min,直至宫缩呈规律状态。
1.3.2 观察组 胎儿娩出后采用微量泵输注缩宫素,借助微量泵控制输液速度,以15 滴/ml 计算,起始速度为15 滴/min,依据宫缩情况每30 min 强化调整1 次输液速度,速度控制在60 滴/min 以下,直至宫缩呈规律状态。
1.4 观察指标 比较两组子宫收缩效果、产后出血量、产后出血发生率、不良事件(药液外渗、堵管、滴速过快或过慢)及并发症发生情况(低血压、心律失常、头痛、恶心呕吐等)。
1.4.1 子宫收缩效果 优:恶露量明显减少,颜色变淡,术后3 周内结束,宫体坚硬,降至脐平或脐下1~2 横指处;良:恶露量持续减少,颜色变淡,术后3 周后结束,宫体坚硬,有所下降;差:恶露不净,子宫触之柔软,按摩时变硬停止按摩时变软。优良率=(优+良)/总例数×100%。
1.4.2 产后出血量[8]产后出血量=(产后臀下纸尿裤使用后重量-使用前重量)/1.05(血液比重:1.05 g=1 ml)。
1.4.3 产后出血[9]胎儿娩出后24 h 内,阴道分娩者出血量≥500 ml、剖宫产分娩者出血量≥1000 ml 为产后出血。
1.5 统计学方法 采用SPSS 21.0 统计学软件进行数据处理,计量资料以()表示,行t检验;计数资料以[n(%)]表示,行χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组子宫收缩效果比较 观察组宫缩优良率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组子宫收缩效果比较[n(%)]
2.2 两组产后出血量及产后出血发生率比较 观察组产后2、24 h 出血量及产后出血发生率均小于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组产后出血量及产后出血发生率比较[,n(%)]

表2 两组产后出血量及产后出血发生率比较[,n(%)]
2.3 两组不良事件比较 观察组不良事件发生率低于对照组,差异有统计学意义(P<0.05),见表3。
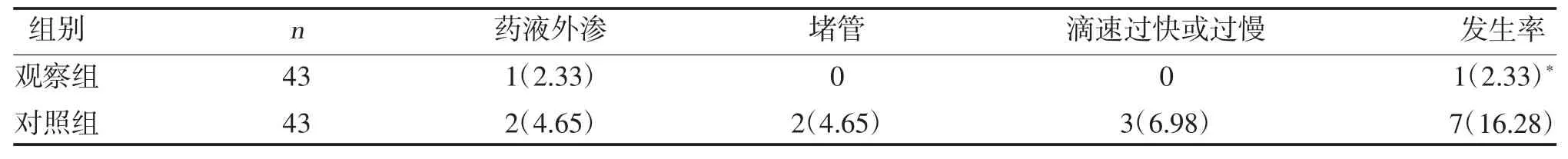
表3 两组不良事件比较[n(%)]
2.4 两组并发症比较 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组并发症比较[n(%)]
3 讨论
缩宫素是促子宫收缩的一线用药,属于多肽激素,合成、储存于下丘脑,是垂体后叶素的主要成分之一[10]。在产科中,缩宫素可与子宫肌细胞表面G-蛋白相结合,促使二酰基甘油与肌醇三磷酸合成,通过磷脂酶C 对磷脂酰肌醇二磷酸酯的作用,增加前列腺素及钙离子浓度,加强子宫体平滑肌收缩,增加收缩频率,同时提高肌张力,以此减少子宫出血量,预防产后出血的发生[11-13]。目前,缩宫素的给药途径以静脉滴注最为常见,传统输注方案是以人工调节控制阀进行给药,易出现输液速度不恒定、堵管、血液回流等问题,其血药浓度变化不一,对其应用效果造成了一定影响[14-17]。而微量注射泵的应用则有效避免了上述问题的发生,微量注射泵由电子控制设备组成,可按照设定自动完成输液,其动力装置可满足不同输液的压力要求,保证缩宫素精确、匀速、通畅的输入体内,确保输液安全的同时,维持体内缩宫素的有效浓度,促使子宫节律性收缩,增强止血效果[18]。
本研究结果显示,观察组宫缩优良率高于对照组(P<0.05),提示缩宫素静脉微量泵方案的子宫收缩效果优于静脉滴注。分析认为,缩宫素的药物半衰期短,通常用药后20 min 即可出现药效减弱现象,人工调节难以准确控制滴数,常规静脉滴注通常无法维持其有效血药浓度,因而效果不够理想。而静脉微量泵可将缩宫素精准恒速注入体内,避免自身半衰期短等缺点,通过输注速度的灵活调节,维持血药浓度,促使子宫的不断收缩;同时,微量泵可有效应对孕妇体位改变引起的输液压力变化,保证输液速度及血药浓度的稳定维持,效果更佳。同时,观察组产后2、24 h 出血量及产后出血发生率均小于对照组(P<0.05),可见缩宫素静脉微量泵方案的产后止血效果优于静脉滴注,这与其子宫收缩程度存在直接关联。此外,观察组不良事件发生率低于对照组(P<0.05),提示缩宫素静脉微量泵可减少静脉输注过程中的不良事件。分析原因,微量注射泵是由控制器、执行机构及注射器组成,其稳定性高,大大避免了人为疏忽引起的意外事件,安全性较为理想。除此之外,观察组并发症发生率低于对照组(P<0.05),表明缩宫素静脉微量泵方案可降低并发症风险。缩宫素只有与相应受体结合方可发挥作用,但受到受体数量的限制,该药在应用中具有一定的饱和效应,若静脉滴注控制不当,长时间大剂量的缩宫素应用可导致子宫收缩作用低下,甚至引起低血压、心律失常、头痛等并发症。而静脉微量泵则可充分发挥其精确、稳定的优势,避免静脉输注的盲目性,进而降低并发症的发生风险。
综上所述,缩宫素静脉微量泵方案可促进产后子宫收缩,降低产后出血量及出血风险,不良事件少,并发症风险低,其效果优于常规静脉滴注方案,值得应用。



