李群,王彦,曹洁,周宁,王杰,郭美南
临床研究
慢性阻塞性肺病与重叠综合征患者肺功能的比较
李群,王彦,曹洁△,周宁,王杰,郭美南
目的比较单纯慢性阻塞性肺病(COPD)与重叠综合征(OS)患者的肺通气功能与气道阻力。方法纳入2012年10月—2014年8月就诊于天津医科大学总医院呼吸科患者194例,均经询问病史、日间肺功能检查及夜间多导睡眠(PSG)监测,根据PSG及肺功能检查结果将其分为OS组78例,COPD组76例,健康对照组40例。分别比较3组受试者肺通气功能指标以及脉冲振荡肺功能指标。结果肺通气功能指标中,OS组与COPD组比较呼气峰流速(PEF)、剩余75%用力肺活量时呼气流速(MEF75)明显降低(P<0.05),其中OS[睡眠呼吸暂停低通气指数(AHI)≥30次/h]患者与COPD组比较,除了PEF、MEF75明显降低外,剩余25%用力肺活量时呼气流速(MEF25)、最大呼气中期流量(MMEF)也明显降低(P<0.05)。脉冲振荡肺功能指标中,OS组与COPD组比较,呼吸总阻抗(Zrs)、共振频率(Fres)、振荡频率为5 Hz时的黏性阻力(R5)、振荡频率为20 Hz时的黏性阻力(R20)明显增加(P<0.05),OS(AHI≥30次/h)患者较COPD组除了Zrs、Fres、R5、R20明显增加外,R5与R20的差值(R5-R20)、振荡频率为5 Hz时的弹性阻力(X5)亦明显增加(P<0.01)。结论OS比COPD患者气道阻塞严重,重度睡眠呼吸紊乱可以加重COPD患者的小气道阻塞。
肺疾病,慢性阻塞性;睡眠呼吸暂停,阻塞性;呼吸功能试验;气道阻力;重叠综合征
慢性阻塞性肺病(COPD)是呼吸系统常见的慢性疾病,以气流受限不完全可逆为特征。COPD在40~70岁成人中的患病率为4.2%,预计到2020年 COPD将成为全球第三大死亡原因[1-2]。COPD患者发生睡眠呼吸紊乱(sleep-disordered breathing,SDB)的概率很高,尤其是经典的紫肿型COPD更容易合并SDB成为重叠综合征(overlap syndrome,OS)患者。虽然COPD与OS病理生理变化与临床特征并不相同,但是两者可以相互影响和加重[3-4],也有研究认为COPD患者肺功能的下降并不是诱导其发生SDB的因素[5]。为进一步探索COPD与OS之间的联系与区别,本研究针对COPD和不同睡眠呼吸暂停低通气指数(apnea hypopnea index,AHI)OS患者的肺通气功能与气道阻力指标进行比较。
1 对象与方法
1.1研究对象选取2012年10月—2014年8月就诊于天津医科大学总医院呼吸科患者194例,均经询问病史、日间肺功能检查及夜间多导睡眠(Polysomnography,PSG)监测。排除标准:(1)COPD急性期。(2)哮喘。(3)严重心血管、脑血管疾病。(4)意识障碍。(5)曾行鼻咽部、气管插管及肺部手术。(6)近1年规律使用无创呼吸机。根据PSG及肺功能检查结果将其分为OS组78例,COPD组76例,健康对照组40例。其中,阻塞性睡眠呼吸暂停(obstructive sleep apnea syn⁃drome,OSAS)的诊断与分级符合中华医学会呼吸病学分会睡眠呼吸障碍学组制定的《阻塞性睡眠呼吸暂停低通气综合征诊治指南》,即低通气指睡眠过程中呼吸气流强度(幅度)较基础水平降低50%以上,并伴有动脉血氧饱和度下降>4%;睡眠呼吸暂停是指睡眠过程中口鼻呼吸气流均停止10 s以上;OSAS是指每夜7 h睡眠过程中暂停及低通气反复发作在30次以上或AHI≥5次/h。轻度OSAS(5次/h≤AHI<15次/h)、中度OSAS(15次/h≤AHI<30次/h)、重度OSAS(AHI≥30次/h)。COPD诊断符合《慢性阻塞性肺疾病诊治指南》,即吸入支气管舒张剂后第1秒用力肺活量(forced expiratory volume in one second,FEV1)小于预计值的80%,且其与用力肺活量(forced vital capcacity,FVC)的比值小于70%。
1.2研究方法
1.2.1PSG监测采用COMPUMEDICSE-Series Standard PSG(澳大利亚)进行夜间连续7 h以上的睡眠呼吸监测,监测内容包括脑电图、眼电图、颏舌肌肌电图、口鼻气流、心电图、胸腹运动及血氧饱和度。监测指标包括AHI,最低及平均血氧饱和度、最长及平均呼吸暂停时间等。
1.2.2肺通气功能与强迫脉冲振荡测定采用Master⁃Screen IOS(德国)肺功能仪进行日间坐位肺通气功能及脉冲振荡肺功能检查,肺通气功能指标包括FVC、FEV1、FEV1/ FVC、呼气峰流速(peak expiratory flow,PEF)、最大呼气中期流量(maximal mid-expiratory flow,MMEF)、剩余75%用力肺活量时呼气流速(maximal expiratory flow after 75%of the FVC has not been exhaled,MEF75)、MEF50、MEF25。脉冲振荡肺功能指标包括总阻抗(Zrs),共振频率(Fres),振荡频率分别为5、10、15、20 Hz时的黏性阻力(R5、R10、R15、R20)以及R5与R20的差值(R5-R20),振荡频率为5 Hz时的弹性阻力(X5)。为校正身高、体质量、性别对测值的影响,测值均以实测值/预测值×100%表示。
1.3统计学方法采用SPSS 19.0软件包进行统计学分析,计量资料以表示,多组间比较采用单因素方差分析,多重比较采用LSD-t法,2组间比较采用独立样本t检验,计数资料比较采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.13组受试者临床资料的比较3组受试者性别、年龄无明显差异。OS组与COPD组患者比较,体质指数(BMI)、颈围明显增加(P<0.05),吸烟指数无明显差异。OS组患者的BMI、颈围及吸烟指数均高于正常组,见表1。
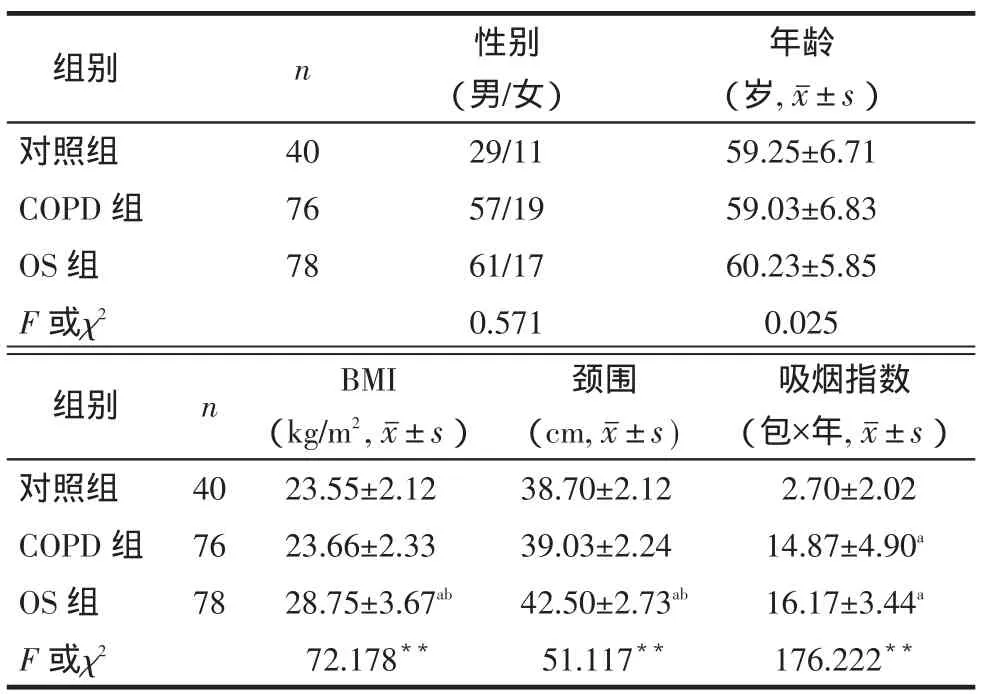
Tab.1Comparison of clinical features between three groups表1 3组受试者临床资料的比较
2.2肺通气功能的比较OS组与COPD组比较,PEF、MEF75明显降低(P<0.05),OS组、COPD组各项指标值均低于对照组。OS(AHI≥30次/h)患者与COPD组比较除了PEF、MEF75差异有统计学意义外,MEF25、MMEF亦明显降低(P<0.05),见表2、3。
Tab.2Comparison of pulmonary ventilation function between three groups表2 3组受试者肺通气功能的比较(%)
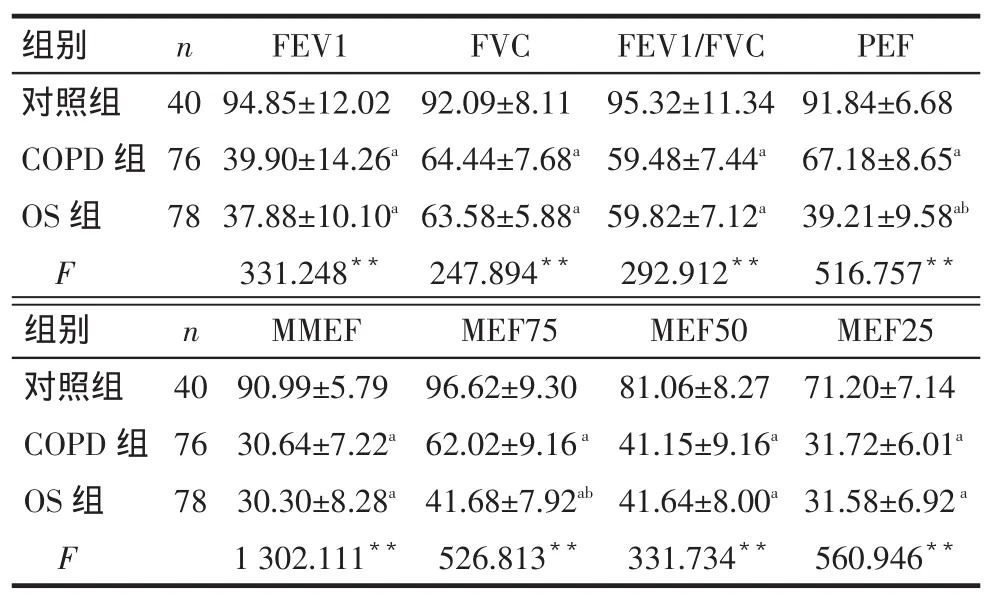
Tab.2Comparison of pulmonary ventilation function between three groups表2 3组受试者肺通气功能的比较(%)
FEV1 94.85±12.02 39.90±14.26a 37.88±10.10a 331.248**组别对照组COPD组OS组F n 40 76 78 FVC 92.09±8.11 64.44±7.68a 63.58±5.88a 247.894**FEV1/FVC 95.32±11.34 59.48±7.44a 59.82±7.12a 292.912**PEF 91.84±6.68 67.18±8.65a 39.21±9.58ab 516.757**组别对照组COPD组OS组F n 40 76 78 MMEF 90.99±5.79 30.64±7.22a 30.30±8.28a 1 302.111**MEF75 96.62±9.30 62.02±9.16a 41.68±7.92ab 526.813**MEF50 81.06±8.27 41.15±9.16a 41.64±8.00a 331.734**MEF25 71.20±7.14 31.72±6.01a 31.58±6.92a 560.946**
2.3脉冲振荡肺功能的比较见表4、5。OS组与COPD组比较,Zrs、Fres、R5、R20明显增加(P<0.05),OS组、COPD组各项指标值均高于对照组。OS(AHI≥30次/h)患者较COPD组Zrs、Fres、R5、R20、R5-R20、X5明显增加(P<0.01)。
Tab.3Comparison of pulmonary ventilation function between COPD group and OS(AHI≥30 times/h)group表3 COPD组与OS(AHI≥30次/h)患者肺通气功能的比较(%)
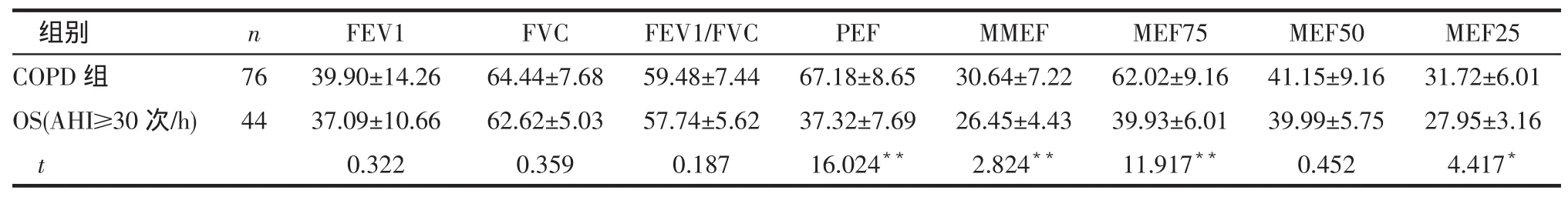
Tab.3Comparison of pulmonary ventilation function between COPD group and OS(AHI≥30 times/h)group表3 COPD组与OS(AHI≥30次/h)患者肺通气功能的比较(%)
*P<0.05,**P<0.01,表5同
组别COPD组OS(AHI≥30次/h)t n 76 44 FEV1 39.90±14.26 37.09±10.66 0.322 FVC 64.44±7.68 62.62±5.03 0.359 FEV1/FVC 59.48±7.44 57.74±5.62 0.187 PEF 67.18±8.65 37.32±7.69 16.024**MMEF 30.64±7.22 26.45±4.43 2.824**MEF75 62.02±9.16 39.93±6.01 11.917**MEF50 41.15±9.16 39.99±5.75 0.452 MEF25 31.72±6.01 27.95±3.16 4.417*
Tab.4Comparison of airway resistance between three groups表4 3组受试者气道阻力的比较
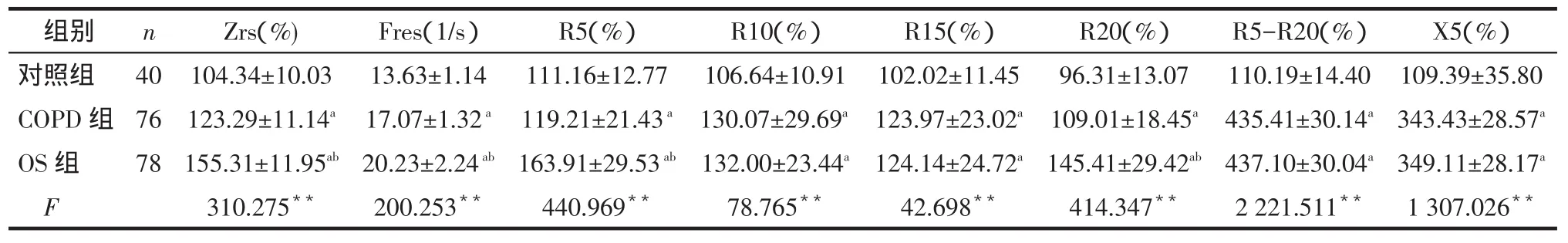
Tab.4Comparison of airway resistance between three groups表4 3组受试者气道阻力的比较
组别对照组COPD组OS组F n 40 76 78 Zrs(%)104.34±10.03 123.29±11.14a 155.31±11.95ab 310.275**Fres(1/s)13.63±1.14 17.07±1.32a 20.23±2.24ab 200.253**R5(%)111.16±12.77 119.21±21.43a 163.91±29.53ab 440.969**R10(%)106.64±10.91 130.07±29.69a 132.00±23.44a 78.765**R15(%)102.02±11.45 123.97±23.02a 124.14±24.72a 42.698**R20(%)96.31±13.07 109.01±18.45a 145.41±29.42ab 414.347**R5-R20(%)110.19±14.40 435.41±30.14a 437.10±30.04a 2 221.511**X5(%)109.39±35.80 343.43±28.57a 349.11±28.17a 1 307.026**
3 讨论
目前针对OS的临床研究得到越来越多的重视,与单纯COPD患者相比,OS患者白天嗜睡、肥胖、舌体肥大、短颈等OSAS易患因素普遍存在,低氧、二氧化碳潴留、睡眠紊乱以及全身并发症更为严重[6]。OS为不同区域的2种气道阻塞性疾病的共存状态,对其气道阻塞程度的量化分析不可或缺。常用的评估气道阻塞的检查为肺功能检查,本文显示的指标包括流速-容积曲线指标与强迫脉冲振荡指标。流速-容积曲线中非用力依赖部分如MMEF、MEF25等表示小气道的通畅程度,脉冲振荡指标中R值主要反映不同振荡频率下气道的黏性阻力,对低频(如5 Hz)时气道黏性阻力(R5),反映总气道阻力,相对高频(20 Hz)时气道黏性阻力反映中心气道阻力,R5与R20的差值(R5-R20)则可反映周边气道阻力。X值通常为负值,主要反映肺的弹性阻力。本研究显示OS组与COPD组比较,代表大气道状态的PEF、MEF75显着降低,代表总气道阻力的R5与中心气道阻力R20显着增加,即OS患者与COPD患者对比OSAS因素显着,这与上气道软组织和舌根的松弛、后置等解剖因素导致的上气道狭窄和阻力增加密切相关。重度OSAS的OS患者中,外周小气道阻塞相关的指标MEF25、MMEF显着降低,R5-R20显着增加。这说明重度的OSAS能引起COPD患者的小气道阻塞的加重。Zerah-Lancner等[7]也发现OSAS患者睡眠呼吸暂停的发生与上气道及小气道的阻塞高度相关,并认为OSAS可能是小气道病变的独立危险因素。国内也有文献报道重度OSAS的R5-R20较轻度OSAS患者有加重趋势[8]。重度OSAS患者夜间发生呼吸暂停事件频繁,睡眠时相紊乱,间歇低氧严重,造成机体内炎症反应增加、氧化应激加重[9]。另外,肥胖尤其是颈部肥胖是OSAS的独立危险因素,重度OSAS患者颈部及躯干过多的脂肪组织限制了患者的通气功能,胸壁顺应性和呼吸肌张力下降使潮气量下降,加重缺氧的发生。2种缺氧机制共同加重COPD患者的气道炎症反应与小气道闭塞,并形成恶性循环。重度OSAS的OS患者呼吸暂停-再呼吸过程中“抽吸”作用影响肺循环,并且肺过度膨胀造成肺内小血管明显受压甚至闭塞,通气血流比例失调,导致肺泡组织结构破坏,所以肺的弹性阻力显着降低。
OS患者较单纯COPD患者气道阻塞程度更重,范围更广。且重度SDB能加重COPD患者的小气道阻塞。所以,OS患者在治疗过程中不仅着重于使用机械辅助通气解除其解剖因素导致的气道阻塞,也要充分考虑SDB因素对小气道的影响,积极抗感染降低炎症反应,改善肺换气功能,提高患者生存率[10]。
Tab.5Comparison of airway resistance between COPD group and OS(AHI≥30 times/h)group表5 COPD组与OS(AHI≥30次/h)患者气道阻力的比较
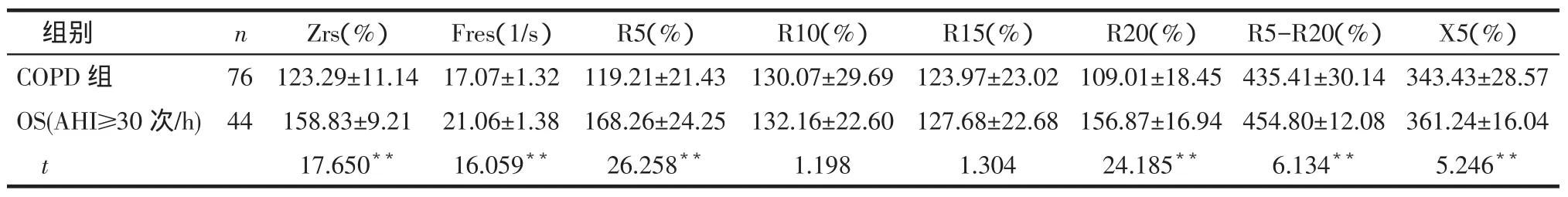
Tab.5Comparison of airway resistance between COPD group and OS(AHI≥30 times/h)group表5 COPD组与OS(AHI≥30次/h)患者气道阻力的比较
组别COPD组OS(AHI≥30次/h)t n 76 44 Zrs(%)123.29±11.14 158.83±9.21 17.650**Fres(1/s)17.07±1.32 21.06±1.38 16.059**R5(%)119.21±21.43 168.26±24.25 26.258**R10(%)130.07±29.69 132.16±22.60 1.198 R15(%)123.97±23.02 127.68±22.68 1.304 R20(%)109.01±18.45 156.87±16.94 24.185**R5-R20(%)435.41±30.14 454.80±12.08 6.134**X5(%)343.43±28.57 361.24±16.04 5.246**
[1]Doney B,Hnizdo E,Syamlal G,et al.Prevalence of chronic obstruc⁃tive pulmonary disease among US working adults aged 40 to 70 years.National Health Interview Survey data 2004 to 2011[J].J Oc⁃cup Environ Med,2014,56(10):1088-1093.doi:10.1097/JOM.000 0000000000232.
[2]Ezzie ME,Parsons JP,Mastronarde JG.Sleep and obstructive lung diseases[J].Sleep Med Clin,2008,3(4):505–515.doi:10.1016/j. jsmc.2008.07.003.
[3]Marin JM,Soriano JB,Carrizo SJ,et al.Outcomes in patients with chronic obstructive pulmonary disease and obstructive sleep apnea: the overlap syndrome[J].Am J Respir Crit Care Med,2010,182(3): 325-331.doi:10.1164/rccm.200912-1869OC.
[4]Turcani P,Skrickova J,Pavlik T,et al.The prevalence of obstruc⁃tive sleep apnea in patients hospitalized for COPD exacerbation[J]. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub,2014 Feb 25.doi:10.5507/bp.2014.002.
[5]Sharma B,Feinsilver S,Owens RL,et al.Obstructive airway disease and obstructive sleep apnea:effect of pulmonary function[J].Lung,2011,189(1):37-41.doi:10.1007/s00408-010-9270-3.
[6]Han F,He ZM.The diagnostic and therapeutic characteristics of chronic obstructive pulmonary disease with sleep-related breathing disorder[J].Chin J Tuberc Respire Dis,2014,37(2):87-88.[韩芳,何忠明.慢性阻塞性肺疾病合并睡眠呼吸紊乱的诊疗特点[J].中华结核和呼吸杂志,2014,37(2):87-88].doi:10.3760/cma.j. issn.1001-0939.2014.02.003.
[7]Zerah-Lancner F,Lofaso F,d'Ortho MP,et al.Predictive value of pulmonary function parameters for sleep apnea syndrome[J].Am J Respir Crit Care Med,2000,162(6):2208-2212.
[8]Li F,Chen BY,Wang Y,et al.Investigation of daytime airway resis⁃tance of obstructive sleep apnea-hypopnea syndrome[J].Int J Respi,2013,33(3):188-191.[李范,陈宝元,王彦,等.阻塞性睡眠呼吸暂停低通气综合征患者日间气道阻力的研究[J].国际呼吸杂志,2013,33(3):188-191].doi:10.3760/cma.j.issn.1673-436X.2013.003.007.
[9]McNicholas WT,Verbraecken J,Marin JM.Sleep disorders in COPD:the forgotten dimension[J].Eur Respir Rev,2013,22(129): 365-375.doi:10.1183/09059180.00003213.
[10]Li Q,Wang Y,Cao J,et al.Progress in the treatment of the overlap syndrome[J].Tianjin Med J,2015,43(1):93-96.[李群,王彦,曹洁,等.重叠综合征的治疗进展[J].天津医药,2015,43(1):93-96]. doi:10.3969/j.issn.0253-9896.2015.01.029.
(2014-11-06收稿 2015-03-03修回)
(本文编辑 李国琪)
Comparison of pulmonary function between chronic obstructive pulmonary disease and overlap syndrome in patients
LI Qun,WANG Yan,CAO Jie△,ZHOU Ning,WANG Jie,GUO Meinan
Department of Respiratory Medicine,General Hospital of Tianjin Medical University,Tianjin 300052,China△
ObjectiveTo explore the difference in pulmonary function between overlap syndrome and chronic obstructive pulmonary disease(COPD)in patients.MethodsOne-hundred-ninty-four patients came from respiratory department in Tianjin Medical University General Hospital,from October 2012 to August 2014,were included in this study.After inquisition of medical history,evaluation of lung function and polysomnography(PSG),patients were divided into overlap syndrome(OS,n=78)group,COPD group(n=76)and healthy control group(n=40).The indexes of lung function and the pulse oscillation index of pulmonary function were compared between three groups.ResultsValues of the peak expiratory flow rate(PEF)and the remaining 75% FVC when expiratory flow rate(MEF75)were significantly decreased in OS group than those of COPD group(P<0.05).Patients with sleep apnea hypopnea index(AHI)≥30 times/h showed significantly decreased MEF25 and the maximum mid expiratory flow(MMEF)in OS group than those of COPD group(P<0.05).Values of the total impedance(Zrs),the resonant frequency(Fres),viscosity resistance when oscillation frequency was 5 Hz(R5),R20 were significantly increased in OS group than those of COPD group(P<0.05).Patients with AHI≥30 times/h were increased significantly than COPD group in R5-R20 and X5 besides Zrs,Fres,R5,R20.ConclusionThere is more serious airway obstruction in patients with OS than that in patients with COPD.Severe sleep disordered breathing can aggravate small airway obstruction in patients with COPD.
pulmonary disease,chronic obstructive;sleep apnea,obstructive;respiratory function tests;airway resis⁃tance;overlap syndrome
R563
A
10.11958/j.issn.0253-9896.2015.07.014
国家十二五科技支撑计划课题资助(2012BAI05B02)
天津医科大学总医院呼吸科(邮编300052)
李群(1989),女,硕士在读,主要从事重叠综合征研究
△通讯作者E-mail:tjcaojie@sina.com



