马颖 邢艳菲 蒋琳 刘慧燕 胡艳 林穗方
广州市妇女儿童医疗中心儿童保健部,广州,510180
良好的睡眠是健康的体现,充足优质的睡眠与儿童、青少年身心健康发展密切相关[1-3]。随着电子设备的普及,越来越多儿童、青少年表现出各种睡眠问题[1,3-4]。近年来,国内外学者对儿童、青少年的睡眠问题展开了广泛研究,证明儿童、青少年睡眠问题是成人肥胖/体重增加的危险因素[5],并与不良心理行为密切相关[6-7]。但以往研究多关注青少年人群,较少关注学龄前儿童,对于睡眠状况的评估也以睡眠持续时间为主,对就寝时间评估较少。学龄前期是身心快速发展的关键期和睡眠问题多发阶段,应引起重视。因此,本研究于2016年对广州市学龄前儿童家长进行调查,了解幼儿睡眠状况,分析睡眠与心理健康的关系。
1资料来源与方法
1.1 研究对象
采用随机整群抽样的方法,在广州市越秀、荔湾、天河3区随机选择8家幼儿园为研究现场,所选幼儿园的所有儿童在父母知情同意下均可参加本调查。共发放调查问卷1440份,回收有效问卷1408份,有效问卷回收率为97.8%。
1.2 研究方法
在查阅国内外文献的基础上,编制学龄前儿童身心健康调查问卷,内容包括睡眠状况评估、儿童心理健康评估和其他变量。
1.2.1 睡眠状况评估。采用儿童睡眠习惯问卷中文版进行评估,该问卷由李生慧等将儿童睡眠习惯问卷引入国内并制定[8]。此外,询问幼儿最近1个月的就寝时间、夜间睡眠持续时间。根据儿童睡眠特点并借鉴其他文献的分类,将就寝时间分为≤21、21∶01-22∶00,>22∶00 3类[9],根据美国儿童睡眠调查对充足睡眠的界定[10],以及国家卫生健康委0-5岁儿童睡眠卫生指南建议[11],将睡眠持续时间分为<9小时,9-10小时和≥10小时3类,≥10小时为睡眠充足。
1.2.2 儿童心理健康评估。采用万国斌编制的幼儿心理卫生问题筛查问卷进行筛查[12]。由幼儿园保健医生审定筛查结果,对于有行为问题或不良情绪的幼儿进行矫治,问题严重的转诊至专业机构进行诊断和干预。
1.2.3 其他影响因素。包括儿童出生时情况、家庭社会经济状况、儿童户外活动情况等。
1.3 统计学方法
采用EpiData 3.1建立数据库,采用双人双录入法录入数据,应用SPSS 21.0进行统计分析。计数资料采用率、构成比进行描述,采用卡方检验进行单因素分析,多因素分析采用序数回归模型和Logistic回归模型。
2 结果
2.1 学龄前儿童特征和睡眠情况分布
广州市学龄前儿童平均就寝时间为22∶06(SD=0∶35),38.5%的儿童就寝时间晚于22∶00,平均夜间睡眠持续时间为8.89(SD=0.67)小时,85.5%的儿童夜间睡眠持续时间不足10小时。
对就寝时间和夜间睡眠持续时间不同的儿童基本特征(性别、年龄、出生体重、胎龄、母亲教育程度、父亲教育程度、家庭年收入、户外活动时间)进行比较,就寝时间不同的3组儿童除了年龄大小有统计学差异外,其他特征均无统计学差异;夜间睡眠持续时间不同的3组儿童在年龄、父亲教育程度上有统计学差异,其他特征无统计学差异,见表1。
以性别、年龄、父亲教育程度为自变量,以就寝时间和夜间睡眠持续时间分别为应变量进行序数回归分析,结果显示:只有年龄纳入以夜间睡眠持续时间为应变量的回归方程(P=0.001,回归系数为-0.84),年龄越大,夜间睡眠持续时间越短。
2.2 就寝时间和夜间睡眠持续时间与情绪和行为问题相关性的单因素分析
对就寝时间和夜间睡眠持续时间不同的儿童情绪行为问题检出率进行比较,结果显示:抑郁和发脾气、易怒等情绪问题与就寝时间和夜间睡眠持续时间显着相关(P<0.01),此外,多动、不良进食习惯、习惯摩擦等行为问题与就寝时间显着相关,睡眠问题(易醒、噩梦)、抽动等行为问题与夜间睡眠持续时间显着相关(P<0.01),特殊恐怖、社交退缩、分离焦虑、攻击问题、尿床、咬指甲、吸吮手指等情绪行为均与就寝时间和夜间睡眠持续时间没有显着相关性,见表2。
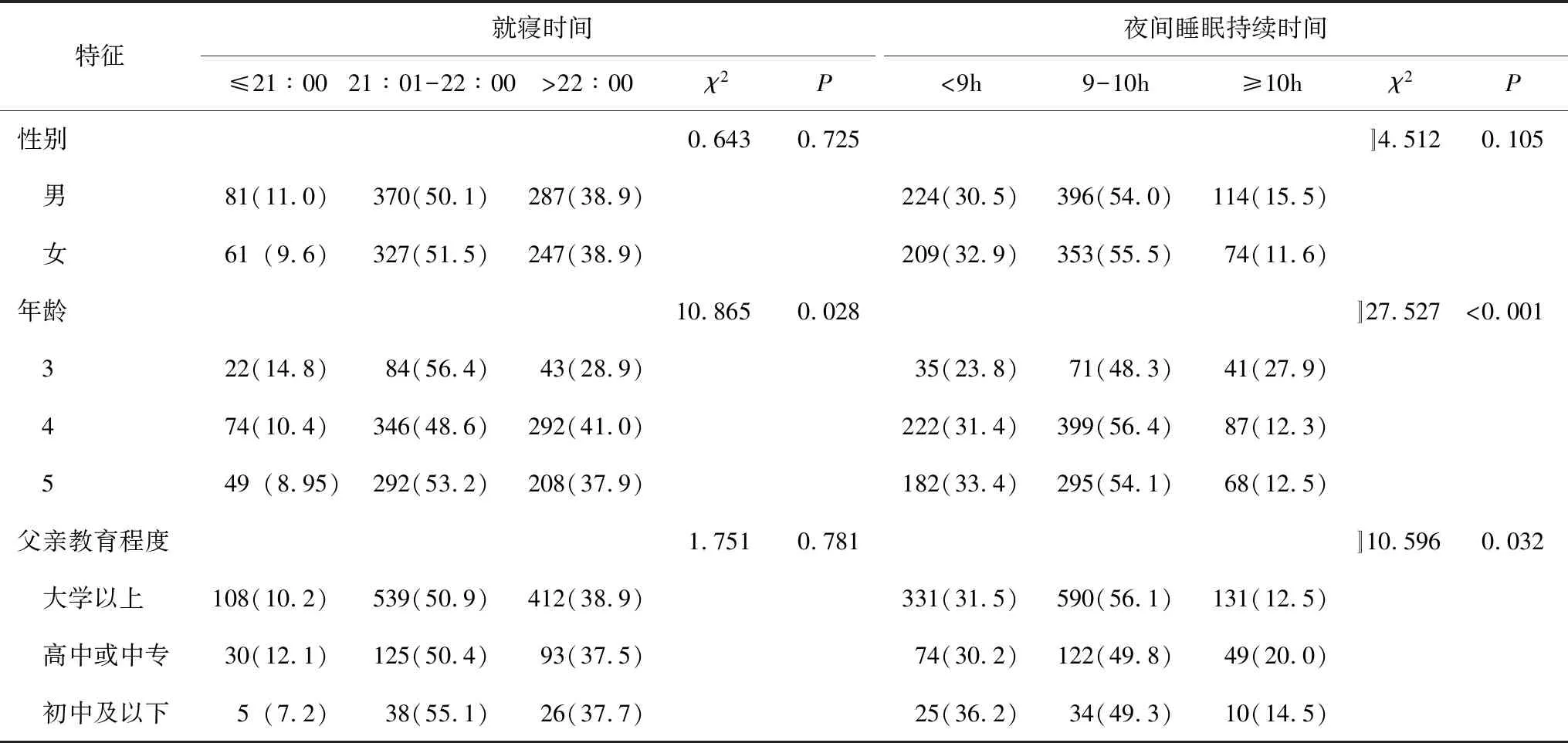
表1 学龄前儿童特征和就寝时间和睡眠持续时间分布情况 n(%)

表2 就寝时间及睡眠持续时间与情绪和行为问题的卡方检验 n(%)
2.3 就寝时间和夜间睡眠持续时间与情绪行为问题相关性的多因素分析
以抑郁、发脾气/易怒、多动、睡眠问题(易醒,噩梦)、不良进食习惯、习惯摩擦、抽动问题等情绪和行为问题为应变量,以就寝时间和夜间睡眠持续时间为自变量,进行多因素Logistic回归分析,排除性别、年龄、出生体重、胎龄、父母文化程度、经济收入及户外活动时间等因素对情绪行为问题的影响,结果显示:以21∶00前就寝为参照,22∶00后就寝是学龄前儿童发脾气/易怒和不良进食习惯等情绪行为问题发生的危险因素;以夜间睡眠持续时间>10小时为参照,睡眠持续时间<9小时是学龄前儿童抽动问题的危险因素。见表3。
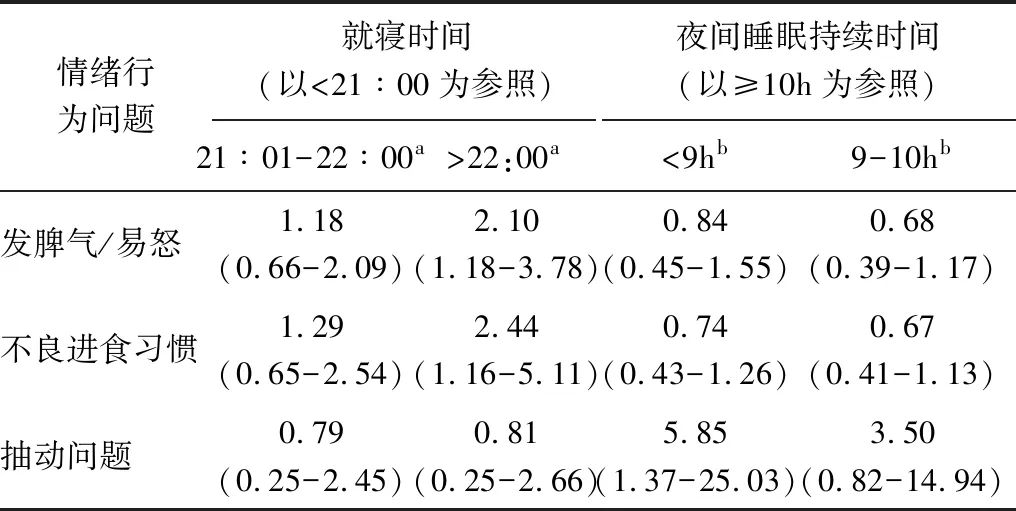
表3 就寝时间及睡眠持续时间对情绪行为问题的多因素Logistic回归分析的OR值
注:a:表示以<21∶00为参照的OR值,b表示以≥10h为参照的OR值。
3 讨论
3.1 广州市学龄前儿童睡眠问题突出
广州市学龄前儿童平均就寝时间为22∶06,夜间睡眠持续时间为8.89小时。和国内外学龄前儿童相比,广州市学龄前儿童不仅就寝时间晚,且睡眠持续时间短。如美国学龄前儿童平均就寝时间为8∶39pm,平均夜间睡眠时间为10.47小时[7];日本东京2-3岁和4-5岁儿童就寝时间平均为21∶41、21∶55,夜间睡眠持续时间分别为9.25和9.19[3];我国10所城市的学龄前儿童平均就寝时间为(21∶39±0∶42),夜间睡眠持续时间为(9.34±0.44)小时[13]。2017年发布的《0-5岁儿童睡眠卫生指南》对3-5岁儿童推荐的睡眠时长为10-13小时[11],广州市有85.5%的学龄前儿童睡眠时长不足10小时,有35%的学龄前儿童就寝时间晚于22∶00。可见,广州市学龄前儿童的睡眠问题较国内外同辈儿童突出,值得关注。
3.2 就寝时间晚和睡眠时间不足是学龄前儿童情绪和行为问题的危险因素
睡眠问题严重影响学龄前儿童身心健康,本调查显示就寝时间晚(>22∶00)是儿童发脾气、易怒和不良进食习惯的危险因素,夜间睡眠持续时间不足9小时是学龄前儿童抽动问题发生的危险因素。持续脾气爆发是破坏性情绪失调障碍(Disruptive Mood Dysregulation Disorder,DMDD)的主要症状[14],James等调查显示儿童睡眠问题与DMDD的症状密切相关,和本调查结果一致,他分析这种相关性是由于睡眠问题和DMDD症状均与儿童异常行为相关所致[15]。国外不少学者研究了睡眠与饮食行为的关系,研究结果和本调查结果一致。如David等对学龄儿童调查显示就寝时间晚和不良进食习惯(如不吃早餐、吃零食、边看电视边吃饭)有关,与睡眠持续时间无关[5];与此类似,Adamo也发现就寝晚和肥胖青少年的过多热量摄入相关,且独立于睡眠持续时间[16]。频繁的抽动行为是抽动障碍的主要表现,余益萍等调查显示睡眠不足7小时是中小学生抽动障碍发生的危险因素[17],这和本调查结果一致;此外,马薇报道了儿童睡眠呼吸暂停综合征致抽动症发生的病例[18],Sergio Modafferi调查显示抽动障碍患者睡眠问题发生率高于对照组[19],均提示睡眠问题与抽动行为的相关性。
根据Borbély的双程模型理论,睡眠—觉醒周期受2个过程控制,一个是昼夜节律过程(Circadian Process),主要影响睡眠周期的内部控制,另一个是睡眠内稳态过程(Sleep Homeostasis Process),主要调节睡眠时长和深度[20]。有研究证实就寝时间影响学龄前儿童昼夜节律[21],而睡眠持续时间主要影响睡眠的长度和深度。昼夜节律直接控制着各种内分泌激素的释放[22],因此不恰当的就寝时间通过影响昼夜节律导致内分泌激素异常释放,进而导致学龄前儿童情绪行为问题的发生;而睡眠时间不足易导致免疫系统紊乱,引起机体生物环境改变,神经递质失衡,从而引发儿童抽动[17]。
本研究存在一定局限性,首先,对儿童心理健康状况的评估工具为筛查量表,这可能会影响因素分析的结果;其次,部分心理问题检出人数较少,导致多因素分析结果中OR值的95%置信区间过大。因此,本研究的结果还需要在后续研究中进一步验证。



