欧 娜,周 茜
南京医科大学附属常州第二人民医院,江苏213000
重症神经外科病人常出现意识障碍或后组颅神经功能障碍,导致吞咽困难、营养不良、吸入性肺炎等并发症,严重影响预后[1],故对此类病人提供安全的营养支持尤为重要[2]。刘连等[3]Meta分析结果显示,鼻肠管营养摄入率要高于鼻胃管,鼻肠管较鼻胃管胃潴留、反流误吸、吸入性肺炎发生率低。2018欧洲重症营养学会(ESPEN)也提出,对有反流和误吸高风险的危重病人,宜选择幽门后喂养[4],因此,使用鼻肠管对神经外科重症病人是受益的[5]。徒手盲插鼻肠管因操作简单、方便、创伤小,在临床上常用,但置管时间较长。本研究提前使用负压试验在神经外科重症病人盲插鼻肠管过程中对置入位置进行预判,在保证置管成功率的同时,有效缩短置管时间,现报道如下。
1 对象与方法
1.1 研究对象
纳入标准:①年龄>18岁;②格拉斯哥昏迷指数(GCS)评分3~8分;③营养风险筛查评分简表(NRS 2002)评分≥3分,需要营养支持时间>1周者;④具有幽门后喂养指证;⑤取得病人家属知情同意。排除标准:①上消化道存在出血、梗阻,食管、胃底静脉曲张不能置管者;②鼻咽部肿瘤出血无法经鼻置管者。选取2020年5月—2021年5月我院城中院区放置鼻肠管的44例神经外科重症病人为对照组,同期阳湖院区放置鼻肠管的50例神经外科重症病人为观察组。两组性别、年龄、诊断、GCS评分等一般资料比较差异均无统计学意义(P>0.05),具有可比性。干预过程中无剔除或脱落病人。两组病人一般资料比较见表1。

表1 两组病人一般资料比较
1.2 研究方法
1.2.1 置管前准备
①护士要求:置管护士获中华肠内营养学会颁发的肠内营养置管资质证。②病人评估:对病人病情、意识及胃肠道功能等情况进行评估。③同意书:签署盲插鼻肠管知情同意书。④用物准备:CH10复尔凯螺旋形鼻肠管(该鼻肠管为白色不透光聚氨酯材料,X线下可全程显影,管道长145.0 cm,内径2.4 mm,外径3.3 mm,前端有2.5圈直径约3.0 cm的圆环,具有记忆功能)、听诊器、橡胶手套、甲氧氯普胺10 mg、生理盐水250 mL、50 mL注射器。
1.2.2 置管中操作
鼻肠管置入胃内操作如下:①置管前10 min遵医嘱静脉注射甲氧氯普胺10 mg[6]。②病人取抬高床头30°右侧卧位。③引导钢丝用无菌生理盐水湿润,激活其外面包裹的亲水性润滑材料,以利于引导钢丝的置入与拔除。将引导钢丝完全插入鼻肠管管道,使其末端连接柄与鼻肠管连接头固定。④测量置管刻度:发际至胸骨剑突处的距离(即导管到达胃部的长度),再加50 cm即为目标刻度[7]。⑤置管入胃,轻轻弯曲昏迷病人颈部,靠近下颌突处,然后轻柔、快速地送管道顺利进入病人胃内。⑥确认鼻肠管已经置入胃内后,将鼻肠管近端连接50 mL的注射器,向胃内小剂量注气300 mL,使腹部膨胀,促进胃幽门打开,加快胃肠蠕动[8]。随着病人每次呼吸,以1~2 cm速度蠕动置入鼻肠管,注意速度不宜过快,如遇阻力勿强行置入。
对照组在盲插鼻肠管至目标长度后行负压试验。置管约至75 cm,手感过幽门的突破感后,仍以原速度(1~2 cm蠕动)缓慢置管至目标刻度。此时行负压试验,若负压试验阴性,退回管道至50 cm重新置管。
观察组在盲插鼻肠管过程中行预判式负压试验。置管约75 cm时,大致为胃幽门水平,此时行负压试验。若负压试验阳性,可快速置管至目标刻度。若负压试验阴性,退回管道至50 cm重新置管。
负压试验判断方法[9]:向鼻肠管注入50 mL气体后回抽,如回抽气体超过20 mL,提示管头端可能仍在胃腔内,为负压试验阴性;如回抽有明显阻力,回抽空气<10 mL时,提示管头端已过幽门,为负压试验阳性。
1.2.3 管路末端位置验证方法(金标准)
置管结束后,行床旁X线腹部平片检查确认管路末端位置。
1.3 评价指标
1.3.1 判定可靠性
以X线腹部平片为金标准,计算出两组负压试验的灵敏度、特异度、诊断符合率、Kappa系数[10]。灵敏度=真阳性例次/(真阳性例次+假阴性例次)×100%,即正确判断置管成功率;特异度=真阴性例次/(真阴性例次+假阳性例次)×100%,即正确判断置管失败率。诊断符合率=(真阳性例次+真阴性例次)/检查总例次,即与金标准符合的程度。应用Kappa检验确定两种方法与金标准的Kappa系数。
1.3.2 首次置管成功率
首次置管成功率=(首次置管成功例数/置管总例数)×100%。
1.3.3 一次性置管成功平均耗时
以X线腹部平片为金标准,计算一次性置管成功平均耗时。
1.4 统计学方法
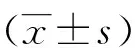
2 结果
2.1 可靠性
通过X线腹部平片最终定位,对照组有5例,观察组有7例未通过幽门,给予再次置管,其余均已通过幽门。两组灵敏度均较高(分别为97.44%、97.67%),特异度偏较低(分别为60%、51.74%),诊断符合率差异无统计学意义(P=0.828),对照组和观察组的Kappa值分别为0.627和0.623,见表2。
2.2 首次置管成功率
两组置管成功率差异无统计学意义(P=0.702),见表2。
2.3 一次性置管成功平均耗时
观察组置管成功平均耗时明显优于对照组(P=0.007),见表2。
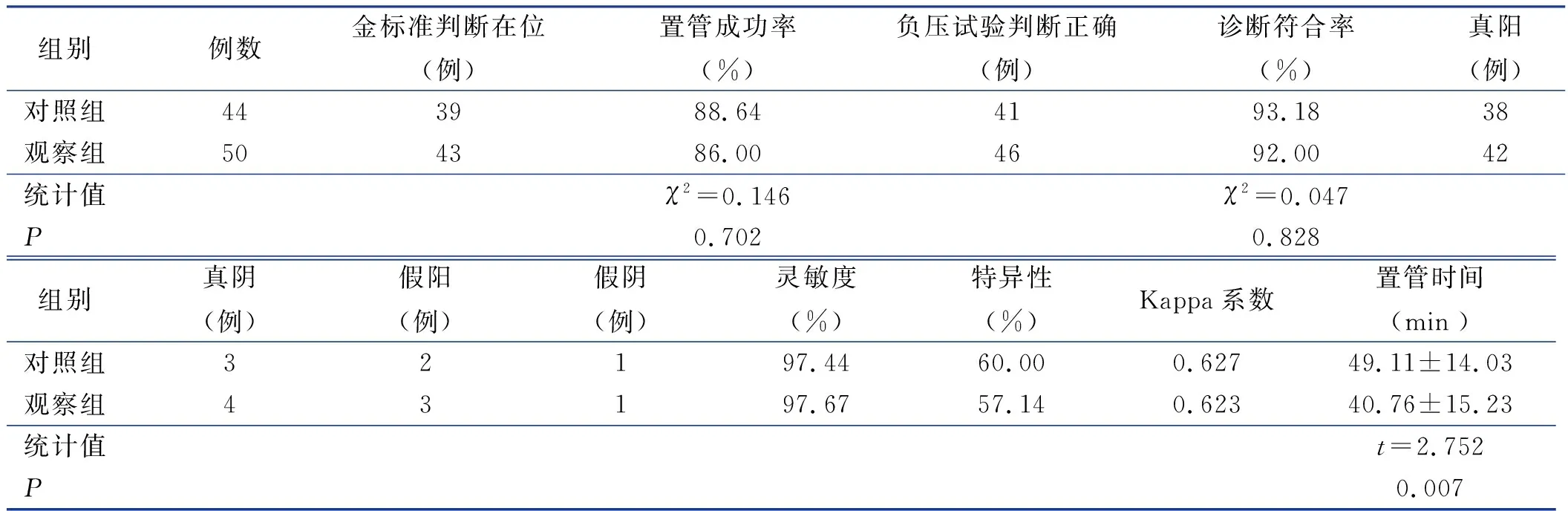
表2 两组置管各指标比较
3 讨论
3.1 预判式负压试验应用于鼻肠管置管位置判断的可行性
真空负压试验是目前临床盲插鼻肠管后的判断方法之一[9]。其原理为:当导管尖端在胃内时,因胃腔容积很大,一般注入50 mL空气,至少能回抽到20 mL以上的空气量;当管道尖端已通过幽门,因小肠管腔细,抽吸产生负压易导致肠管闭合,故回抽费力且回抽的空气量一般<10 mL,故回抽气体时能感受明显的阻力且回抽气体量少或无,则提示管道尖端已过幽门。景新华等[10]的研究表明:与金标准相比,负压试验较其他2种判断方法(肠液pH值、听诊)的Kappa系数、诊断符合率、灵敏度高,说明负压试验判断鼻肠管位置更为敏感、有效。本研究中,两组置管成功率对比差异无统计学意义,说明预判式负压试验应用于鼻肠管置管与传统负压试验置管相比,置管效果无区别。另一方面,以X线腹部平片为金标准,2个不同时间节点性负压试验的灵敏度、特异度接近,说明选择不同时间进行负压抽吸,对置管定位的判断结果也基本相同。
虽然观察组诊断符合率超过90%,但与金标准相比,Kappa系数<0.75,未能达到较好的一致性。提示预判式负压试验应用于鼻肠管置管并不能完全代替X线腹部平片进行置管位置的判断。分析观察组数据,灵敏度较高,表明此法对置管成功的判断正确率高,这主要是由于因病人存在肠胀气而引起的判断偏倚较少;但特异度相对偏低,这可能是由于因食物残渣或血渍引起的堵塞导管或回抽时导管折叠、扭曲、贴近胃壁而引起假阳性情况。因此提示行负压试验预判过程中需注意以下几点,可进一步提高判断准确性:①病人需禁食或胃肠减压6~8 h以上,尽量保证无胃内容物。②置管至胃部,小剂量注气后,须先确保回抽气体无阻力,排除可能的导管故障。
3.2 预判式负压试验能有效提高置管效率
床旁盲插鼻肠管是重症病人进行肠内营养的常用方法之一。有研究显示:被动等待过幽门置管方法[11]成功率可达82.6%,但需要耗时1~3 d[12-13]。主动置管过幽门方法耗时较短,但对操作者的技能和经验要求较高[14]。在国外,高级实践营养师已经把鼻肠管置管作为工作领域的一部分[15],有研究报道营养师床旁盲插置管的成功率可高达89%~95%[16],但我国暂未查到有关营养师进行鼻肠管置管的报道,置管者主要为主管护师以上职称的护士。这些人群缺乏系统的培训[6],其操作的熟练程度和专业程度有待考究。在置管过程中,经过幽门是置管成功的关键步骤。临床上幽门突破感仅凭操作者的经验体会,缺乏可衡量和监测的工具。预判式负压试验的应用改变了判定节点,将操作后验证前移至操作中验证,可避免置管者因经验不足无法感知幽门突破感影响后续决策,在一定程度上降低了置管难度并节约了置管时间。本研究结果显示,观察组置管所需时间明显短于对照组(P=0.007)。若负压试验阳性,可直接置管至目标刻度,节省过幽门后随呼吸缓慢蠕动导管至目标位置所需时间;若负压试验阴性,可直接退至50 cm重新置入,节省入幽门等待时间。由此可见,置管过程即采用负压试验能有效提高置管效率。
4 小结
床旁盲插鼻肠管是集技术性和专业性一体的操作,对操作者的技能和经验要求较高。本研究在不影响置管成功率的前提下,提前负压试验的时间节点,进行有效的位置预判,及时修正,重新置管,可缩短置管时间,进而提高置管效率。该方法高效、便捷,易于掌握病人,值得在临床推广。本研究只进行了单一的负压试验不同时间节点对置管效果的影响,使用预判负压试验联合其他床旁诊断方法,可能准确率更高,在今后临床工作中可做进一步研究。



