秦 香
无锡市第五人民医院,江苏214000
胸腔积液是胸膜恶性肿瘤、结核性胸膜炎等病人的常见症状[1]。传统治疗措施主要为反复穿刺抽液,但其易造成组织感染[2]。而采用中心静脉导管引流不仅操作便捷,对病人造成的创伤较小,治疗安全性高,且可调节合适引流量和速度。目前,被广泛应用于临床[3-4]。但在治疗时易出现导管扭曲、滑脱等情况,对于存在癌性胸腔积液及絮状物较多者,上述导管不良事件的发生率更高,从而明显增加了胸膜粘连、感染等并发症发生率[5-6]。本研究通过分析我院收治的中心静脉导管引流胸腔积液病人发生并发症的危险因素,为临床制定相关干预提供一定依据。现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析我院2018年7月—2021年6月收治的中心静脉导管引流胸腔积液病人102例。纳入标准:年龄>18岁;均经胸部X线、CT、B超等检查确定存在中量、大量胸腔积液;均行中心静脉导管胸腔闭式引流术。排除标准:合并脏器功能不全;语言沟通障碍;临床资料不全。其中,男74例,女28例;年龄为21~58(35.45±11.48)岁;引流时间为5~15(8.37±1.65)d;住院时间为7~22(13.27±3.09)d;原发疾病:结核性胸膜炎66例,继发性肺结核31例,原发性肺结核2例,浸润型肺结核2例,急性血型播散型肺结核1例。
1.2 调查方法
采用自制调查问卷进行评估,内容包括基础资料(性别、年龄、合并症、吸烟史、血栓史)、引流时间、置管时间、是否及时冲管、引流管留置个数、有无进行机械通气、有无管道维护、有无穿刺点渗血及护理人员年资情况。所有医护人员均进行正规培训,确保各方面均达到合格要求。对存在阅读困难者,采取统一指导语对调查表内容进行解释。所有资料均妥善整理与保存,在录入数据前反复核对,确保数据准确性及完整性,并由另一人再次核对以避免误录。
1.3 统计学方法
2 结果
2.1 并发症发生情况
102例病人中15例(14.71%)发生并发症,87例(85.29%)未发生并发症。15例并发症病人中导管堵塞5例、导管脱落4例、导管相关性感染4例、复张性肺水肿2例。
2.2 中心静脉导管引流胸腔积液病人并发症的单因素分析
两组吸烟史、合并糖尿病、合并慢性阻塞性肺疾病、置管时间、护理人员工作时间、是否及时冲管、有无机械通气、有无管道维护、有无穿刺点渗血情况比较,差异有统计学意义(P<0.05)。见表1。
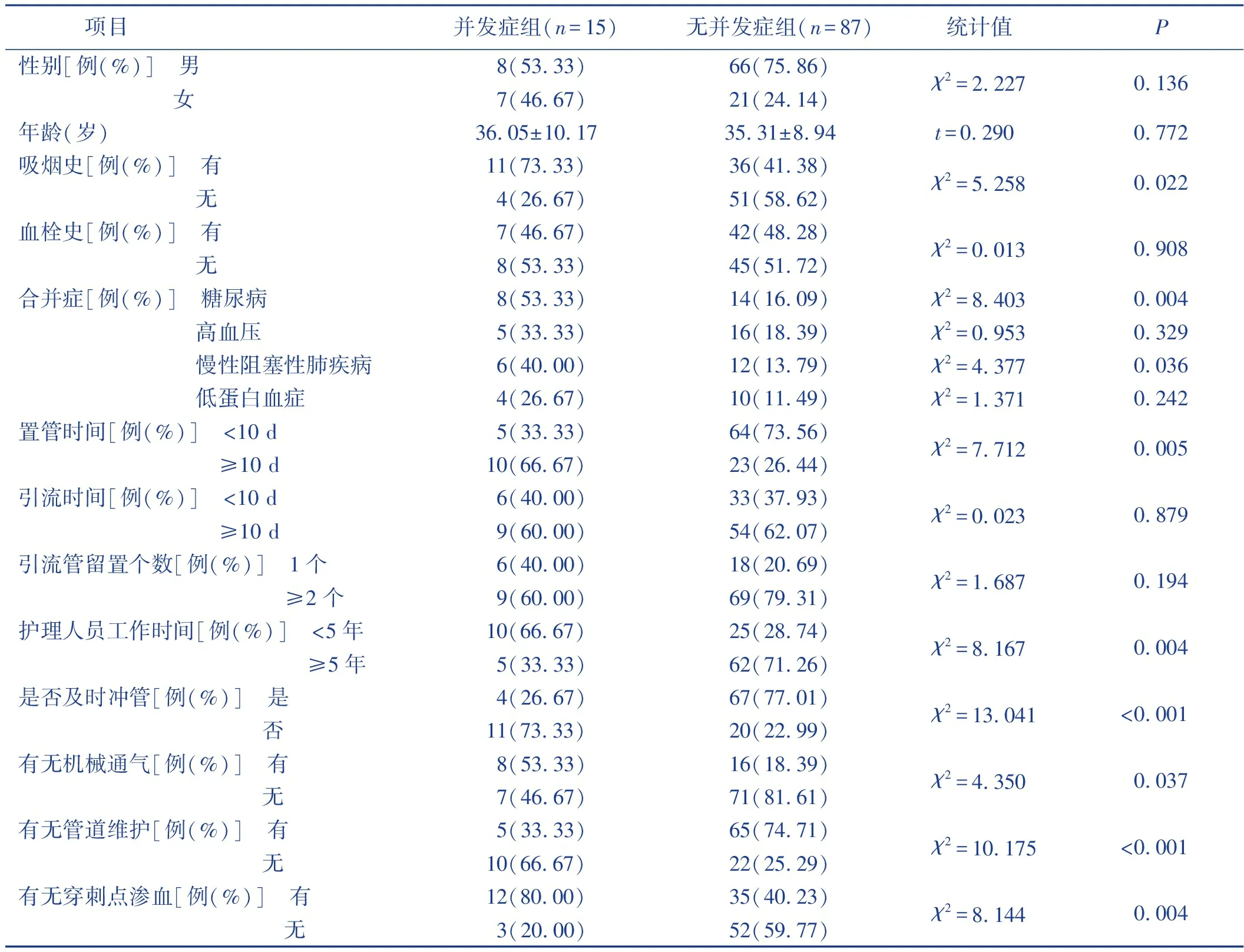
表1 中心静脉导管引流胸腔积液病人并发症的单因素分析
2.3 中心静脉导管引流胸腔积液病人并发症的多因素Logistic回归分析
将中心静脉导管引流胸腔积液病人是否发生并发症作为因变量(未发生=0,发生=1),将单因素分析有统计学意义的9个变量纳入多因素Logistic回归分析,自变量赋值见表2。多因素Logistic回归分析结果显示,合并糖尿病、合并慢性阻塞性肺疾病、置管时间≥10 d、护理人员工作时间<5年、机械通气、无管道维护是中心静脉导管引流胸腔积液病人发生并发症的危险因素(P<0.05)。见表3。

表2 自变量赋值情况
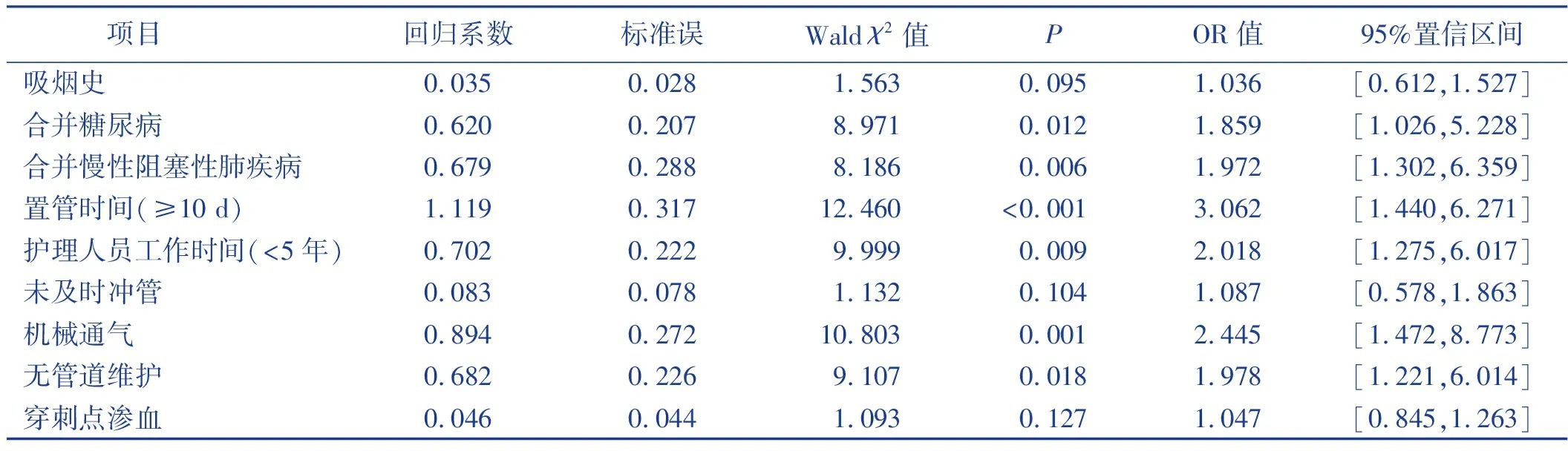
表3 中心静脉导管引流胸腔积液病人发生并发症的多因素Logistic回归分析
3 讨论
3.1 护理人员工作时间短为中心静脉导管引流胸腔积液病人发生并发症的危险因素
本研究结果显示,护理人员工作时间<5年是病人发生并发症的危险因素(P<0.05)。较短工作时间的护理人员工作经验少,在发生各种护理问题后的处理能力不足,置管后易出现的导管堵塞、感染等难以有效处理等情况[7-8]。同时此类护理人员对导管的认知度较低,且专业技能培训不足,难以有效预防中心静脉导管引流后出现并发症的潜在危险因素,因此病人较易发生并发症[9]。因此,需有效提升低年资护理人员关于管道安全管理的相关认知度,可通过建立管道护理小组,制定导管滑脱因素评估表等,并定期对护理人员进行培训、考核,让护理人员熟练掌握相关导管管理知识及技巧,从而有效提高中心静脉导管引流治疗后并发症的风险防范意识,明确发生并发症的正确处理方式[10]。此外,采用模拟演练的形式提升护理人员的应急反应能力,最终有效提升低年资护理人员的专业水平。
3.2 合并基础病为中心静脉导管引流胸腔积液病人发生并发症的危险因素
本研究结果显示,合并糖尿病、合并慢性阻塞性肺疾病是病人发生并发症的危险因素(P<0.05)。分析原因为对于合并糖尿病等基础疾病者,其免疫力较低,机体营养失调,因此对细菌及病毒入侵的抵抗力不足,因此发生导管相关性感染的概率较高[11-12]。临床针对此类病人应在置管前对其进行生化指标检测,同时遵医嘱给予病人有效营养干预,让病人多食蛋白质含量较高的食物,且保持清淡饮食。此外,每日科学安排活动锻炼及休息时间,确保每日睡眠质量,从而尽可能提升免疫力,降低并发症发生率。
3.3 管道维护不当为中心静脉导管引流胸腔积液病人发生并发症的危险因素
本研究结果显示,无管道维护是病人发生并发症的危险因素(P<0.05)。分析原因为老年胸腔积液病人通常记忆力较差,在卧床、翻身时易发生导管扭曲、受压,在下床活动时易出现导管被牵扯等情况,且中心静脉导管较长,若未固定好则易出现导管脱落、堵塞等[13-14]。此外,病人胸腔积液内脱落的坏死胸膜组织、纤维蛋白均会堵塞导管,若护理人员未能及时处理则可引发渗液、渗血等并发症[15]。因此,临床对于存在躁动不安者、老年病人及患儿,在必要时实施保护性约束。护理人员对导管进行及时检查及维护,做好固定导管,标识置管日期、名称、长度等工作,确保导管的引流通畅,对存在堵塞情况者,采用注射器回抽,并用生理盐水对管道进行冲洗。对管道脱落者立即告知医师做相应处理。同时护理人员每日记录病人引流液的量、颜色及性状,确保第1次放液在600 mL以内,且24 h放液量在1 L以内。
3.4 置管时间长为中心静脉导管引流胸腔积液病人发生并发症的危险因素
本研究结果显示,置管时间≥10 d是病人发生并发症的危险因素(P<0.05)。分析原因为病人置管时间越长,则其导管内纤维蛋白沉积量越多,在形成疏松的纤维蛋白鞘后会对抗生素、吞噬细胞杀灭病原微生物造成负面影响[16-17]。因此,临床医护人员应对病人病情进行综合、科学评估,在确保疗效的情况下尽可能缩短置管时间,做好无菌操作,避免导管相关性感染的发生。此外,应强化皮肤管理,确保局部皮肤清洁与干燥,对出现渗液等情况者在导管口及周围皮肤给予0.5%碘伏擦拭,并更换敷贴。
3.5 机械通气为中心静脉导管引流胸腔积液病人发生并发症的危险因素
本研究结果显示,病人进行机械通气是病人发生并发症的危险因素(P<0.05)。分析原因为机械通气病人机体免疫力较差,对病人进行气管插管等操作可为病菌的侵入提供有效条件,从而增加呼吸机相关肺炎的发生率,且对下呼吸道病原菌分布造成影响,使铜绿假单胞菌、鲍曼不动杆菌等耐药菌的耐药率上升[18-19]。病人机械通气时间越长,使用抗生素剂量越大,耐药性越严重,则发生感染的概率越高。此外,长时间机械通气会利于病人气管内壁产生细菌生物膜,从而减弱抗菌药物的作用[20]。医院应加强护理人员吸痰等气管内操作相关培训,严格无菌操作,且在病情允许情况下对满足撤机指征者尽早撤机。
4 小结
综上所述,合并糖尿病、合并慢性阻塞性肺疾病、置管时间长、护理人员工作时间短、机械通气、管道维护不当均是中心静脉导管引流胸腔积液病人发生并发症的危险因素,临床应及时采取针对性措施,以减少并发症发生,改善病人预后。



