陈宇 马丽珍 沈俊娅 詹宇红
LADA老年患者治疗中胰岛素强化方法对胰岛β细胞功能和临床疗效的影响
陈宇 马丽珍 沈俊娅 詹宇红
目的 对比老年2型糖尿病(DM)患者及老年成人隐匿性自身免疫性糖尿病(LADA)患者进行胰岛素强化方法治疗的胰岛β细胞功能和治疗效果。方法 选取2011年2月至2015年6月就诊的共44例2型DM患者作为DM组。选取同期的46例LADA患者作为LADA组。采用胰岛素强化治疗,对比两组患者治疗前后胰岛β细胞功能,治疗前后空腹及餐后1h和2h的C肽、胰岛素、糖化血红蛋白(HbA1c)、血糖水平。结果 DM组患者治疗前后HOMA-IS显着高于LADA组患者,且差异均有统计学意义(P<0.05),两组患者治疗后HOMA-IS水平明显高于各组治疗前,且差异具有统计学意义(P<0.05)。DM组患者治疗前后的空腹、餐后1h和餐后2hC肽和胰岛素水平均明显高于LADA组患者,且差异均有统计学意义(P<0.05),两组患者治疗后空腹、餐后1h和餐后2hC肽和胰岛素水平均明显高于治疗前,且差异均有统计学意义(P<0.05)。两组患者治疗前后HbA1c、空腹血糖和2h血糖水平对比均无明显差异(P>0.05),两组患者治疗后HbA1c、空腹血糖和2h血糖水平均明显低于治疗前,且差异均有统计学意义(P<0.05)。结论 应用胰岛素强化方法治疗老年LADA患者在临床疗效方面明显优于2型DM患者。
成人隐匿性自身免疫性糖尿病 胰岛素强化方法 胰岛素β细胞功能
作为自身免疫性疾病的一种,成人隐匿性自身免疫性糖尿病(LADA)好发于老年患者,属于1型糖尿病(DM)的一种亚型[1]。其发病机制是免疫效应性细胞由于免疫抑制细胞功能不足而活化过度。LADA与2型糖尿病患者有不同的发病机制,但临床早期表现相似。老年LADA患者治疗的重要环节是恢复胰岛β细胞和控制血糖。作为新型的DM治疗方法,胰岛素强化方法在控制血糖水平和改善胰岛素水平中效果显着[2]。本研究对老年2型DM患者及老年LADA患者进行胰岛素强化方法治疗,对比两组患者的血糖水平和治疗效果,现报道如下。
1 临床资料
1.1 一般资料 选取2011年2月至2015年6月于本院就诊的共44例2型DM患者作为DM组。选取同期的46例LADA患者作为LADA组。DM组中男20例,女24例;平均年龄(63.98±3.18)岁,平均病程(4.46±0.27)年。LADA组中男22例,女24例;平均年龄(64.49±3.78)岁,平均病程(4.09±0.56)年。两组患者年龄﹑性别比﹑病程等指标比较差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 (1)2型DM纳入标准:①符合WHO 1999年糖尿病诊断标准[3]。②发病6个月内无酮症发生。③GAD-Ab(血浆谷氨酸脱羧酶抗体)阴性。(2)LADA纳入标准:①符合WHO 1999年糖尿病诊断标准[4]。②体重指数≤23kg/m2。③发病6个月内无酮症发生。④GAD-Ab(血浆谷氨酸脱羧酶抗体)阳性≥3个月。
1.3 排除标准 (1)合并严重肾﹑肺﹑肝﹑心疾病。(2)长期使用糖皮质激素。
1.4 治疗方法 采用门冬氨酸胰岛素进行胰岛素治疗,体重(kg)×0.5,基础数量为所有患者胰岛素全天使用总量的50%,再根据体重﹑近期血糖控制情况﹑年龄﹑糖尿病分型等病情因素,在基础数量上增加10%。每小时输注的基础率为基础量÷24,患者每日三餐前的负荷量为剩余部分。在三餐前按照4:3:3或1:1:1比例进行分配,根据餐后2h血糖数值适当调整。不能按照平均分配基础率的方式进行正常基础状态下胰岛素的分泌,应根据基础率进行有效分段,6段基础率适用于大部分患者。基础率最高点为黎明时,最低时为凌晨时段。将血糖控制目标进行准确定位,根据血糖情况调整餐前负荷量﹑胰岛素泵基础率,对基础率进行实时监测并调整。胰岛素使用10d。
1.5 观察指标 (1)胰岛β细胞功能:用HOMA公式在治疗前后计算HOMA-IS,HOMA-IS(胰岛素释放指数)=胰岛素×20/(FPG-3.5),其中胰岛素用μU/ml表示,FPG用mmol/L。(2)临床疗效:①C肽:测定治疗前后空腹C肽,同时口服75g葡萄糖测定餐后1h﹑2hC肽水平。②胰岛素:采用放射免疫分析法测定治疗前后空腹胰岛素,同时口服75g葡萄糖测定餐后1h﹑2h血清胰岛素。③糖化血红蛋白(HbA1c):采用M9W-DC-HLC-723G7全自动糖化血红蛋白分析仪应用离子交换高压液相色谱法测定治疗前后空腹HbA1c水平。④血糖:采用OLYMPUS AU640生化仪应用葡萄糖氧化酶法测定治疗前后空腹血糖(FPG)水平,同时口服75g葡萄糖测定餐后2h血糖水平。
1.6 统计学方法 采用SPSS 19.0 统计软件包。计量资料以表示,组间比较采用t检验,计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者胰岛β细胞功能比较 DM组患者治疗前后HOMA-IS显着高于LADA组患者,且均有统计学差异(P<0.05),两组患者治疗后HOMA-IS水平明显高于各自治疗前,且具有统计学差异(P<0.05)。见表1。
表1 两组患者胰岛素β细胞功能HOMA-IS比较
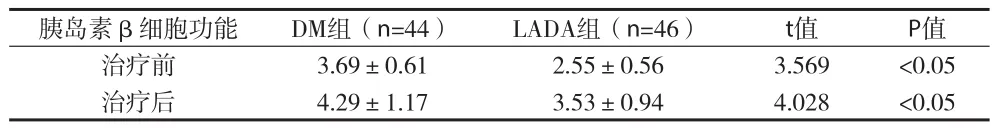
表1 两组患者胰岛素β细胞功能HOMA-IS比较
胰岛素β细胞功能DM组(n=44)LADA组(n=46)t值P值治疗前3.69±0.612.55±0.563.569<0.05治疗后4.29±1.173.53±0.944.028<0.05
2.2 两组患者治疗前后C肽﹑胰岛素水平比较 DM组患者治疗前后的空腹﹑餐后1h和餐后2hC肽和胰岛素水平均明显高于LADA组患者,且均有统计学差异(P<0.05),两组患者治疗后空腹﹑餐后1h和餐后2hC肽和胰岛素水平均明显高于治疗前,且均有统计学差异(P<0.05),见表2。
表2 两组患者治疗前后C肽、胰岛素水平比较
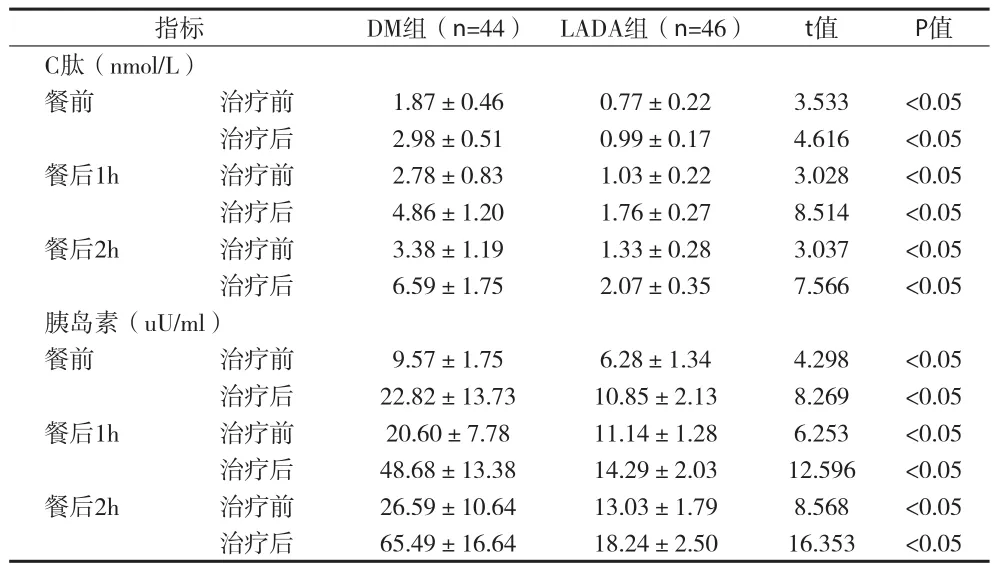
表2 两组患者治疗前后C肽、胰岛素水平比较
指标DM组(n=44)LADA组(n=46)t值P值C肽(nmol/L)餐前 治疗前1.87±0.460.77±0.223.533<0.05治疗后2.98±0.510.99±0.174.616<0.05餐后1h 治疗前2.78±0.831.03±0.223.028<0.05治疗后4.86±1.201.76±0.278.514<0.05餐后2h 治疗前3.38±1.191.33±0.283.037<0.05治疗后6.59±1.752.07±0.357.566<0.05胰岛素(uU/ml)餐前 治疗前9.57±1.756.28±1.344.298<0.05治疗后22.82±13.7310.85±2.138.269<0.05餐后1h 治疗前20.60±7.7811.14±1.286.253<0.05治疗后48.68±13.3814.29±2.0312.596<0.05餐后2h 治疗前26.59±10.6413.03±1.798.568<0.05治疗后65.49±16.6418.24±2.5016.353<0.05
2.3 两组患者治疗前后HbA1c和血糖水平比较 两组患者治疗前后HbA1c﹑空腹血糖和2h血糖水平对比均无明显差异(P>0.05),两组患者治疗后HbA1c﹑空腹血糖和2h血糖水平均明显低于治疗前,且均有统计学差异(P<0.05),见表3。
表3 两组患者治疗前后HbA1c和血糖水平比较
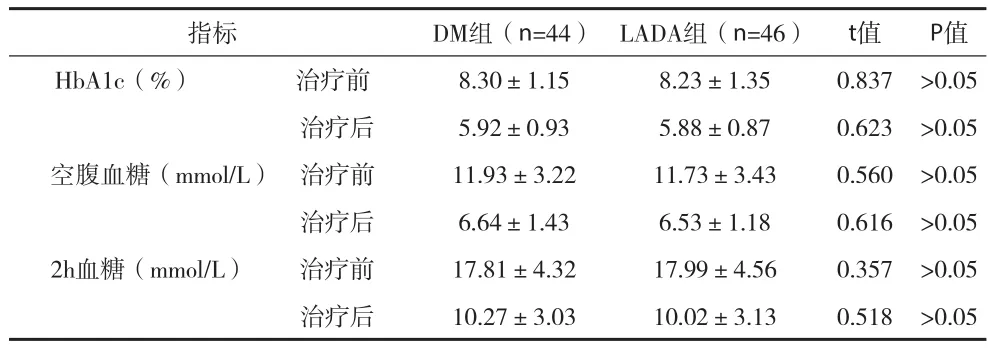
表3 两组患者治疗前后HbA1c和血糖水平比较
指标DM组(n=44)LADA组(n=46)t值P值HbA1c(%) 治疗前8.30±1.158.23±1.350.837>0.05治疗后5.92±0.935.88±0.870.623>0.05空腹血糖(mmol/L) 治疗前11.93±3.2211.73±3.430.560>0.05治疗后6.64±1.436.53±1.180.616>0.05 2h血糖(mmol/L) 治疗前17.81±4.3217.99±4.560.357>0.05治疗后10.27±3.0310.02±3.130.518>0.05
3 讨论
糖尿病的发病率随着人口老龄化的加剧﹑饮食结构的改变和人民生活水平的不断提高而逐渐上升。10%~15%的DM为LADA,与2型DM在早期临床症状方面相似,是一种自身免疫疾病,是由T淋巴细胞介导的,发病机制属于1型DM的一种亚型。患者胰岛素自身抗体在LADA患者中呈阳性,老年人为好发群体,胰岛素β细胞功能被自身免疫所破坏。患者机体内部存在严重破坏胰岛素β细胞的胰岛细胞抗体(ICA)﹑GAD-Ab等,常伴有血管﹑神经﹑肾﹑心等慢性系统损伤,对免疫系统造成严重影响,患者生活质量受到严重影响[5]。
DM治疗方法近年来主要为胰岛素强化方法,主要是通过运用胰岛素泵注射胰岛素3~4次/d,调整胰岛素剂量,控制血糖在正常水平[6]。胰岛素β细胞功能在LADA早期未完全丧失,有可能逆转。胰岛素β细胞功能可通过胰岛素强化方法尽早调节,胰岛素β细胞由于高血糖产生的毒性作用可在短时间逆转,增加胰岛素分泌量,恢复胰岛β细胞功能,减轻胰岛素β洗标的负担,减少胰岛素分泌。以往研究表明,胰岛素β细胞与DM发病年龄呈负相关,HbA1c及FPG与DM发病年龄呈正相关[7]。由于老年患者体力活动较少,脂肪分布异常,抑制了脂肪组织和骨骼肌组织摄入胰岛素,导致患者不耐受于葡萄糖,对胰岛素不敏感,高血脂和高血糖持续存在并恶化,严重损伤胰岛β细胞功能。胰岛素治疗早期应用可对胰岛素免疫功能进行有效保护,减缓胰岛素功能破坏速度,减少炎症反应,诱导机体免疫耐受[8]。高浓度的葡萄糖可加速β细胞衰竭,增加β细胞的复合,使胰岛β细胞受刺激而产生大量胰岛素,加强抵抗胰岛素,有效抑制外周组织对胰岛素的敏感性[9]。胰岛素强化方法可延缓胰岛β细胞衰竭,促进胰岛β细胞功能恢复,使胰岛β细胞休息空间足够,胰岛β细胞负荷减轻,改善胰岛素抵抗状态,使患者血糖水平得到有效控制[10]。本研究结果显示,胰岛素强化方法可提高胰岛β细胞功能,改善胰岛素抵抗,保护胰岛β细胞,使自身免疫性β细胞T细胞介导的损坏过程受到中断,患者免疫失控现象得到纠正。
综上所述,应用胰岛素强化方法治疗老年LADA患者在临床疗效方面明显优于2型DM患者。
[1] 林南生.胰岛素强化治疗老年隐匿性自身免疫性糖尿病的疗效及对胰岛β细胞功能的影响.中国老年学杂志,2014,34(13):3609-3611.
[2] 吴丽芳,陈轩芹.胰岛素强化治疗对2型糖尿病患者血清CA19-9、hs-CRP的影响.浙江医学,2014,1(19):1635-1637.
[3] 吴敏,杨宏山,黄淑玉.新诊断2型糖尿病患者谷氨酸脱羧酶抗体、胰岛细胞抗体和胰岛素自身抗体联合筛查成人隐匿性自身免疫性糖尿病的意义.中国糖尿病杂志,2013,21(11):1018-1020.
[4] 梁波,李良毅,林家煜,等.老年隐匿性自身免疫性糖尿病与2型糖尿病临床特征对比分析.中华老年医学杂志,2014,33(8):877-880.
[5] 任智慧,向宇飞,周智广.中国成人隐匿性自身免疫糖尿病防治形势严峻.中华医学信息导报,2013,28(14):20-21.
[6] Katahira M,Hanakita,Ito T,et al.The age of onset of diabetes and glutamic acid decarboxylase titer measured long after diagnosis are associated with the clinical stage of slow-onset type 1 diabetes.Diabetes research and clinical practice,2013,99(2):93-97.
[7] Sameer D Salem, Riyadh Saif-Ali, Sekaran Muniandy, et al.Comparison of Adults with Insulin Resistance(IR)in Latent Autoimmune Diabetes Versus IR in Glutamic Acid Decarboxylase Antibody-negative Diabetes.Annals of the Academy of Medicine, Singapore, 2014,43(2):107-112.
[8] 闫淑芳,袁慧娟.门冬胰岛素联合甘精胰岛素治疗LADA的疗效观察.河南医学研究,2015,24(8):42-44.
[9] Andersen MK,Hrknen T,Forsblom C,et al.Zinc transporter type 8 autoantibodies(ZnT8A):Prevalence and phenotypic associations in latent autoimmune diabetes patients and patients with adult onset type 1 diabetes.Autoimmunnity,2013,46(4):251-258.
[10] 赵莹莹.胰岛素强化方法治疗成人隐匿性自身免疫性糖尿病老年患者的疗效及其对胰岛β细胞功能的影响.糖尿病新世界,2016,5(13):116-118.
Objective To compare the β-cell function and clinical effi cacy of intensive insulin therapy of elderly patients with type 2 DM and LADA. Methods 44 type 2 DM patients of our hospital between February 2011 and June 2015 were selected as DM group,while 46 LADA patients contemporaneous as LADA group . Intensive insulin therapy were applied to all patients,the β-cell function pre-treatment and post-treatment,fasting,1 hour postprandial and 2 hours postprandial C-peptide,insulin,HbA1c,glucose pre-treatment and post-treatment were compared . Results The HOMA-IS level of DM group pre-treatment and post-treatment were all much higher than LADA group(P<0.05). The post-treatment HOMA-IS level of two groups were both much higher than pre-treatment(P<0.05). The pre-treatment and post-treatment fasting,1 hour postprandial and 2 hours postprandial C-peptide,insulin level of DM group were much higher than LADA group(P<0.05). The post-treatment fasting,1 hour postprandial and 2 hours postprandial C-peptide,insulin level were much higher than pre-treatment(P<0.05). The pre-treatment and post-treatment HbA1c,fasting glucose and 2 hours postprandial of two groups had no statistical difference(P>0.05). The post-treatment HbA1c,fasting glucose and 2 hours postprandial of two groups were much less than pre-treatment(P<0.05). Conclusion The effect of insulin intensive therapy on elderly patients with LADA is signifi cantly better than that of patients with type 2 DM .
Latent autoimmune diabetes in adults Intensive insulin therapy β-cell function
310006 杭州市第一人民医院内分泌科



