周世菊,吕亮亮,谢家和
(1.赣南医学院2019级硕士研究生;2.赣南医学院第一附属医院心血管内科;3.心脑血管疾病防治教育部重点实验室,江西 赣州 341000)
冠状动脉瘘是一种少见的解剖畸形,指冠状动脉主干或其分支与心腔、血管结构之间的异常通道,患者年轻时可无任何不适,随着年龄增长,瘘管增大,血液分流量大小、瘘管走形的不同,心脏可在舒张期因血流分流而使远端冠状动脉灌注压下降,出现“冠状动脉盗血”现象,本例患者通过冠状动脉造影、超声心动图、心脏增强磁共振、左室测压术等多方面检查,明确诊断非梗阻性肥厚型心肌病合并冠状动脉-左室瘘,目前肥厚型心肌病与冠状动脉瘘关系的报道甚少,本文通过回顾性分析1 例非梗阻性肥厚型心肌病并冠状动脉瘘的临床资料并文献学习,探讨肥厚型心肌病并冠状动脉瘘诊治体会,以提高对该病的认识。
1 临床资料
患者,女性,54 岁,因“上腹部疼痛22 小时”入院。患者既往有多次心悸、全身冒汗、恶心、呕吐等不适,均未重视及就诊。2021年1月26日23时无明显诱因突然出现上腹部疼痛,呈绞痛,伴恶心、呕吐,呕吐物为非喷射状胃内容物,呕吐后患者自感症状稍缓解,伴全身冒汗、头晕,无视物旋转、肢体无力麻木,无晕厥、黑蒙,无咳嗽、咳痰等不适,自予“感冒药”“胃药”等药物治疗后未见明显缓解,曾于当地医院就诊,自诉为室性心动过速,具体诊治情况不详。于2021年1月27日19时58分至我院急诊科,完善检查:20 时22 分TNI 11.67 ng·mL-1(正常值0~0.3 ng·mL-1),NT-proBNP 9 298.5 pg·mL-1(正常值0~300 pg·mL-1)。心电图:窦性心律,完全性右束支传导阻滞,ST-T 改变(Ⅱ、Ⅲ、aVF、V4-V6 导联ST段水平型压低,aVR导联ST段抬高)(图1)。拟诊为急性心肌梗死,于20 时41 分完善冠状动脉造影术,结果提示冠状动脉呈右冠优势性,无冠状动脉粥样硬化和狭窄,同时可见造影剂从第一对角支远端血管流入左室,显示第一对角支-左室瘘(图2)。患者自诉既往无家族性疾病史及器质性心脏病病史。查体:体温36.7 ℃,脉搏70 次/分,呼吸频率20 次/分,血压149/87 mmHg,叩诊心界增大,心律齐,心音正常,各瓣膜听诊区未闻及明显杂音,余查体未见明显异常。2021年1月28日超声心动图:LADd 43 mm,LADs 50 mm,LVDd 46 mm,RADs 39 mm,RVDd 19 mm,IVS 14 mm,LVPW 10.1 mm,EF 67%,左房增大,余心腔内径正常,左室呈非对称性肥厚,室间隔显着增厚,心尖形态正常。M 型示收缩期二尖瓣瓣叶曲线C-D 形态正常,左室流出道Vmax 0.8 m·s-1(图3)。2021年1月29日动态心电图:(1)窦性心律;(2)偶发房性早搏,部分成对,短阵房性心动过速;(3)偶发性交界性逸搏击;(4)频发性多源性室性早搏,部分成对;(5)完全性右束支传导阻滞。2021年1月29日心肌磁共振检查(平扫+增强):左心房增大,左心室不大(左房前后径51 mm,左室舒张末期横径48 mm),室间隔明显增厚,约24~28 mm(图4),左心室下壁12~15 mm,前壁7~11 mm,室壁收缩运动减弱,室间隔舒张运动减弱,延迟增强室间隔可见多发斑片状明显强化。患者经抗血小板、改善心肌重构、营养心肌、改善循环等治疗后,于2021年2月3日行第一对角支-左室瘘介入封堵术、左室测压术。左室测压为130/9 mmHg(平均54 mmHg),升主动脉测压为122/74 mmHg(平均92 mmHg),测压结果提示未见明显压差,无肥厚型心肌病化学消融术治疗指征,行对角支-左室瘘封堵术后出院(图5)。
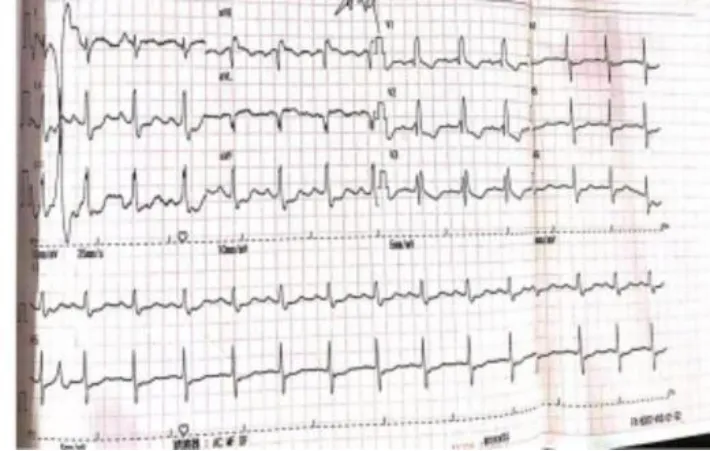
图1 心电图(入院时)
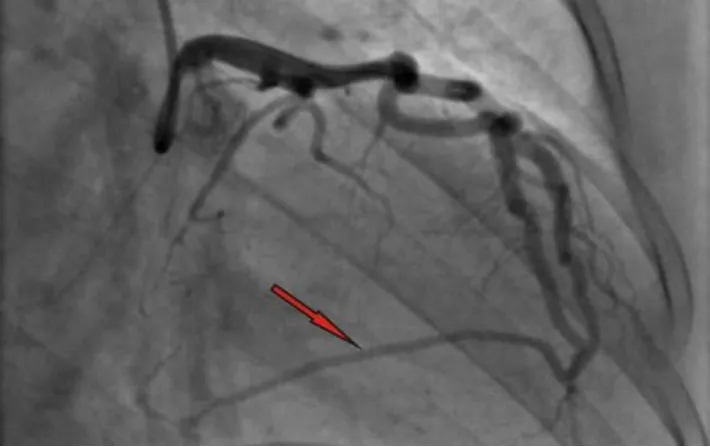
图2 冠状动脉造影(术前)
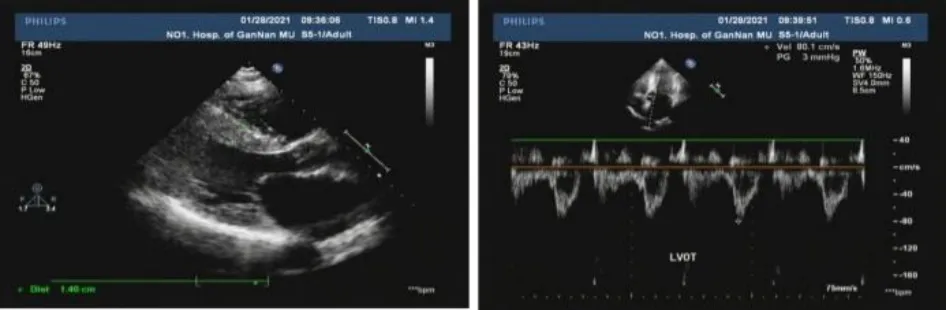
图3 心脏彩超
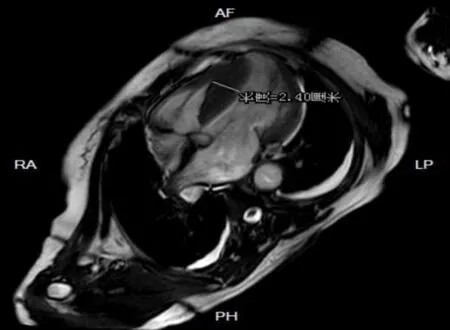
图4 心脏磁共振

图5 冠状动脉瘘封堵术(术后)
2 讨 论
冠状动脉瘘(Coronary artery fistula,CAF)是一种少见的解剖畸形,指冠状动脉主干或其分支与心腔(冠状动脉-心腔瘘)、大血管(冠状动脉-动脉或静脉瘘)或其他血管(冠状动脉-肺血管瘘等)结构之间的异常通道[1],总人群患病率约0.002%,约占先天性心脏病0.2%~0.4%[2]。CAF 可分为先天性和获得性,主要以先天性为主,是指在胎儿胚胎发育过程中心血管系统心肌窦状间隙退化不全而形成,常伴有其他先天性心脏病,如法洛四联症、动脉导管未闭、房间隔缺损、室间隔缺损等,约50%起源于右冠状动脉,终止于右室[3],而继发性CAF则可由心脏疾病、手术及创伤所致[4-5]。
CAF 患者的临床表现和体征高度可变,缺乏特异性,通常通过冠脉造影或超声心动图检查而偶然被发现。超声心动图通过彩色多普勒血流成像易将瘘管分流量大者分辨出来,并确定其具体走形及接受腔,然而对于血流量小者并无明显益处。目前冠状动脉造影仍是诊断冠状动脉瘘的金标准,可有助于明确解剖结构、走形、数量分布、起源及终止位置。CAF 临床上表现为单一或多个不典型症状,如胸闷、心悸、呼吸困难等,患者年轻时可无任何不适,随着年龄增长,瘘管增大,血液分流量大小、瘘管走形的不同,心脏在舒张期过程中血流分流至其接受腔部位(心腔或其他血管),使远端冠状动脉灌注压下降,所供血区域血供明显减少,导致心肌缺血、缺氧,即“冠状动脉盗血”,症状可表现为类似冠状动脉粥样硬化性心肌病所致的心绞痛[4,6-9]。其他可出现心功能不全、血栓生成、感染性心内膜炎、肺动脉高压、瘘管破裂等临床并发症[10]。多数冠状动脉瘘患者可于心前区闻及收缩期及舒张期连续性杂音,杂音部位及响度与冠状动脉瘘引入部位及血流压差密切相关。
冠状动脉瘘和肥厚型心肌病都可独立导致心肌缺血及心绞痛,我们发现一种罕见联系,这两者可能会因“冠状动脉盗血”共同引起心肌血氧需求与供应失衡,进而引起严重的心脏并发症。目前关于肥厚型心肌病与冠状动脉瘘关系的报道甚少,众所周知,肥厚型心肌病病理表现为心肌细胞排列紊乱、间质纤维化、心肌间质小冠状动脉异常等[11],因此目前存在两种假说,仍待人们证实:⑴瘘管的形成是否与肥厚型心肌病病理变化相关;⑵亦或是心肌肥厚与冠状动脉与心室之间血流的容量超负荷的代偿性反应相关[5,8,12-14],心脏活检或许有助于找出心肌病与冠状动脉瘘这两种不同疾病之间关系的机制。
冠状动脉瘘最佳治疗方案在很大程度上取决于患者年龄、冠状动脉瘘的解剖类型、瘘管血液分流量大小、临床症状及其有无继发性并发症等。对于瘘管分流量较小且无症状患者可进行长期密切随访,认为瘘管有自发性闭合的机会,但仅约1%,其机制可能与血管肌性闭合有关[15]。对于有临床症状或出现并发症患者,如心肌缺血、心律失常、心力衰竭或细菌性心内膜炎等,都应该进行瘘管干预治疗[16],如外科手术及介入手术。外科手术可分为瘘管结扎术、经心腔瘘管修补术及冠状动脉修补术,对于复杂瘘、瘘管迂曲复杂者外科手术基本都适用[6],但基于其创伤大,出血量多,1983年REIDY J F等[17]首次成功开展了第1例经导管冠状动脉瘘封堵术。随着冠状动脉瘘介入技术日趋成熟,目前已有多种封堵器,如可脱卸球囊、弹簧栓子、Amplatzer 封堵器、带膜支架等,可早期进行手术治疗以预防心内膜炎及其他并发症[18]。
肥厚型心肌病(Hypertrophic cardiomyopathy,HCM)是一种以左心室壁增厚为特征的心肌疾病,根据左室流出道与主动脉峰值压力阶差(left ventricular outflow tract gradient,LVOTG),分为梗阻性HCM、隐匿性HCM 及非梗阻性HCM。2020 AHA/ACC 肥厚型心肌病诊断及治疗指南指出,当肥厚型心肌病合并有心脏骤停或持续性室性心动过速(Ventricular tachycardia,VT)时可建议安装植入型心律转复除颤器(Implantable cardioverter defibrillator,ICD),而成年肥厚型心肌病患者出现以下任一条高危因素,建议植入ICD:(1)≤50岁近亲属HCM相关的心脏性猝死;(2)任何左心室段左室肥厚≥30 mm;(3)至少一次与心律失常相关的晕厥;(4)左心室心尖部室壁瘤;(5)左心室收缩功能障碍[19]。本例患者为老年女性非梗阻性肥厚型心肌病,磁共振提示左心室下壁12~15 mm,前壁7~11 mm,室间隔厚度24~28 mm,动态心电图检查未见持续性/非持续性VT,上述特征均不符合,因此暂不考虑安装ICD 治疗,若患者随访过程中出现持续性室性心动过速,置入ICD可作为预防心脏性猝死的首要选择。
由于肥厚型心肌病合并冠状动脉瘘少见,尚未出台任何指南可供指导性治疗。本例患者首发症状不典型,以腹痛为首要症状入院,心电图提示多个导联ST 段压低,同时伴有心肌标志物升高,符合心肌梗死诊断,且详细询问患者,自诉发病前未有明显情绪激动、劳累、感染等诱发因素,排除心肌炎、应激性心肌病等疾病。急诊冠状动脉造影检查未见明显血管病变,不符合冠状动脉粥样硬化性心脏病诊断,且二次手术行左室测压术时未发现流出道明显狭窄。当非梗阻性肥厚型心肌病患者出现VT时,因其固有存在第一对角支-左室瘘,舒张期时间大大缩短导致心肌灌注明显减少,心肌耗氧量增加而表现为心肌缺血、损伤,以至于患者出现心肌梗死。临床上对于心电图ST-T 段变化患者,冠心病可作为首要排除诊断,另外其他心脏影像学检查也可积极完善以免漏诊及误诊。冠状动脉瘘在临床上并非多见,但非梗阻性肥厚型心肌病并冠状动脉瘘致心肌梗死的病例更为少见,分享该病例,旨在进一步认识肥厚型心肌病与冠状动脉瘘的关系。



