吴晶晶,苏维娜,林清清
高危型人乳头瘤病毒E6/E7mRNA检测在宫颈锥切术后患者随访中的应用价值
吴晶晶,苏维娜,林清清
目的探讨高危型人乳头瘤病毒(HPV)E6/E7mRNA检测在宫颈锥切术后患者随访中的应用价值。方法对因CIN II~III接受宫颈锥切术的174例患者进行宫颈锥切术后3个月、6个月、12个月、18个月、24个月的定期随访,每次随访均同时行液基超薄细胞学检测(TCT)、HPVE6/E7mRNA和HPVDNA分型检测。如TCT≥非明确意义的不典型鳞状细胞(ASCUS)或HPVE6/E7mRNA或HPVDNA三项中有一项阳性,进行病理学检查。以病理学结果为“金标准”,与HPV DNA检测相比较,评价HPV E6/E7mRNA检测对宫颈锥切术后CINII~III诊断价值。结果以病理检查结果为“金标准”,HPV E6/E7mRNA和HPV DNA分型两种检测诊断CINII~III的灵敏度均为82.35%,但HPVE6/E7mRNA的特异度为89.74%,高于HPVDNA(48.72%),差异有统计学意义(P<0.01);阳性预测值为77.78%,高于HPV DNA(41.18%),差异有统计学意义(P<0.05)。结论高危型HPV E6/E7mRNA检测对宫颈锥切术后患者随访中有一定的应用价值,可有效指导阴道镜下宫颈活检的合理使用。
乳头状瘤病毒,人;宫颈上皮内瘤样病变;宫颈锥切术
近年来由于宫颈细胞学筛查的普遍应用,使宫颈癌和宫颈上皮内瘤变(CIN)得以早期发现和治疗。宫颈锥切术是CINII~III病变主要的治疗方法,但术后复发或病灶残留的概率达5%~15%[1],并多数发生在术后两年内,且锥切术后20年,仍有发生浸润性宫颈癌的危险。因此锥切术后长期随访并筛查出术后病变可能复发或残留的高危患者至关重要。高危型人乳头瘤病毒(HPV)感染是导致宫颈癌的最主要致病因素。目前国内宫颈锥切术后随访主要采用新柏液基超薄细胞学检测(TCT)联合HPV DNA分型检测。HPV E6/E7是病毒癌基因,HPVE6/E7 mRNA体现了癌基因活性程度。本研究对170例因CINII~III在福建医科大学附属第二医院接受宫颈锥切术的患者进行为期2年的随访,探讨高危型HPVE6/E7 mRNA检测在宫颈锥切术后患者随访中的应用价值。现将结果报道如下。
1 资料与方法
1.1一般资料收集2013年1月至2014年4月在本院收治的174例住院接受宫颈锥切术的患者作为研究对象,年龄25~59岁,平均41.97岁,所有患者术前均在门诊行宫颈活检术并病理证实为CINII~III级病灶,所有患者均顺利完成手术,术后病理回报切缘阳性4例,行全子宫切除术。其余170例患者均进行宫颈锥切术后3个月、6个月、12个月、18个月、24个月的定期随访。
1.2研究方法
1.2.1TCT检查方法用标准宫颈刷采集宫颈上皮脱落细胞,采集样本后的毛刷放入细胞保存液中,细胞标本用美国Cytyc公司生产的ThinPrep2000液基细胞仪自动制片机制片,制成直径约2 cm的薄层细胞涂片,经95%酒精固定,巴氏染色,在光学显微镜下盲法阅片。宫颈细胞学诊断按照国际癌症协会推荐的TBS(2001)分类法。
1.2.2高危型HPVE6/E7mRNA检测采用TCT剩余标本,采用高危型HPV E6/E7mRNA检测试剂盒(购自科蒂亚生物技术公司),严格按照试剂盒说明进行操作。采用QuantiVirusTM冷光仪检测。检测结果为光子数,经计算软件转换为拷贝数,≥1 copy/ml为阳性。
1.2.3HPVDNA分型检测采用PCR反向点杂交技术。使用HPV深圳亚能生物技术有限公司的HPV专用毛刷、细胞保存液、试剂盒和仪器。运用HPV专用毛刷取材,将鳞柱上皮交界处和宫颈管采集的细胞刷洗在HPV专用取样瓶中。严格按照试剂盒说明进行操作。
1.2.4随访方法每次随访均同时行TCT、HPV E6/E7mRNA和HPV DNA分型检测。如TCT≥非明确意义的不典型鳞状细胞(ASCUS)或HPV E6/ E7mRNA或HPVDNA三项中有一项阳性,进行阴道镜检查根据情况行宫颈活检术及宫颈管内搔刮术。如阴道镜下活检病理结果正常继续随访,如发现异常根据病理结果作相应处理。病理结果为CINII+(包括CINII、CINIII、浸润癌),判定为残留或复发。
1.3统计方法采用SPSS 17.0统计软件进行统计学分析,计数资料及敏感度、特异度、阳性预测值、阴性预测值比较采用2检验。P<0.05为差异有统计学意义。
2 结果
2.1TCT、HPVE6E7mRNA、HPV DNA及病理检查结果170名患者中,TCT结果正常126例(74.12%),≥ASCUS44例(25.88%);HPV E6E7mRNA阳性18例(10.59%);HPVDNA阳性34例(20%)。56例进行阴道镜检查根据情况行宫颈活检术及宫颈管内搔刮术,根据病理结果分为正常~CINI组以及CINII+组,病理检查结果与HPV E6/ E7mRNA、HPV DNA分型检测结果关系见表1。
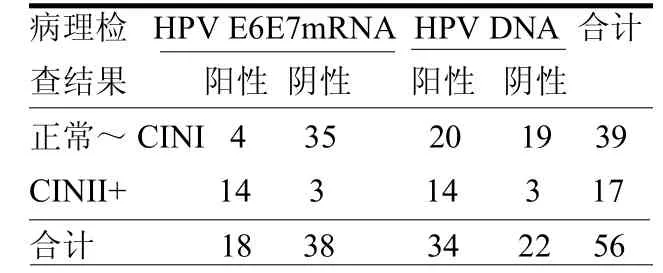
表1 病检结果与HPV E6E7mRNA、HPV DNA检测结果例
2.2HPV E6/E7mRNA、HPV DNA两种检测方法对CINII+的诊断价值以病理检查结果为“金标准”,两种方法检测诊断CINII+的灵敏度均为82.35%,但HPV E6/E7mRNA的特异度为89.74%,高于HPV DNA(48.72%),差异有统计学意义(X2=14.06,P<0.01);阳性预测值为77.78%,高于HPVDNA(41.185),差异有统计学意义(X2=6.34,P<0.05);阴性预测值为92.11%,也高于HPV DNA(86.36%),但差异无统计学意义(X2=0.07,P>0.05)。见表2。

表2 两种方法检测CINII+的灵敏度、特异度、阳性预测值及阴性预测值比较%
3 讨论
高危型HPV持续感染是宫颈癌及癌前病变CIN发生发展的首要因素,基于不少研究发现,单独TCT等细胞学检查在CIN术后随访中存在较多的假阴性率和假阳性率[2-3]。目前对国内宫颈锥切术后随访主要采用TCT联合HPV DNA检测。但HPV DNA检测只是病因检测,无法判断病毒的活动程度,不能对宫颈病变的进展进行风险评估。本研究对CIN术后随访中发现异常的56例患者行宫颈活检病理检查,HPV DNA检测CINII+具有较高的敏感度(82.35%)和阴性预测值(86.36%),但其特异度(48.72%)及阳性预测值(41.18%)较低,与Broccolo等[4]研究相符。进行HPVDNA检测可能导致过多患者进行不必要的阴道镜及宫颈活组织检查,给患者造成不必要的伤害和负担。
HPV E6/E7mRNA是病毒癌基因,与宿主细胞的抑癌基因P53和Rb相结合,导致细胞周期控制失常发生癌变。宫颈病变恶性进展的关键因素是E6E7的过表达,许多研究者提出对E6E7癌蛋白表达过程中反映其转录活性的E6E7mRNA进行检测可能更能预测病情的进展[5-6]。本研究发现HPV E6/ E7mRNA检测与HPV DNA检测CINII+比较,灵敏度、阴性预测值差异无统计学意义(P>0.05),特异度为89.74%,明显高于HPVDNA检测的48.72%,阳性预测值为77.78%,也高于HPV DNA检测的41.18%,与Persson等[7]研究相符。高特异性在一定程度上可降低假阳性率,提高准确度缩短诊断时间,减少阴道镜转诊率,避免过多随访中的过度诊断和过度治疗等不必要的损害及经济费用,可减轻患者心理负担和痛苦。高危型HPVE6/E7mRNA检测与HPVDNA分型检测相当的敏感度也保证了对CINII+具有较高的辨别能力,使其漏诊的风险并不高于HPVDNA检测。2006年,欧洲生殖器感染及肿瘤研究组织已取得共识,认为HPVE6/E7mRNA检测应作为筛查宫颈癌的一个重点研究对象[8]。目前已有多个国家开始进行宫颈HPVE6/ E7mRNA大规模筛查,并积累临床资料。
因此,本研究认为高危型HPV E6/ E7 mRNA检测在宫颈锥切术后患者随访中有一定的应用价值,可有效指导阴道镜下宫颈活检的合理使用。由于本研究涉及样本量较小,HPV E6/E7mRNA与组织病理诊断上宫颈病变严重程度的关系尚未证实,尤其是对于HPVDNA和HPV E6/E7mRNA均阳性而病理检查正常的患者更需进行随访观察。
[1]曹泽毅.中华妇产科学[M].3版.北京:人民卫生出版社,2014:2108.
[2]JainS,TsengCJ,HorngSG,etal.Negative predictive value of human papillomavirus test following conizationof the cervix uteri[J].Gynecol Oncol,2001,82(1):177-180.
[3]Paraskevaidis E,Koliopoulos G,AlamanosY,et al.Humanpapillomavirustesting and the outcome of treatment forcervical intraepithelialneoplasia[J].Obstet Gynecol,2001,98(5):833-836.
[4]BroccoloF,FusettiL,RosiniS,etal.ComparisonofoncogenicHPVType-specificviral DNAloadandE6E7mRNAdetectionin cervical samples:Results from a multicenter study[J].JournalofMedicalVirology,2013,85(3):472-482.
[5]Argyri E,Tsimplaki E,Daskalopoulou D,et al.E6E7mRNA expression of high-risk HPV types in 849 Greek women[J].Anticancer Research,2013,33(9):4007-4011.
[6]TjalmaWA,DepuydtCE.Cervical cancer screening:whichHPV test should be used L1 or E6/E7[J]?European Journal of Obstetrics&Gynecology and Reproductive Biology,2013,170(1):45-46.
[7]PerssonM,BrismarWendel S,LjungbladL,et al.High-riskhuman papillomavirus E6/ E7mRNAandL1DNAasmarkersofresidnal/recurrent cervical intraepithelial neoplasia[J].Oncol Rep,2012,28(1):346-352.
[8]Cuschieri K,Wentzensen N.Human popillomavirus mRNA and p16 detection as biomarkers for the improved diagnosis of cervicalneoplasis[J].CancerEpidemiology Biomarkers&Prevention,2008,17(10):2536.
(本文编辑:姜晓庆)
10.3969/j.issn.1671-0800.2016.09.041
R737.33
A
1671-0800(2016)09-1204-03
泉州市科技计划项目(Z20130219)
362000福建省泉州,福建医科大学附属第二医院
林清清,Email:qzwjj1979 @163.com
2016-07-10



