刘爱辉 赵秀丽
德州市人民医院妇产科 253045
母婴同室是指婴儿产出后将产妇与婴儿24 h安置在同一房间,由产妇或家属进行婴儿的保暖、喂养及更换尿布等操作,护士在旁提供指导性建议,医疗及其他操作使产妇与婴儿分离时间不超过每天1 h〔1〕,但有研究指出〔2〕,母婴同室后,产妇由受到婴儿哭闹、探视人员增多、探视时间延长、喂养及照护需要等因素影响,其产后休息与睡眠会受到严重影响。另有研究指出〔3-4〕,我国剖宫产率可达50%以上,其作为一种创伤性应激手术,会给产妇带来生理及心理上的双重压力,造成其出现紧张、恐慌及焦虑等不良心理状态,进一步影响产妇休息与睡眠,导致其出现睡眠剥夺或睡眠障碍。而睡眠是人体最基本的生理需求,也是人恢复体力与精力的生理过程,加之产褥期是产妇产后身体机能、生殖器官及心理状态调适复原的敏感时期,产妇应保证良好睡眠,以促进机体器官各系统的恢复,出现睡眠紊乱不仅会影响产妇产后恢复,还会造成其出现对母亲角色适应不良、影响新生儿照顾与家庭生活、影响婴儿生长发育等不良母婴结局,甚至导致其出现或加重产后抑郁症〔5-6〕。基于此,本研究选取该院产科病房住院的100例剖宫产产妇为研究对象,对其睡眠质量先相关影响因素进行调查分析,以其为今后提升剖宫产后母婴同室产妇睡眠质量的护理措施作出参考,现报告如下。
1 对象与方法
1.1 研究对象
采用便利抽样法选取2018年10月至2019年8月在该院产科病房住院的100例剖宫产产妇为研究对象。纳入标准:①母婴同室并进行母乳喂养;②住院时间>4 d;③沟通意识良好,具备一定语言交流能力;④知情本次研究并签署知情同意书。排除标准:①既往有睡眠障碍或精神疾病史的产妇;②伴有产后并发症或并发症的产妇;③产后未使用麻醉镇痛泵的产妇;④研究途中因各种原因造成母婴分离或改为人工喂养的产妇。
1.2 方法
1.2.1研究工具 通过查阅相关文献内容自行设计基本资料问卷调查表对研究对象的临床资料及睡眠质量进行收集,临床资料包括年龄、文化程度、职业、家庭月收入、产次、婴儿性别、乳房胀痛、夜间母乳喂养、产后褥汗及夜间母乳喂养等。其他调查指标包括:匹兹堡睡眠质量指数量表、爱丁堡产后抑郁量表及焦虑自评量表。
1.2.1.1匹兹堡睡眠质量指数量表(PSQI)〔7〕该量表包含7个因子,分别为睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物及日间功能,由19个自评条目与5个他评条目,共24个条目组成,其中第19个自评条目与他评条目不参与计分,每个因子按0~3级计分,总分范围0~21分,评分越高表明睡眠质量越差,并以评分>7分为睡眠质量临界值。
1.2.1.2爱丁堡产后抑郁量表(EPDS)〔8〕该量表包含10个条目,分别为心境、乐趣、自责、焦虑、恐惧、失眠、应付能力、悲伤、哭泣及自伤,每条目按0~3级计分,总分范围0~30分,评分越高表明产后抑郁程度越严重,并以评分≥9分作为产后抑郁临界值。
1.2.1.3焦虑自评量表(SAS)〔9〕该量表共20个条目,包含5个反向评分条目与15个正向评分条目,采用1~4级评分法,分别表示没有或偶尔(1分)、少部分(2分)、相当多(3分)及绝大部分(4分),评分越高表明焦虑程度越严重,并以≥50分为SAS临界值。
1.3 资料收集及质量控制
开始研究前对研究对象进行统一培训,确保资料的真实性、准确性及规范性。获得产妇本人知情同意后,发放调查问卷并详细告知研究目的,对填写过程中所提出问题进行及时解答,匿名填写完成后收回。本次调查共发放调查问卷100份,排除0份无效问卷,收回有效问卷100份,收回有效率100.00%。
1.4 统计学方法
将PSQI评分>7分的产妇分为研究组,PSQI评分≤7分的产妇分为对照组。通过单因素方差分析基本资料及问卷调查指标影响剖宫产后母婴同室产妇睡眠质量的相关危险因素,通过多因素logistic回归分析影响其睡眠质量的独立危险因素。
2 结果
2.1 剖宫产后母婴同室产妇睡眠质量现状
本研究调查结果显示,100例剖宫产后母婴同室产妇中有50例产妇PSQI评分>7分,50例产妇PSQI评分≤7分,PSQI总平均评分为(10.41±1.18)分;其中各因子平均评分为:睡眠质量因子平均(1.95±0.71)分、入睡时间因子平均(0.89±1.27)分、睡眠时间因子平均(2.57±0.77)分、睡眠效率因子平均(2.41±0.92)分、睡眠障碍因子平均(1.34±0.47)分及日间功能因子平均(1.43±0.88)分,因本研究所选取产妇均进行母乳喂养,未使用催眠药物,故催眠药物因子不计入总评分。
2.2 剖宫产后母婴同室产妇睡眠质量的单因素分析
对剖宫产后母婴同室产妇睡眠质量的单因素分析结果显示,婴儿性别、家庭月收入、产次、乳房胀痛、切口或宫缩痛、夜间母乳喂养、夜间婴儿哭闹、产后褥汗、夜间巡房或护理、病房环境不适、对身份转变的担心、EPDS评分及SAS评分是影响剖宫产后母婴同室产妇睡眠质量的相关因素(P<0.05),见表1。
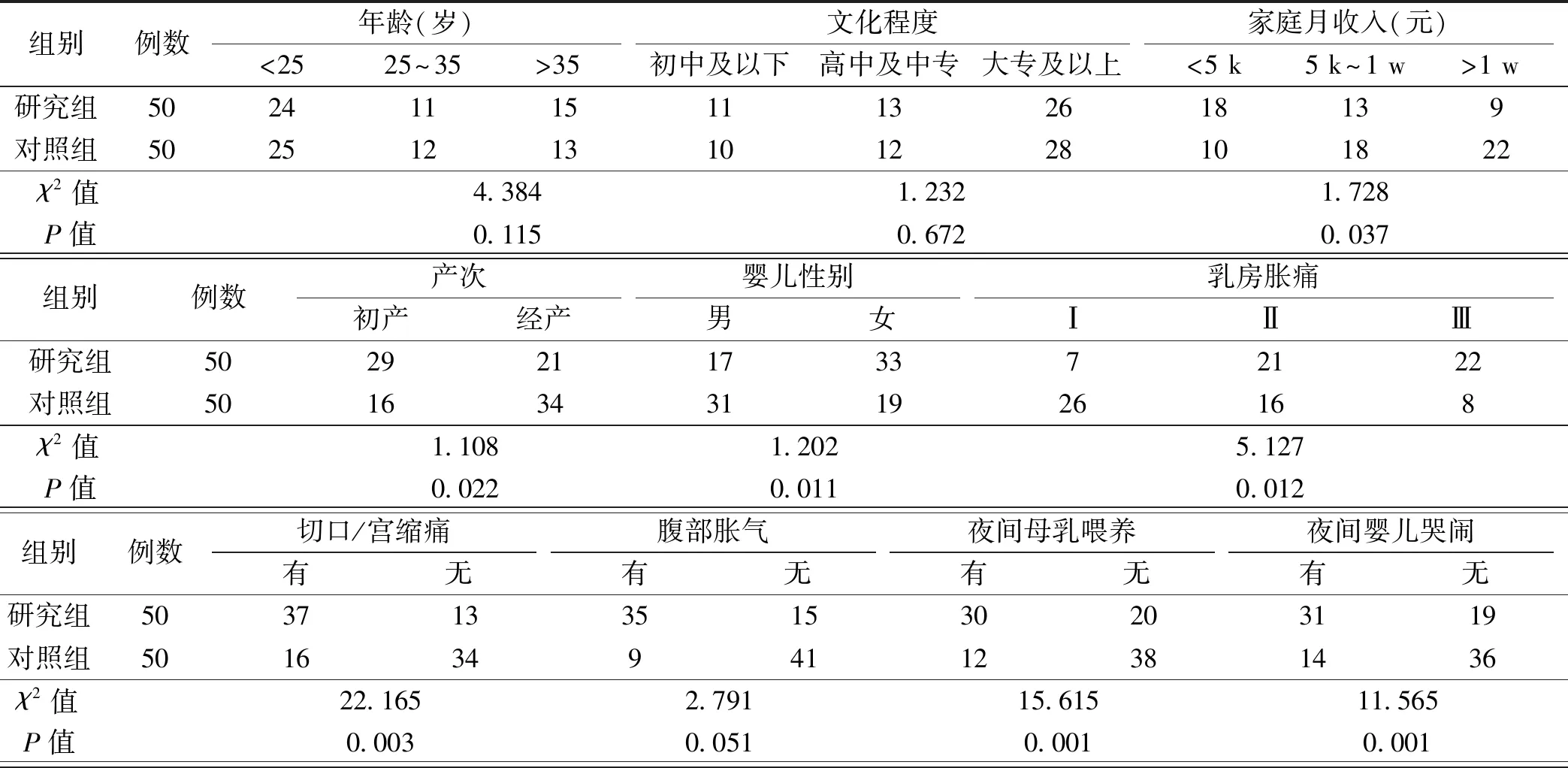
表1 剖宫产后母婴同室产妇睡眠质量的单因素分析
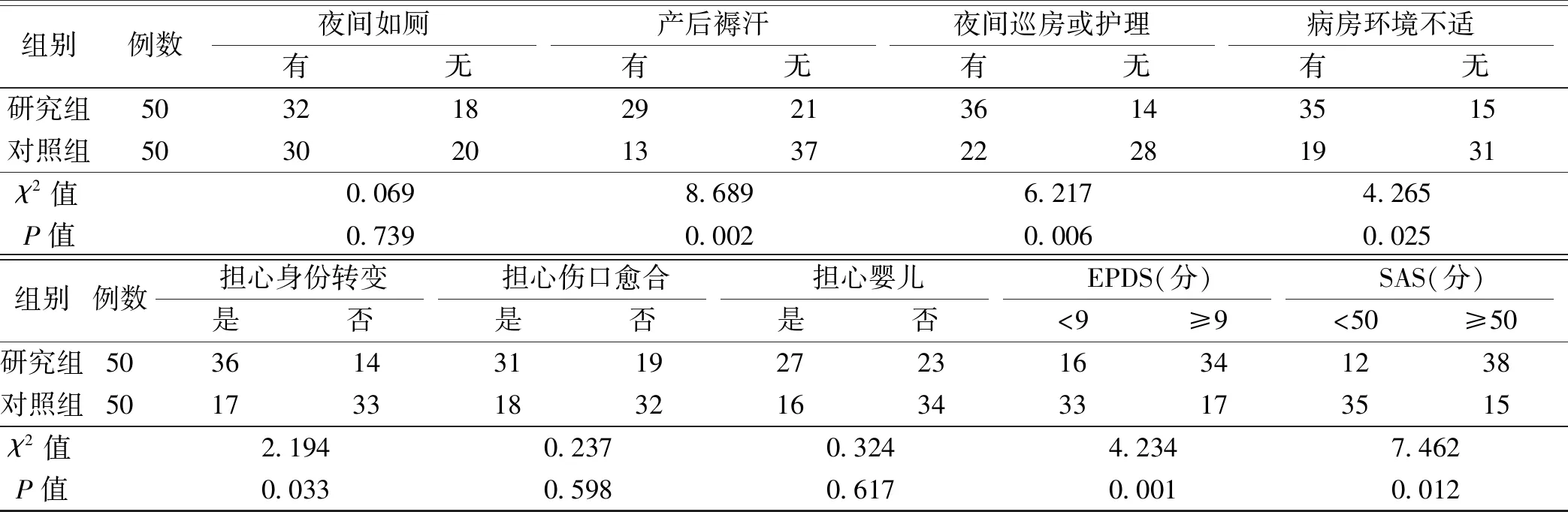
续表1 剖宫产后母婴同室产妇睡眠质量的单因素分析
2.3 剖宫产后母婴同室产妇睡眠质量的多因素分析
将剖宫产后母婴同室产妇睡眠质量作为因变量,将相关危险因素作为自变量进行多因素分析,赋值情况见表2;多因素分析结果显示,乳房胀痛、切口或宫缩痛及EPDS评分是影响剖宫产后母婴同室产妇睡眠质量的独立危险因素(OR>1,P<0.05),见表3。

表2 影响因素赋值

表3 剖宫产后母婴同室产妇睡眠质量的多因素分析
3 讨论
产妇产后康复的重要基础是充足的休息及高质量的睡眠〔10〕,但产妇产后在体内激素水平剧烈改变、产后适应不良、剖宫产手术及照护婴儿过度疲劳等多重因素的影响下,通常存在不同程度的睡眠障碍〔11〕,有研究指出〔12-13〕,约有69.2%的产妇产后6 w内睡眠习惯发生改变,主要表现为:夜间睡眠时间减少、睡眠持续时间减少、夜间频繁觉醒、睡眠功率紊乱及睡眠效率降低等,而剖宫产产妇因切口疼痛、腹部胀气及活动受限等特性影响,较之自然分娩更易发生睡眠障碍。本研究调查结果显示,100例剖宫产后母婴同室产妇中有50例产妇PSQI评分>7分,50例产妇PSQI评分≤7分,PSQI总平均评分为(10.41±1.18)分;其中各因子平均评分为:睡眠质量因子平均(1.95±0.71)分、入睡时间因子平均(0.89±1.27)分、睡眠时间因子平均(2.57±0.77)分、睡眠效率因子平均(2.41±0.92)分、睡眠障碍因子平均(1.34±0.47)分及日间功能因子平均(1.43±0.88)分,此外多因素分析结果显示,乳房胀痛、切口或宫缩痛及EPDS评分是影响剖宫产后母婴同室产妇睡眠质量的独立危险因素,对以上独立因素进行分析,具体如下。
3.1 乳房胀痛对剖宫产后母婴同室产妇睡眠质量的影响
产妇产后3~7 d通常可出现双乳胀满、硬结及疼痛等症状〔14〕。本研究结果显示,伴有乳房胀痛的产妇其睡眠质量明显越差(P<0.05)。分析其原因可能为:促进乳腺生长发育及乳汁分泌的主要激素是催乳素〔15〕,当产妇日间母乳喂养较少或夜间不喂养时,由于催乳素的增加,产妇极易产生焦虑情绪,导致其入睡困难;此外另有研究指出〔16〕,剖宫产产妇产后乳房胀痛的发生率明显高于自然分娩产妇。因此,护理人员因鼓励剖宫产产妇与婴儿早接触、早吸吮及早开奶,指导其适当增加夜间喂养次数,以缓解乳房过度充盈导致的胀痛并促进乳汁分泌,其次应教导产妇乳房按摩及正确挤奶手法以缓解乳房胀痛带来的不适感,如:①乳房按摩:使用40~50 ℃毛巾热敷双侧乳房5 min,一只手托住乳房,另一只手四指并拢沿顺时针或逆时针旋转按摩;一只手呈“C”形托住乳房,微微振动乳房,并逐渐加大振动幅度,另一只手拇指、食指及中指三指指腹沿乳晕向乳头方向纵向梳理。②挤奶手法:挤奶前充分清洁双手,取侧卧位或坐位,先用热毛巾热敷乳房5 min,一只手托起乳房,双手交替自上而下按摩乳房,随后将食指放在乳头及乳晕下方,其他手指托住乳房,拇指及食指向胸壁方向下压,然后向乳头方向挤压。
3.2 切口或宫缩痛对剖宫产后母婴同室产妇睡眠质量的影响
疼痛是病人手术后的共同特征,而剖宫产产妇除手术切口疼痛外还要忍受子宫收缩带来的宫缩痛〔17〕。本研究结果显示,伴有切口疼痛或宫缩痛的产妇其水电质量明显越差(P<0.05)。分析其原因可能为:剖宫产数小时后,麻醉作用逐渐消退,持续且强烈的切口疼痛及宫缩痛导致产妇正常睡眠被干扰或中断,而清醒状态下其对疼痛的敏感性最大,形成恶性循环;疼痛一方面使产妇肾上腺素、甲状腺素及皮质醇等激素大量分泌,另一方面抑制其胰岛素的分泌,以上激素的异常分泌状态又会使机体出现应激反应,从而影响产妇睡眠质量〔18〕;疼痛还会使产妇出现焦虑、烦躁及紧张等负面情绪,同时,入睡状态下体位的改变还有可能加剧疼痛,导致产妇难以入睡。因此,护理人员应重视术前宣教与疼痛护理,使产妇对疼痛有充分的心理准备,如:①详细讲解术后出现疼痛的原因及持续时间,及时缓解产妇的负面情绪,稳定其心理与机体状态,以增强其对疼痛的耐受性;②指导产妇术后6 h取半侧卧位,次日取半坐卧位,以减轻切口缝合处张力,教导产妇翻身活动时用手轻轻按住伤口,以减少所引起的疼痛;③指导产妇倾听舒缓、简单的轻音乐或古典音乐,以帮助其放松心情,减少疼痛感。
3.3 EPDS评分对剖宫产后母婴同室产妇睡眠质量的影响
产后抑郁是指产妇在产褥期出现明显的抑郁症状或典型抑郁发作,其表现有情绪低落、无精打采、多婴儿健康过分担忧、自暴自弃、充满敌意、母乳喂养主动性降低、易疲倦及入睡困难等〔19〕。本研究结果显示,EPDS评分越高的产妇其睡眠质量明显越差(P<0.05)。分析其原因可能为:引起产妇产后的因素有很多,既往研究提示〔20-21〕,剖宫产、经济状况、新生儿健康状况、新生儿性别及担心无法适应母亲身份等因素均可导致产妇出现产后抑郁,而本研究结果也证实这一观点,即婴儿性别、家庭月收入、产次、乳房胀痛、切口或宫缩痛、夜间母乳喂养、夜间婴儿哭闹、夜间巡房或护理及对身份转变的担心等为影响剖宫产后母婴同室产妇睡眠质量的相关因素,这些因素共同作用下会给产妇带来沉重的心理负担,导致其长期处于焦虑恐慌等负面情绪状态,从而使其正常睡眠受到影响,而持续的睡眠剥夺会进一步加重其负面情绪,形成恶性循环,进一步影响其睡眠质量。因此,护理人员因重视重视孕期保健工作,提高产妇对相关健康知识的认知,定期与产妇进行沟通交流,密切关注产妇身心变化情况,及时采取有效干预措施疏导其心理负担,并取得家属的支持与配合,鼓励家属多关心产妇,为产妇营造舒适和谐的家庭环境,让产妇感受到来自家庭的重视与尊重,此外,在产妇情绪剧烈波动时,通过教导其音乐疗法、深呼吸训练及瑜伽等方法,分散产妇的注意力,以稳定其心理状态。
综上所述,本研究选取的100例剖宫产后母婴同室产妇中,有50例产妇匹兹堡睡眠质量指数>7分,多因素分析结果显示,乳房胀痛、切口或宫缩痛及EPDS评分是影响剖宫产后母婴同室产妇睡眠质量的独立危险因素,提示医护人员缓解产妇产后抑郁状态,教导产妇通过正确的乳房按摩及挤奶手法缓解乳房胀痛,缓解切口疼痛及宫缩痛给产妇带来的不适感,是改善剖宫产后母婴同室产妇睡眠质量的有效护理措施。
利益冲突所有作者均声明不存在利益冲突



