刘丽峰,崔 嘉,张方圆 ,孙景虾,孙潇楠,王 岚
1.天津医科大学肿瘤医院,国家恶性肿瘤临床医学研究中心,天津市肿瘤防治重点实验室,天津市恶性肿瘤临床医学研究中心,天津 300060;2.天津医科大学护理学院
国际癌症研究机构(International Agency for Research on Cancer,IARC)最新统计显示,2020年全球恶性肺部肿瘤新发病例220万例,约占全球癌症新发病例的11.4%[1],外科手术联合放疗/化疗、免疫治疗及靶向治疗等是其主要治疗手段[2-3]。然而由于治疗方式的多样化,远期治疗效果不确定性,手术与非手术治疗之间、生存时间与生活质量之间的权衡等多方面因素导致决策过程更加复杂[4]。在此过程中,病人是最直接的利益相关者,由医护人员根据自身专业知识及工作经验为病人做出的治疗选择未必最佳,这其中存在忽略病人决策偏好、决策冲突及决策矛盾等不足之处[5-6]。随着病人社会期望值的不断提升,医疗决策实践也发生了思想上的转变,临床决策已逐渐由传统的家长式决策(paternalistic decision making,PDM)和知情决策(informed decision making,IDM),向共享决策(shared decision making,SDM)模式转变[7]。SDM模式作为“以病人为中心”医疗理念的延伸,能够使病人参与到自身疾病的治疗决策中,增加对疾病知识及治疗方式的理解,同时对治疗结果形成合理预期,从而提升其治疗依从性和满意度,提高决策质量[8-11]。近年来,国内外学者对肺部肿瘤病人的临床治疗护理决策现状进行了调查[12-15],这些调查分析主要针对晚期或姑息治疗病人展开,而关于早中期肺部肿瘤病人的术前决策情况研究较少[16]。因此,本研究通过调查肺部肿瘤病人术前决策倾向及决策冲突的现状及其影响因素,以期为医护人员提供对应的决策支持提供依据,同时为今后相关决策辅助工具的构建奠定基础。现报道如下。
1 对象与方法
1.1 研究对象
采用便利抽样的方法,选取天津市某三级甲等医院2022年8月—11月肺部肿瘤科收治的200例病人作为研究对象进行横断面调查。纳入标准:1)年龄≥18岁;2)意识清楚,无语言交流及读写障碍;3)接受肺部肿瘤外科手术治疗;4)病人自愿参与且签署知情同意书。排除标准:1)因身体虚弱而无法完成问卷调查;2)存在待解决的医疗纠纷。本研究通过我院医学伦理委员会审批(审批号:bc2022185)。
1.2 调查工具
1.2.1 一般资料调查表
该调查表由研究者自行设计,内容包括年龄、性别、文化程度、在职情况、婚姻状况、家庭人均月收入、家庭居住地、医保类型、医疗负担情况、合并慢性病数量、对疾病了解程度等。
1.2.2 决策倾向量表(Control Preferences Scale,CPS)
CPS由加拿大学者Degner等[17]编制,用于评价病人参与医疗决策态度及实际参与情况,量表包含治疗决策参与偏好及实际治疗决策参与程度2个维度,每个维度由A~E共5个选项组成,其中选A或B为主动决策,选C为共享决策,选D或E为被动决策。DPS具有良好的临床相关性和信效度,Cronbach′s α系数为0.50~0.91,内容效度为0.87[18]。徐小琳[19]于2010年汉化该量表并检验其信效度,结果显示中文版DPS具有良好的重测信度,Pearson相关系数为0.856。
1.2.3 决策冲突量表(Decisional Conflict Scale,DCS)
DCS也称决策困境量表,该量表由加拿大学者O′connor等[20]开发,用于评估病人在面对多种治疗方式时的不确定性。经我国李玉[21]汉化形成中文版DCS,包含信息与价值观、决策支持与决策有效性、决策不确定性3个维度,共16个条目,采用Likert 5级评分法(非常同意计0分,非常不同意计4分)。计算时将所得总分进行标准化处理,即总条目得分/16×25,总分为0~100分,得分越低表明决策冲突水平越低。总分<25.0分提示病人不存在决策冲突,25.0~37.5分表示决策冲突处于中等水平,>37.5分表明决策冲突水平高。汉化后的量表Cronbach′s α系数为0.897。
1.3 调查方法
调查前由经过同质化培训的研究人员向病人及其家属说明研究的目的及意义,征得同意且签署知情同意书后发放问卷,研究人员使用统一指导语指导病人完成问卷填写,并及时解答病人的疑惑。问卷采用匿名方式填写,完成后当场回收并检查填写质量,对不完整的问卷及时补全。本研究共发放问卷200份,回收有效问卷200份,有效回收率为100%。
1.4 统计学方法
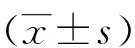
2 结果
2.1 研究对象的一般资料
200例肺部肿瘤手术病人年龄25~83(58.28±10.80)岁,其他资料见表1。
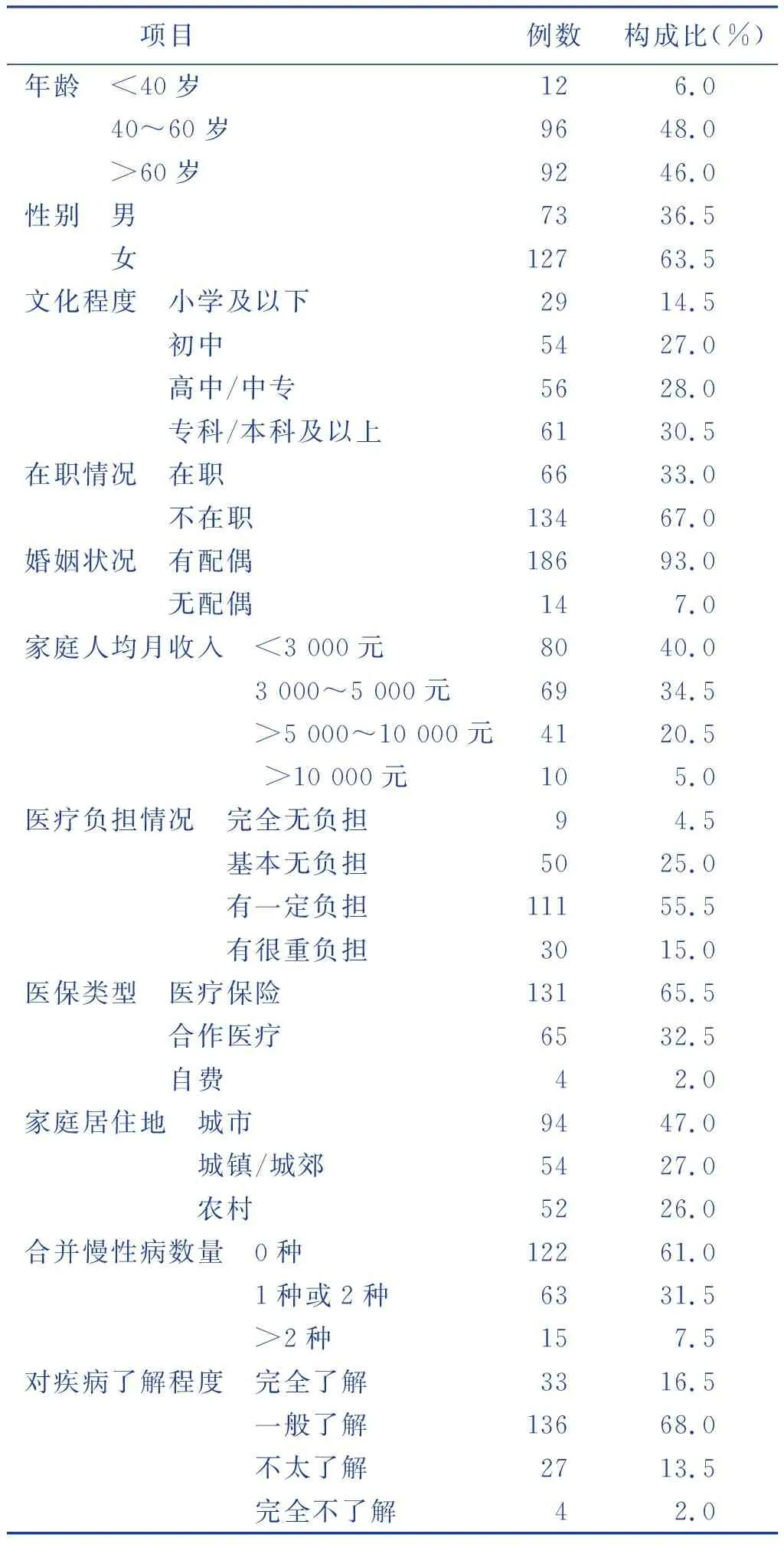
表1 研究对象的一般资料(n=200)
2.2 肺部肿瘤病人术前决策倾向情况
研究结果显示,肺部肿瘤病人术前决策期望以共享决策为主(51.0%),而临床实际参与方式主要为被动决策(59.5%),决策期望与实际决策参与一致的病人有128例(64.0%),一致性系数Kappa值为0.386(P<0.01),表明肺部肿瘤手术病人的决策期望与实际参与程度的一致性差异有统计学意义。见表2。
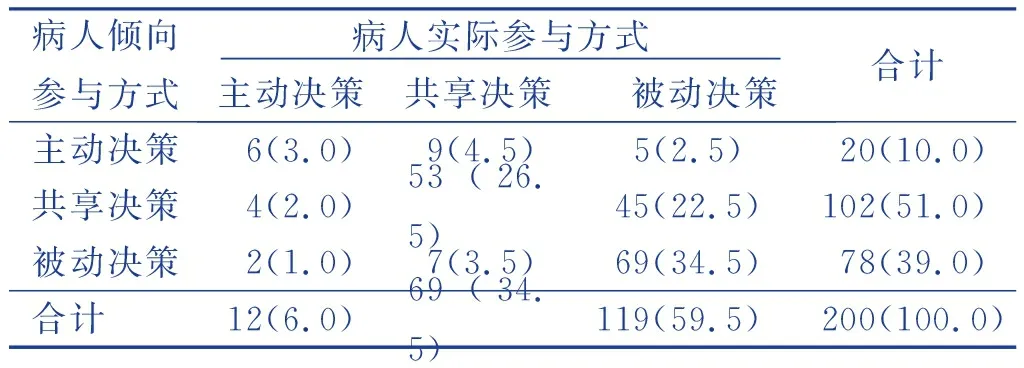
表2 肺部肿瘤病人术前CPS情况比较(n=200) 单位:例(%)
2.3 肺部肿瘤病人术前决策冲突情况
肺部肿瘤病人术前DCS总分及各维度得分见表3。有107例(53.5%)病人存在决策冲突,其中有65例DCS总分为25.0~37.5分,呈现中等决策冲突;有42例得分>37.5分,为高决策冲突。
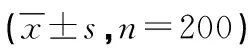
表3 肺部肿瘤病人术前DCS得分 单位:分
2.4 不同特征的肺部肿瘤病人术前决策冲突情况
单因素分析结果显示,不同性别、文化程度、家庭人均月收入、医疗负担情况、医保类型、家庭居住地、合并慢性病数量以及对疾病了解程度的肺部肿瘤病人治疗决策冲突比较,差异有统计学意义(P<0.05)。见表4。
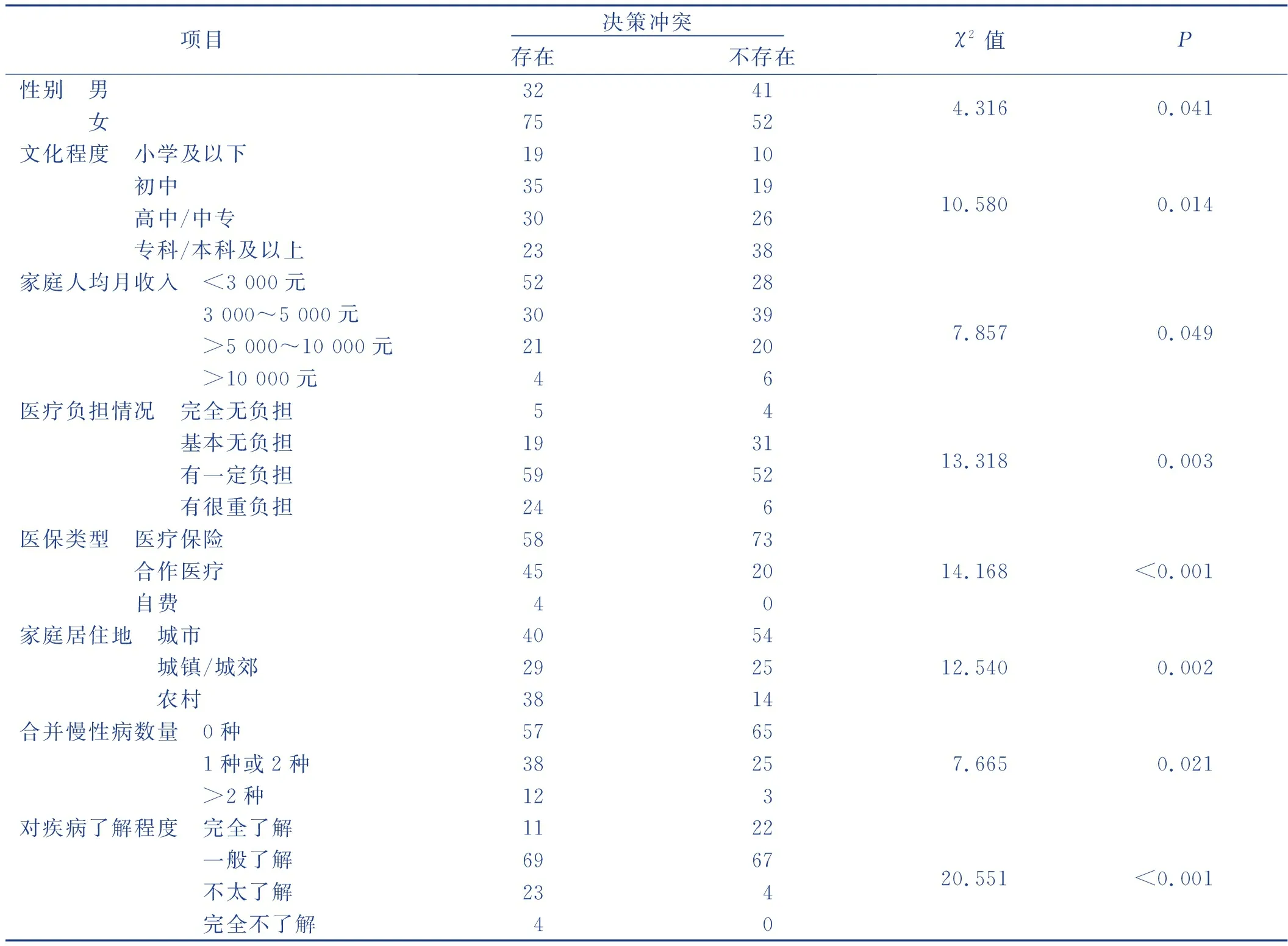
表4 不同特征的肺部肿瘤病人术前DCS得分情况比较(n=200) 单位:例
2.5 肺部肿瘤病人术前决策冲突的多因素分析
以肺部肿瘤手术病人存在决策冲突情况为因变量,以单因素分析中有统计学意义的因素作为自变量,进行Logistic回归分析,自变量赋值情况见表5。结果显示,医保类型、合并慢性病数量和对疾病了解程度进入了回归方程,说明肺部肿瘤手术病人的医保类型、合并慢性病数量及其对疾病了解程度是产生治疗决策冲突的影响因素(P<0.05)。见表6。

表5 自变量赋值情况
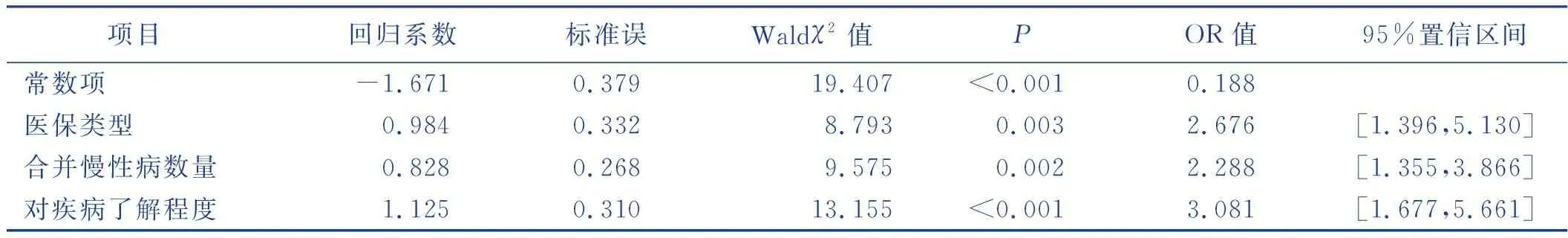
表6 肺部肿瘤病人术前决策冲突影响因素的Logistic回归分析
3 讨论
3.1 肺部肿瘤病人参与术前决策现状
本研究结果显示,51.0%的病人倾向于与医生共享决策,但在临床实际参与中,有59.5%的病人为被动决策,一致性系数Kappa值为0.386(<0.4),即决策期望与实际参与程度不一致,这与张金娜等[16]的研究结果相似。提示50%以上病人愿意与主诊医生分享个人决策偏好,并希望共同做出相关治疗决定,但在实际决策参与过程中的积极性有限。而在128例决策期望与实际参与一致的病人中,二者均为被动决策仍占多数(69例)。分析其原因为:病人是治疗过程最直接的利益关切者,承载了疾病带来的身体痛苦和精神压力,期望通过与医护人员沟通来寻求更专业的建议,从而做出最合适的治疗决策,取得最大程度的临床获益。但由于肺部肿瘤治疗的复杂性、术式选择的专业性、预后及远期效果的不确定性等因素,不可避免地存在医患双方信息不对等,且多数病人难以在短时间内理解相关专业信息,无法做出准确的判断或害怕承担决策的后果,因而迫使其在实际临床参与过程中放弃自主决策。而且,受传统PDM和IDM影响加之治疗的紧迫性,也常使医方将病人的自主决策权让位于医疗需要,医生在治疗决策中占主导地位[4]。此外,本研究还发现有39%的病人倾向于依赖医生做出治疗决策,而一项来自荷兰的临床研究显示[22],只有12%的早期非小细胞肺癌病人认为应由医生单方面做出相关治疗决策,85%的病人倾向与医生共同做出决策。这可能与不同国家或地区间的文化背景、社会经济、医疗理念和医疗环境等的不同有关,欧美等国家的医疗界及学术界早在20世纪末,就已将病人在医护决策中的参与程度作为衡量医护质量的一项重要参考指标[23]。随着近年来医疗观念的逐渐转变,共享决策越来越受到我国临床工作者的重视[10],张雅芝等[8]研究发现,76.1%的癌症病人有参与治疗决策的意愿,且74.7%实际参与了决策,同时该报道还指出,不同地区的医疗机构需加强交流合作,借鉴成功范例的经验,构建合适本地区的共享决策辅助系统。
3.2 肺部肿瘤病人的决策冲突水平
本研究结果显示,肺部肿瘤病人术前DCS总分为(28.76±9.61)分,其中有53.5%(107/200)的病人存在决策冲突,且21.0%(42/200)的病人存在高决策冲突,表明肺部肿瘤病人术前决策冲突整体水平比较高,其现状亟须改善。由于肺部肿瘤术前决策本身属于风险决策,即任何治疗方案或手术方式都可能存在远期治疗效果及生存质量的不确定性[24],此外,我国现有的决策现状调查、决策辅助工具开发多关注于慢性病领域[25],而医护工作者对于早期肺部肿瘤病人术前决策的相关研究较少,且未引起足够重视,未能及时开展有效的干预措施,因而导致病人产生较高水平的治疗决策冲突。由表3可知,决策不确定性维度的条目均分最高,说明病人对自身决策环境、决策效能及面临选择的不确定感较高。其原因可能是:肺部肿瘤的科普力度相较于糖尿病、高血压等慢性疾病有所欠缺,且术前健康教育内容及其质量评价体系尚在研究中,暂未形成统一标准,加之繁忙的临床工作使医护人员病人的医疗沟通时长不足,致使病人对疾病的知识欠缺[16];另一方面,对于早期肺部肿瘤的治疗方式存在个体差异,肿物类型、病理分期等只能由医生根据临床经验进行初步判断,病人对手术后可能出现严重并发症与“带瘤生存”导致病情进展之前的权衡,一时难以做出抉择,造成决策冲突。研究表明,决策冲突会降低肺癌病人与健康相关的生活质量,引起病人产生焦虑、抑郁等负性情绪,甚至导致决策后悔[26-27]。因此,医护人员应重视决策冲突对肺部肿瘤病人的不利影响,加强对疾病知识和治疗方案的宣教,鼓励病人参与治疗决策,并做好对病人决策能力的评估。对于决策自我效能感低或无决策能力的病人,发挥家属在治疗决策中的作用[28]。
3.3 肺部肿瘤病人术前决策冲突的影响因素
3.3.1 医保类型
本研究显示,医保类型是肺部肿瘤手术病人产生决策冲突的影响因素。医保类型反映了治疗过程中的费用支出情况,肺部肿瘤手术治疗费用高,术后复查、用药、康复或二次手术费用等都是导致病人决策困境的因素。另外受个体差异影响,肺部肿瘤手术风险较难量化,其治疗获益与经济投入并无直接相关性,这也是造成病人决策不确定感的原因。对于医保水平低的病人往往更关注治疗方案是否增加自己的医疗支出,超出医保担负比例,加重经济负担,从而使其决策自我效能降低,失去自我决策信心[29]。因此,医护人员需对医保水平低、经济条件差的病人的心理状况加以关注,并及时进行心理疏导。同时各级部门需从医保体系入手,进一步优化医疗支出,从经济角度改善该类病人的术前决策冲突。
3.3.2 合并慢性病数量
本研究显示,合并慢性病数量是病人产生决策冲突的影响因素,合并慢性病数量越多则越容易产生决策冲突。这可能是因为合并慢性病多的病人进行治疗决策时,需要更多的信息支持,包括手术的必要性、自身合并症对预后的影响等。而且合并慢性病数量的增多使病人的精神状态及生活质量更差,病人担心决策结果会对机体产生不利影响,因而加重决策冲突水平。提示医护工作者应充分了解病人的既往病史,评估病人的治疗需求,就合并症与治疗及预后的关系进行解释,消除病人的疑虑。
3.3.3 对疾病了解程度
本研究显示,病人对疾病的了解程度是产生决策冲突的影响因素,即对疾病有较好知识储备的病人决策冲突水平低。根据知信行理论,知识是病人做出治疗决策的基石,充足的知识储备使病人的理解能力更强,与医护人员的沟通交流也更为有效,进而能够更好地理解不同治疗方案的优劣势,提升决策能力,降低决策冲突[30]。另有研究表明,病人认为决策参与的促进因素包括:向病人传递参与治疗决策的基本原理、解释癌症复发的风险、解释各种治疗方案、增强病人对信息的理解、为治疗决策提供时间、提供治疗建议、让病人感觉舒服等7个方面[31],这其中有6个方面与疾病知识有关,说明疾病知识的掌握与病人的治疗决策参与息息相关。尽管也有文献提出,提高对疾病或治疗相关知识的了解程度并不一定转化为病人积极参与肺癌治疗决策的态度和行为[27]。因此,通过多种形式的入院宣教或基于“互联网+”的院前健康教育模式,提升肺部肿瘤的相关知识储备,增强病人对疾病了解程度,是提高其决策参与程度和决策满意度的重要手段,同时未来的研究有必要确定合适的共享决策辅助工具在肺部肿瘤治疗领域进行临床实践[32]。
4 小结
本研究结果表明,肺部肿瘤病人术前决策倾向与实际参与存在差异,且决策冲突水平较高,且受医保类型、合并慢性病数量、对疾病了解程度等因素影响。医护人员应重视术前对病人决策能力的评估,尊重其决策倾向,同时通过构建合适的决策辅助工具,为病人提供决策支持,提高其决策满意度。本研究样本来自于同一所中心且样本量较小,并且在问卷填写过程中可能存在混杂因素的影响,从而造成一定的偏倚。今后可采取质性研究方法探究肺部肿瘤病人在术前决策过程中的真实体验,还可开展多中心大样本的临床调查,深入了解该类疾病人群的决策冲突情况。



