笪海棠
·效果评估·
阴式子宫肌瘤剔除术的微创价值及临床效果
笪海棠
【摘要】目的 探讨阴式子宫肌瘤剔除术的微创价值及临床治疗效果。方法 将74例子宫肌瘤患者随机分为观察组与对照组各37例,观察组采用阴式子宫肌瘤剔除术,对照组采用腹式子宫肌瘤剔除术。比较两组手术时间、术中出血量、术后肛门排气及住院时间,以及术后并发症发生情况。结果 观察组手术时间、术中出血少量、术后排气时间、术后住院时间均优于对照组,组间比较差异有统计学意义(P<0.05)。术后发热发生率观察组为8.1%,对照组为21.6%;术后并发症发生率观察组为2.7%,对照组为18.9%,组间比较差异均有统计学意义(P <0.05)。结论 阴式子宫肌瘤剔除术创伤小、恢复快,术后并发症发生率低,腹壁无瘢痕,且治疗成本较低。
【关键词】子宫肌瘤;阴式子宫肌瘤剔除术;腹式子宫肌瘤剔除术;效果
子宫肌瘤是女性生殖器官最常见良性肿瘤,发病率为20%~30%[1],多见于30~50岁育龄妇女,子宫肌瘤剔除术可保留患者生育能力及生殖器官结构功能完整性,为临床最常用微创手术疗法[2],主要术式有阴式子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术。2013年2月~2016年1月我院采用阴式子宫肌瘤剔除术治疗子宫肌瘤,并与腹式子宫肌瘤剔除术疗效比较,报告如下。
1 资料与方法
1.1 一般资料
74例患者年龄27~45岁,平均(36.7±6.2)岁,平均生育次数(1.3±0.6)次,临床表现为月经期延长、周期缩短、经量增多、白带增多等,子宫不规则性增大如孕7~13周大小,彩超检查明确肌瘤部位、大小、数目及与周围组织关系,肌瘤1~3个,直径1.9~6.0 cm,其中单发肌瘤58例,多发肌瘤16例,浆膜下肌瘤41例,肌壁间肌瘤29例,黏膜下肌瘤4例,无明显子宫脱垂及盆腔粘连,常规宫颈细胞学检查排除宫颈恶变。排除合并子宫内膜恶变以及心、肝、肾等重要脏器功能不全者。经医院伦理学委员会批准,患者对本研究知情同意,将74例患者按随机数字表法分为观察组与对照组各37例,观察组患者平均年龄(36.1±6.7)岁,平均生育(1.4±0.7)次,肌瘤数目平均(1.6±0.5)个、直径平均(4.2±2.1)cm,对照组平均年龄(37.2±6.4)岁,平均生育(1.2±0.5)次,肌瘤数目(1.8±0.6)个、直径(3.9±2.4)cm,两组年龄、生育次数、肌瘤数目、大小等比较差异无统计学意义,具有可比性(P>0.05)。
1.2 手术方法
两组均常规术前准备,采用腰-硬联合麻醉。观察组采用阴式子宫肌瘤剔除术,对照组采用腹式子宫肌瘤剔除术。
1.2.1 阴式子宫肌瘤剔除术 前壁肌瘤或前位子宫者选择前穹窿切口,后壁肌瘤或后位子宫者选择后穹窿切口,分离宫颈直肠间隙,切开反折腹膜,探查子宫大小、肌瘤位置及数目,肌瘤边缘及基底部注射催产素20 U,钳夹固定瘤体,电刀切开浆肌层及肌瘤包膜,剥瘤器快速剥离肌瘤,肌瘤较大剥除困难者可楔形切开后取出,根部缝扎止血,1-0可吸收线瘤腔“8”字缝合,浆肌层连续缝合,2-0可吸收线连续锁边缝合反折腹膜及阴道粘膜,留置引流。
1.2.2 腹式子宫肌瘤剔除术 采用腰-硬膜外联合麻醉,患者仰卧位,取耻骨联合上横切口长约6 cm,逐层切开进腹,充分显露术野,根据瘤体情况选择纵形、梭形或弧形切口,钝性剥离后完整剔除瘤体,直视下关闭瘤腔,注意不留死腔[3]。
1.3 观察指标
观察两组手术时间、术中出血量、术后肛门排气时间、术后住院时间,以及术后发热及并发症发生情况。术中出血量按容积法评估;术后发热按术后72 h内患者体温2次超过38℃时记录1次。
1.4 统计学方法
2 结果
2.1 两组手术时间、术中出血量、术后排气及住院时间比较
两组手术过程顺利,手术时间、术中出血少量、术后排气及住院时间观察组均优于对照组,组间比较差异有统计学意义(P <0.05)。见表1。术后发热发生率观察组为8.1%(3/37),对照组为21.6%(8/37),组间比较差异有统计学意义(P<0.05)。
表1 两组手术时间、术中出血量、术后排气及住院时间比较(±s)

表1 两组手术时间、术中出血量、术后排气及住院时间比较(±s)
组别 n 手术时间(min) 术中出血(ml) 术后排气时(h) 术后住院天数(d)观察组 37 45.6±6.2 120.4±21.4 22.1±3.6 4.1±1.1对照组 37 93.2±13.9 146.8±32.7 31.5±5.1 7.6±1.4
2.2 两组术后并发症发生情况比较
术后并发症发生率观察组为2.7%,对照组为18.9%,组间比较差异有统计学意义(P<0.05)。见表2。出院随访3~6个月两组患者恢复良好,月经、子宫大小正常,复查B超未见肌瘤。
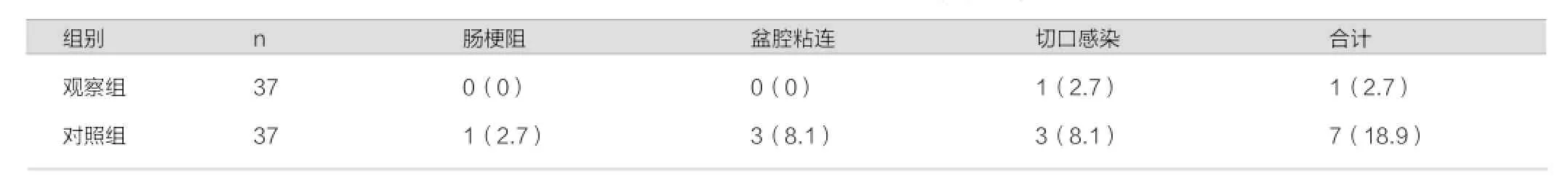
表2 两组术后并发症发生情况比较(n,%)
3 讨论
子宫肌瘤以手术治疗为主。经腹子宫肌瘤剔除术手术适应证较广泛,但手术创伤大、出血多、术后并发症多,恢复慢,腹部瘢痕明显,多用于肌瘤大、数量多以及位置特殊者。微创子宫肌瘤剔除手术创伤小、术后恢复快、住院时间短[4],可保持盆底解剖结构完整性,有效改善子宫功能状况,如减少月经量、增加妊娠率等[5],治疗安全性较高,创伤较小,可保留生育能力,临床疗效优于传统开腹手术[6]。
腹腔镜子宫肌瘤剔除术对肌瘤体积较大、数目较多、位置较深者操作困难,瘤腔止血困难,易致缝合不牢,术中不能触摸探查肌壁间小肌瘤,且治疗成本较高,基层医院应用受限。阴式子宫肌瘤剔除术直视下操作,无需特殊设备,不增加治疗成本,创伤小、出血量少、止血可靠,缝合无死腔残留,可避免小肌瘤遗漏,减少复发,对肠道干扰小、术后恢复快,肠粘连、肠梗阻等并发症发生率低,术后住院时间缩短[7],与腹腔镜子宫肌瘤剔除术在术后排气时间、最高体温、下床活动时间、住院时间及术后需药物镇痛比例等方面无明显差异[8],对体积较大或肌壁间肌瘤的剔除操作优于腹腔镜手术,避免了缝合不牢固等不足。
术野局限为阴式子宫肌瘤剔除术不足之处,瘤体位置较深者显露及操作困难,增加邻近脏器损伤风险,合并盆腔粘连者术中损伤可能性增加,临床应严格遵守手术适应证,术中根据肌瘤位置选择合适手术径路,膀胱、宫颈及直肠间隙注入肾上腺素生理盐水减少出血及损伤,较大肌瘤剥除困难者可将瘤体楔形切开后取出。本研究中两组手术过程顺利,观察组手术时间、术中出血少量、术后排气时间、术后住院时间均优于对照组,组间比较差异有统计学意义(P<0.05)。术后发热发生率观察组为8.1%,对照组为21.6%;术后并发症发生率观察组为2.7%,对照组为18.9%,组间比较差异均有统计学意义(P <0.05)。
综上,与经腹子宫肌瘤剔除术相比,阴式子宫肌瘤剔除术创伤小、恢复快,术后并发症发生率低,且腹壁无瘢痕,不增加治疗成本。
参考文献
[1] 黄海伟,谢虹,陈丽娟. 腹腔镜下子宫动脉主干阻断联合肌瘤剥除治疗子宫肌瘤的临床研究[J]. 中国妇幼保健,2012,27(5):765-766.
[2] Eadosa MP,Winzer H,Mothes AR,et al. Laparoscopic myomectomy in peri- and post-menopausal women is safe,efficacious and associated with long-term patient satisfaction[J]. Eur J Obste Oynecol geprod Biol.,2012,162(2):192-196.
[3] 杨峰. 腹式与阴式子宫肌瘤剔除术临床对比分析[J]. 中国实用医刊,2012,39(23):70-71.
[4] 迟新红,贾桂英. 阴式子宫肌瘤剥除术及腹腔镜下子宫肌瘤剥除术两种微创术式的效果观察[J]. 中国妇幼保健,2014,29(13):2128-2129.
[5] 欧阳煜宏. 不同术式子宫肌瘤剔除治疗子宫肌瘤280例临床观察[J]. 中国妇幼保健,2011,26(36):713-714.
[6] 王瑞敏,侯懿. 腹腔镜子宫肌瘤剔除术与传统开腹手术治疗子宫肌瘤的临床疗效比较[J]. 重庆医学,2014,43(7):852-853.
[7] 于昕,朱兰,郎景和,等. 阴式子宫肌瘤剔除术可行性和安全性分析[J]. 中国实用妇科与产科杂志,2013,29(4):288-290.
[8] 徐琼,李利平,孙曼莉. 阴式子宫肌瘤切除术在妇科微创手术中的临床价值[J]. 中国现代手术学杂志,2011,15(2):139-142.
【中图分类号】R737
【文献标识码】A
【文章编号】1674-9308(2016)15-0094-02
doi:10.3969/j.issn.1674-9308.2016.15.061
作者单位:河南省鹿邑真源医院妇产科,河南 鹿邑 477200
Minimally Invasive Value and Clinical Effect of Transvaginal Myomectomy
DA Haitang
Department of Gynaecology and Obstetrics, Zhenyuan Hospital of Luyi, Luyi He’nan 477200, China
[Abstract]Objective To explore the minimally invasive value and clinical effect of transvaginal myomectomy. Methods Randomly divided the 74 patients with myoma of uterus into the observation group and control group,for each group with 37 cases, to the patients in observation group treated with transvaginal myomectomy and to the patients in control group treated with abdominal myomectomy. The time of operation, amount of bleeding during the operation, passage of gas by anus after the operation, hospital stays, postoperative morbidity and the complication occurrence of the patients in the two groups were compared. Results The time of operation,amount of bleeding during the operation of the patients in observation group were less, the evacuation time and hospital stays after the operation were superior to that of control group, there was a significant difference between the two groups (P<0.05) . The postoperative morbidity occurrence rate of the observation group was 8.1% and that of the control group was 21.6%,the postoperative complications occurrence rate of the observation group was 2.7% and that of the control group was 18.9%, there was a significant difference between the two groups (P<0.05) . Conclusion The transvaginal myomectomy has the characteristics of small trauma, fast recover, lower postoperative complications occurrence rate, no scar left on the abdomen and the lower treatment cost, it is particularly suitable for primary hospital to popularize and apply.
[Key words]Myoma of uterus, Transvaginal myomectomy, Abdominal myomectomy, Effect



