严春华,郑云英
(厦门大学附属第一医院妇产科,福建 厦门 361003)
瘢痕子宫妊娠中晚期引产方式临床分析
严春华,郑云英
(厦门大学附属第一医院妇产科,福建厦门361003)
目的:探讨剖宫产术后瘢痕子宫妊娠的中晚期引产的治疗方法。方法:回顾性分析我院收治的 56 例因母体因素或胎儿异常原因行引产的瘢痕子宫妊娠孕妇的临床资料, 分别采用米非司酮联合利凡诺尔、米非司酮联合水囊,米非司酮配伍米索前列醇引产方法,选择同期非疤痕子宫引产者 224例, 将引产方法相同的疤痕子宫与非疤痕子宫进行比较, 对比其产程、产后出血、引产成功率、产后清宫率。结果:56例剖宫产术后半年后妊娠的瘢痕子宫引产分别采用上述 3种方法,同种引产方法比较, 疤痕子宫与正常子宫引产时间、 产后出血、清宫率比较差异无统计学意义(P>0.05) 。瘢痕子宫水囊引产组出现1例重度胎盘早剥,瘢痕子宫米非司酮配伍米索前列醇组出现1例子宫破裂。结论:米非司酮联合水囊或利凡诺尔引产均适用于剖宫产术后半年以上瘢痕子宫妊娠的中晚期引产;妊娠中期瘢痕子宫采用米非司酮配伍米索前列醇引产安全性较大,但对于孕晚期瘢痕子宫引产需慎重。
瘢痕子宫妊娠;引产;米索前列醇;依沙吖啶;水囊
剖宫产术、子宫肌瘤剔除术、子宫畸形矫治术等手术是子宫瘢痕形成的常见原因。近年来, 随着剖宫产率上升, 瘢痕子宫避孕失败或计划外妊娠需要终止的病例亦增加,既往以剖宫取胎为主要终止手段,但患者难以接受。20 世纪70 年代以后随着产前诊断水平不断提高,通过超声对子宫瘢痕厚度、连续性评估, 预测子宫破裂发生的危险程度,以及剖宫产手术水平提高和术后有效抗炎, 使得子宫瘢痕愈合良好, 故经阴道试产、分娩者逐渐增多。目前国内外文献报道认为,瘢痕子宫妊娠在严密观察下引产是可行的[1]。故寻求一种安全有效的瘢痕子宫中晚期妊娠引产方法,日益得到妇产科同仁的关注。本文回顾性分析我院瘢痕子宫孕中晚期引产孕妇的临床资料,现报道如下。
1 资料与方法
1.1一般资料选取2012 年1月至2015年12月我院共收治280例中晚期妊娠引产病例,其中瘢痕子宫56例。引产前完善白带常规、血常规、尿常规、 凝血功能、肝肾功能及心电图等检查, 除外引产禁忌证,行胎盘超声定位或胎盘核磁共振排除胎盘附于子宫的瘢痕部位, 除外中央型前置胎盘, 且胎儿与孕周相符。向患者告知各种引产方式利弊,按照自愿选择引产方式。若胎盘附着于子宫瘢痕部位或为中央型前置胎盘,可行剖宫产手术。56例瘢痕子宫均为子宫下段剖宫产,手术后最短时间6个月, 最长时间近12年。其中1次剖宫产为49例,2次剖宫产为7例,孕周15~32周,分别使用以下方法引产: 米非司酮联合利凡诺尔羊膜腔内注射 28例(A1组),米非司酮联合水囊10例(B1组),米非司酮配伍米索前列醇18例(C1组)。 正常子宫引产224例,孕周14~33周,利凡诺尔羊膜腔内注射112例(A2组),米非司酮水囊23例(B2组),米非司酮配伍米索前列醇89例(C2组)。
1.2引产方法
米非司酮联合利凡诺尔羊膜腔内注射法患者取仰卧位,常规消毒,超声下定位,穿刺针垂直进入羊膜腔内,抽出无色羊水2 mL。回抽羊水,可见“烟雾征”,羊膜腔内顺利注入利凡诺尔100 mg,可见“落雪征”。并于穿刺前1天起早晚各空腹口服米非司酮50 mg,共服用150 mg。
米非司酮联合水囊引产法患者取膀胱截石位,常规外阴阴道冲洗消毒,置窥器暴露宫颈,再次消毒宫颈及阴道。检验水囊无漏气后,宫颈钳把持宫颈,无齿卵圆钳钳夹尿管前端,将水囊徐徐插入宫颈达宫颈内口,置于子宫壁与胎膜之间,缓慢注入无菌生理盐水40 mL,向外牵拉水囊无脱落,继续缓慢注入生理盐水160~500 mL(注水量根据孕周及孕妇自觉症状略有调整),折叠结扎尿管,以安尔碘纱布包裹水囊尾端送入阴道,术毕。并于置水囊前1天起早晚各空腹口服米非司酮50 mg,共服用150 mg。水囊脱出后,给予低剂量缩宫素引产。
米非司酮配伍米索前列醇法早晚空腹口服米非司酮各50 mg,共2天,孕14~27+6周,第3天晨口服米索前列醇200 μg,q 1h,出现规律宫缩停药,日总量不超过1 600 μg。无宫缩第4天予米索前列醇400 μg放置阴道后穹隆处, 用药后严密观察, 如无宫缩,4~6 h后再置米索前列醇400 μg于阴道后穹隆处,仍无宫缩改用其他引产方式。孕周≥28周第3天晨米索前列醇25 μg放置阴道后穹隆, 放药后平卧0.5 h,观察宫缩情况,若无宫缩,6 h后可重复用米索前列醇25 μg,每日总量不超过50 μg。
1.3观察指标观察每组妊娠者的引产成功率、引产时间、 产后出血量和产后清宫率, 及其相应严重并发症(如胎盘早剥、子宫破裂),分析其差异。引产时间为水囊放置或腔内注射后或使用米索前列醇后至胎儿胎盘排出的时间,产后胎盘胎膜残留以产后检查胎盘和胎膜及行超声诊断为准。用称重法测量产后24 h出血量。引产失败:水囊放置或腔内注射后24 h无宫缩发动或72 h未分娩者;末次米索前列醇应用24 h后胎儿胎盘未排出,改用其他方法终止妊娠者。
1.4统计学处理利用 SPSS 17.0统计软件进行处理, 计数资料采用χ2检验,计量资料采用均数 ± 标准差表示,P<0.05 为差异有统计学意义。
2 结 果
2.1引产方式相同两组在年龄、 孕周、 引产时间、清宫率比较差异无统计学意义(P>0.05);产后出血方面瘢痕子宫较正常子宫多,但统计学比较亦无意义(P>0.05)。同种方法引产瘢痕子宫与正常子宫的相关情况比较见表1。
2.2孕妇不良事件发生瘢痕子宫水囊引产组出现1例重度胎盘早剥(孕23周),瘢痕子宫米非司酮配伍米索前列醇组出现1例子宫破裂(孕30周)。以上2例均为2次剖宫产术后,因引产出现严重并发症急诊行剖宫取胎术。正常子宫组引产无不良事件发生。
3 讨 论
瘢痕子宫妊娠引产在我国呈逐年增高趋势,瘢痕子宫引产可发生子宫破裂、 产时、产后大出血、 宫颈裂伤等严重并发症, 故寻求一种安全有效的引产方式十分必要。
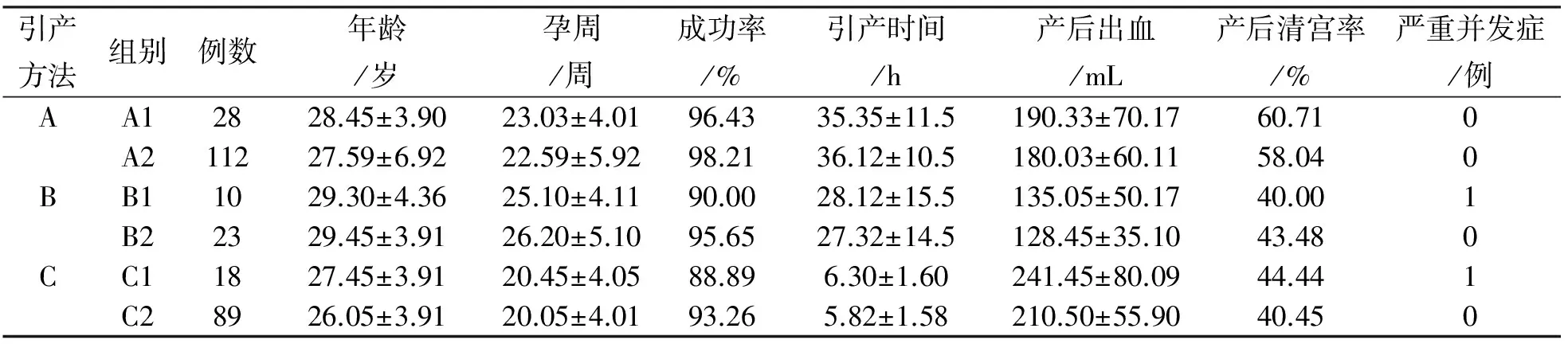
表1 瘢痕子宫与正常子宫采用同种方法引产比较
中晚期妊娠引产宫颈成熟度差,尤其剖宫产未经阴道试产者,宫颈质韧,颈管长,导致产程延长,增加引产危险,故宫颈成熟是引产成功的关键。米非司酮是孕酮受体水平抗孕激素药物,通过阻断孕酮作用,破坏孕激素稳定子宫作用,打破雌激素与孕激素的平衡,使蜕膜组织变性、坏死,引起内源性前列腺素释放,同时提高妊娠子宫对前列腺素的敏感性。 它可以引起滋养细胞凋亡,导致蜕膜与绒毛膜板分离,胎盘胎膜易于完全分离。是目前引产前最常用的预处理药物[2]。
米索前列醇是一种前列腺素E1类似物,使宫颈结缔组织释放多种蛋白酶,加强胶原纤维分解,宫颈软化,同时引起妊娠子宫收缩而发动分娩。米非司酮配伍米索前列醇协同促进宫颈成熟,而且外源性米索前列醇能诱发宫缩同时软化宫颈,可以让宫缩和宫颈扩张同时进行,更增加瘢痕子宫引产的有效性和安全性。目前国、内外文献报道认为米非司酮配伍米索前列醇用于瘢痕子宫中期引产成功率高,子宫破裂发生率低[3-4]。本组中我院疤痕子宫孕14~26周采用米非司酮配伍米索前列醇引产人数居多(15例),而27周以上较少(3例)。该方法在我院孕中期引产成功率高,无严重并发症出现,与国内大多数研究结果相一致。在孕晚期引产中1例孕30周瘢痕子宫(二次剖宫产)采用米非司酮配伍米索前列醇引产过程中发现子宫破裂,急诊行剖宫取胎术,术中探查子宫原切口完全破裂,行切口修补术,保留子宫,术后恢复可。分析原因可能米索前列醇阴道上药量偏大,因药物剂量难以精确,且孕妇存在个体差异,对药物敏感性不同,及孕晚期子宫肌对PG敏感性增强,造成宫缩过强,而宫颈成熟度差,出现子宫疤痕破裂。我们认为妊娠中期瘢痕子宫采用米非司酮配伍米索前列醇引产安全性较大,但对于孕晚期瘢痕子宫引产需慎重。
近年文献报道,米非司酮联合利凡诺尔羊膜腔内注射对于瘢痕子宫妊娠中期引产效果明显[5-6]。利凡诺尔是一种强力杀菌剂,引产机制是引起子宫宫缩,杀死胎儿、胎盘组织变性坏死。两者联合可以加速宫颈成熟, 使宫缩与宫颈软化扩张相互协调, 提高引产成功率,明显缩短产程,降低软产道损伤的风险, 适用于正常妊娠和瘢痕子宫妊娠中晚期引产的患者。本研究发现,米非司酮联合利凡诺尔引产成功率极高, 无1例发生子宫破裂、宫颈裂伤、胎盘早剥、产后出血等严重并发症。这与国内大多数研究结果相一致[6]。在引产过程中发现利凡诺尔有发热不良反应,胎儿排出后自行下降。需注意药物联合应用对患者肝功能损害较大,不建议应用于过敏、 妊娠期高血压疾病及肝肾功能异常的孕妇。
水囊放置术是一种传统有效的引产方法,其机制是水囊机械、 持续地扩张宫颈,使宫缩发动前宫颈处于良好的成熟状态, 它亦可引起子宫收缩和促进胎儿、胎盘的排出, 减轻腹痛的程度和持续时间,低位水囊距子宫瘢痕处有一定距离, 作用缓和, 对宫颈扩张及胎盘胎膜完整娩出有良好效果[7]。曹泽毅将瘢痕子宫引产列为水囊引产方法禁忌[8],但根据其作用机制,对子宫下段和宫颈成熟、软化作用效果更为显着,目前越来越多的文献报道在瘢痕子宫中晚期引产中也可以谨慎应用[9]。
水囊引产降低了米索前列醇, 利凡诺尔引起的不良反应和对肝肾功能的影响,适用于孕中晚期引产患者,尤其是母体合并肝肾功能疾病。因水囊单用引产成功率低,需配合缩宫素静脉滴注, 对于瘢痕子宫患者,又增加了应用缩宫素的不安全性。故主张米非司酮联合水囊,对宫颈的软化和扩张起到了协同作用, 减少瘢痕子宫妊娠引产时间,增加其安全性,尤其适用于未经试产剖宫产术后患者。在本研究中发生1例孕23周瘢痕子宫(二次剖宫产)采用水囊引产出现重度胎盘早剥、产前大出血,急诊行剖宫取胎术,术中探查胎盘完全剥离,子宫无破裂,术后恢复可,分析原因可能为水囊的注水量(500 mL)偏大,另水囊放置位置有关。曹泽毅明确正常子宫中期妊娠水囊引产注水量为300~500 mL,最多不超过600 mL[8],有学者报道瘢痕子宫中晚期妊娠引产可根据(孕月-1)×100 mL计算注水量, 最多不超过400 mL,较为安全[10]。李琪含等[9]认为注入水量为160~300 mL是安全可行的。目前对于水囊注入水量尚无明确标准,因样本量少,关于水囊注水量与引产失败的关系及安全性还需进一步观察。
我院对剖宫产术后半年以上的瘢痕子宫中晚期妊娠引产尝试以上3种方法,通过上述研究,说明以上3种引产方法在大部分瘢痕子宫妊娠终止方面应用的可行性, 同时报道2例瘢痕子宫引产过程出现严重并发症,为瘢痕子宫妊娠引产积累了经验。瘢痕子宫妊娠引产应选择在能随时进行紧急开腹探查手术及紧急输血等救治措施的三级医疗机构执行。引产前充分向患者和家属交代引产过程可能发生的风险,取得知情同意。引产过程中需严密监护,时刻警惕先兆子宫破裂及子宫破裂、胎盘早剥等严重并发症出现,并及时处理。
[1]ACOG.Committee opinion: Induction of labour for vaginalbirth after caesarean delivery[J].Obstet Gynaecol,2006,108:465-467.
[2]雷玲玲,刘晓巍.瘢痕子宫妊娠中晚期引产方法的研究进展[J].中国现代医生,2013,51(33):15-17.
[3]Cayrac M,Faillie JL,Flandrin A,et al.Second- and third-trimester management of medical termination of pregnancy and fetal death in utero after prior caesarean section[J].Eur J Obstet Gynecol Reprod Biol,2011,157(2):145-149.
[4]杨娟,刘素梅.米非司酮配伍米索前列醇用于瘢痕子宫中期引产临床观察[J].中国医学创新,2008,5(30):108-109.
[5]邹丽颖, 范玲.瘢痕子宫孕妇孕中晚期引产的方法探讨[J].中华妇产科杂志, 2010, 24(1):17- 21.
[6]张志敏.不同药物联合应用米非司酮终止17~24周瘢痕子宫妊娠的疗效观察[J].中外医学研究, 2013,11(24):64- 65.
[7]王建梅,李奕, 张钰.药物联合冰水囊用于剖宫产后瘢痕子宫妇女中期引产的临床观察[J].中国计划生育学杂志,2008,5(151):292-294.
[8]曹泽毅.中华妇产科学[M].第2版.北京:人民卫生出版社, 2004:2586-2592.
[9]李骐含,乔宠,杨小梅,等.剖宫产术后瘢痕子宫妊娠中晚期引产方式探讨[J].中国实用妇科与产科杂志,2014,30(6):462-465.
[10]孙美果.38例疤痕子宫妊娠引产分析[J].中国妇幼保健, 2007,22(9):1231-1232.
Clinical Analysis of the Induced Labor Strategies at Middle and Late Pregnancy in Women with Scarred Uterine
YANChun-hua,ZHENGYun-ying
(DepartmentofObstetricsandGynecology,TheFirstAffiliatedHospitalofXiamenUnivertity,XiamenFujian361003)
Objective: To study the therapeutic methods for induced labor in women with scarred uterine at the second and third trimester pregnancy after cesarean section. Methods: A retrospective study was performed in 56 cases of pregnant women with scarred uterus, who requested termination of pregnancy due to fetal abnormality or maternal complications in the First Affiliated Hospital of Xiamen University from January 2012 to December 2015. Total 224 cases of pregnant women without scarred uterus were served as controls. Termination was undertaken by the following methods: intrauterine injection of mifepristone combined with Ethacridine Lactate, mifepristone combined with water balloon insertion, and mifepristone combined with misoprostol. The interval time from induction to delivery,postpartum hemorrhage,the success rates of induced labor, placental retention ratio, and side effects were studied. Results: There were 56 cases of induced labors in women with scarred uterus after six months of pregnancy and cesarean section using the above three methods. The maternal age and gestational age, the mean induction to abortion time, and the complication rates were similar among cases using the same induced labor method (P>0.05).One case with severe placental abruption was observed in the induced labor using water balloon insertion in one woman with scarred uterus. In addition, one case of uterine rupture was observed in the induced labor using mifepristone combined with misoprostol in another woman with scarred uterus. Conclusion: The induced labor using mifepristone combined with water balloon or acridine is applicable to women with scarred uterine at middle and late pregnancy. The induced labor using mifepristone combined with misoprostol is safe for women with scarred uterus in the middle of pregnancy, but it should be used in caution for late pregnancy.
Scarred uterine pregnancy;Induced labor;Misoprostol;Ethacridine lactate;Water balloon
R719.3
A
1001-5779(2016)04-0602-04
10.3969/j.issn.1001-5779.2016.04.029
2016-05-10)(责任编辑:敖慧斌)



