刘良蓉,余咏梅,姚瑞红,张贵鹏,龙瑞清△
(1.昆明医科大学第一附属医院耳鼻咽喉头颈外科,昆明 650032;2.昆明医科大学第一附属医院介入影像科,昆明 650032;3.云南省大理白族自治州祥云县人民医院耳鼻咽喉科 672100)
鼻出血是耳鼻咽喉科临床常见的急诊,大多通过保守治疗得到控制,如滴用减充血剂、捏鼻、化学烧灼、物理电凝或前后鼻孔填塞等方法[1]。但当常规前鼻镜或鼻内镜检查未发现出血点,经过一种或多种方法(如前鼻孔或后鼻孔填塞)规范治疗仍未能有效控制鼻出血时,可称之为难治性鼻出血[2]。在过去的数十年间,外科血管结扎术一直被认为是难治性鼻出血的最后选择[3]。虽然经鼻内镜行相应分区血管凝固(结扎)术已作为难治性鼻出血常规治疗无效后的优先推荐方案[4],但是对于正处于大量活动性鼻出血或因抗凝治疗后导致的难治性鼻出血患者,如何在术中清晰暴露视野,精确定位并凝固(结扎)血管仍具有较大的困难和挑战[5]。自1974年SOKOLOFF等[6]报道应用经皮导管动脉栓塞术治疗顽固性鼻出血并获得成功以来,随着影像介入技术的发展,血管介入栓塞术因其创伤较小,患者痛苦较轻,已经逐渐成为临床上治疗难治性鼻出血可行且有效的选择[3,7]。但基于鼻腔血液供应动脉的来源不同,仍有必要探讨临床上如何进行栓塞血管的选择[8]。本文回顾性分析42例采用血管内介入治疗的难治性鼻出血(均仅行单侧或双侧颌内动脉栓塞术),探讨仅行颌内动脉明胶海绵颗粒栓塞在难治性鼻出血治疗中的临床应用价值,现报道如下。
1 资料与方法
1.1一般资料 2011年1月至2017年10月昆明医科大学第一附属医院耳鼻咽喉头颈外科收治的住院鼻出血患者共339例,选取其中因难治性鼻出血行血管介入栓塞术治疗的50例(14.75%)患者临床资料。排除鼻腔良性及恶性肿瘤7例及外伤后假性动脉瘤2例(分别位于颈内动脉破裂孔段及海绵窦段),共纳入42例患者,年龄31~86岁,平均(53.40±13.55)岁;男34例,女8例,男∶女为4.25∶1.00;其中伴高血压者29例(69.05%),糖尿病者11例(26.19%),血液病或凝血障碍性疾病者4例(9.52%);有吸烟史者23例(54.76%),酗酒史者6例(14.29%),近期阿司匹林或氯吡格雷等抗凝药物使用者9例(21.43%)。除1例患者在数字减影血管造影(DSA)术中突发脑干出血死亡外,其余患者均随访6个月以上。
1.2方法
1.2.1耳鼻喉科治疗方法 本研究中纳入的难治性鼻出血患者均收治在耳鼻咽喉头颈外科,入院后均经至少2次以上常规经鼻内镜寻找鼻腔出血部位并进行相应处理,但仍无法有效控制出血。住院期间主要止血过程按以下顺序进行:(1)入院后首次止血操作,使用1%丁卡因及肾上腺素(或麻黄素减充血剂)鼻腔黏膜表面麻醉及收缩后,鼻内镜下寻找所有可能出血部位;(2)出血部位无法确定,使用鼻腔填塞材料(如鼻用膨胀海绵、鼻用纱条、明胶海绵+医用生物蛋白胶等)进行单侧或双侧前鼻孔填塞和(或)后鼻孔填塞,鼻腔填塞时间为48~72 h;(3)当鼻出血仍无法控制时,再次于局部麻醉或全身麻醉下行鼻内镜检查及相对的治疗措施;(4)在2次及以上局部止血操作仍无效时,联系影像介入科行全脑DSA及相关动脉栓塞术。所有患者于入院时均常规抽取静脉血行相关检查(血细胞分析、凝血四项、肝肾功能,对于失血严重者行血型鉴定及交叉配血等)。除局部治疗之外,根据患者状态给予静脉输注止血药物,停用相关抗凝剂、补液支持、成分输血等治疗方案。
1.2.2介入影像科治疗方法 所有患者DSA介入栓塞术均由同一治疗小组完成。术前常规行碘过敏试验,采用岛津1 000 mA C臂X机带数字血管造影机,5F导管及SP微导管治疗,造影剂选择300 mg/mL非离子碘造影剂,选择1 mm×1 mm明胶海绵颗粒作为栓塞材料。采用Seldinger技术,经右侧腹股沟处股动脉穿刺后引入导管,将导管分别置于颈外动脉开口处行颈外动脉DSA,了解颈内动脉及颈外动脉相应分支情况,分析鼻出血的部位及血管来源,同时判断颈外动脉是否存在与颈内动脉的开放交通支等。在明确鼻出血的责任血管后,对该血管(所有患者均选择颌内动脉)采用超选择插管行多角度DSA检查,明确无危险吻合交通支后,缓慢注入明胶海棉颗粒。栓塞完成后行缓慢冲管,并进一步复查DSA观察该血管栓塞效果。如血管造影发现有难以避开的危险吻合交通支时,则选用SP微导管超选择插管至出血动脉分支进行栓塞,栓塞程度判断以DSA仅显示该支血管近端为限[2]。
1.2.3资料与数据收集 查阅42例患者住院电子病历且术后利用移动电话及微信等现代即时通信工具进行随访,收集以下数据:术前(血管介入栓塞术)出血时间、鼻腔填塞(或其他方法)处理次数及鼻出血估计量,术后住院时间、术中及术后并发症,以及术后短期(<1个月)与长期(3~6个月)止血成功率等。
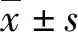
2 结 果
2.142例患者临床基本情况 行DSA介入栓塞术前平均出血时间为(7.35±3.65)d;术前进行鼻腔局部止血操作平均次数为(3.28±1.55)次;术前鼻出血估计量为(962.35±280.46)mL;除1例患者在行全脑血管DSA时突然发生呼吸心搏骤停,经抢救死亡而未实施血管栓塞术外,其余41例(97.62%)均成功行DSA,其中16例未见明显显影剂外漏,其余25例(60.98%)均显示责任血管为颌内动脉;41例患者全部实施单侧颌内动脉栓塞,其中12例(29.27%)因考虑对侧颌内动脉交通支亦参与供血而行双侧颌内动脉栓塞,所有患者均未同时行其他鼻腔供血血管栓塞;血管栓塞术后平均住院时间为(3.48±1.76)d。
2.2术中及术后主要并发症 42例颌内动脉栓塞术发生牙槽及颞颌关节疼痛19例(45.24%)、头痛16例(38.10%),无失明、脑梗死及偏瘫患者,发生其他并发症1例(2.38%),死亡1例(2.38%)。
2.3术后鼻出血止血成功率 术后随访短期(<1个月)鼻出血止血成功率为97.56%(40/41),长期(3~6个月)止血成功率为95.12%(39/41),短期与长期止血成功率比较,差异无统计学意义(P>0.05)。1例在颌内动脉栓塞术后次日取出鼻腔填塞物时仍有鼻出血,鼻内镜检查为嗅裂前部出血,考虑为合并筛前动脉来源,使用双极电凝局部处理并行嗅裂区明胶海绵与生物蛋白胶填塞后成功止血;2例患者在术后3~5个月时再次发生少量同侧鼻出血,经局部鼻腔填塞处理后治愈。
3 讨 论
3.1难治性鼻出血供血血管探讨 难治性鼻出血的有效治疗主要取决于出血部位的判断及血管供应的解剖学来源[6]。鼻腔血液供应主要来自颈内动脉的终末支筛前动脉(AEA)、颈外动脉的分支蝶腭动脉(SPA)及面动脉(FA),有研究表明90%~95%的鼻出血均来自上述3支终末动脉[9]。蝶腭动脉是颌内动脉的分支,穿过位于中鼻甲后部的蝶腭孔进入并支配鼻腔的后部区域[10]。因鼻腔后部结构复杂,位置隐蔽,具体出血部位不易寻找,普遍认为难治性鼻出血主要来源是颌内动脉及其分支蝶腭动脉[11-12]。因此,对于顽固性的鼻出血,如果阻断颌内动脉血液供应,鼻出血量便会大量减少。但在临床上,是否仅单纯栓塞鼻腔后段颌内动脉供血血管即能完全达到相应的止血目的仍缺乏相关的证据,存在一定的争议。
2017年de BONNECAZE等[8]报道55例难治性鼻出血患者经DSA显示未见明显出血来源者31例,显示明显活动性出血者24例,其中来源蝶腭动脉者占23.0%、筛前动脉者占16.0%及面动脉者占5.5%,认为在难治性鼻出血栓塞治疗中需要谨慎选择相应的供血血管。本研究42例患者DSA显示,16例未见明显造影剂外漏无法准确判断责任血管,其余均显示为颌内动脉来源出血,所有患者均行单侧颌内动脉栓塞术,其中12例因考虑有对侧颌内动脉交通支参与供血而行双侧颌内动脉栓塞,所有患者均未栓塞其他供血血管,均获得较好的短期及长期止血效果。这与de BONNECAZE等[8]报道的关于相应栓塞血管的选择存在一定分歧。笔者分析这可能与科室多年来对鼻出血的治疗及处理的策略相关:针对难治性鼻出血患者,均反复在鼻内镜下仔细寻找可疑出血部位,因来源于筛前动脉或FA者其出血部位相对容易寻找,经局部治疗(电凝或等离子刀凝固出血点或局部填塞等)即可成功控制。分析本研究纳入的难治性鼻出血病例,出血来源多为鼻腔后段的颌内动脉及其分支血管,虽有16例在血管造影时未能准确判断出血来源,但均通过出血侧或双侧颌内动脉栓塞后顺利控制出血,表明其责任血管仍为颌内动脉。笔者认为,针对经过多次细致的鼻内镜检查仍难以找到出血点及难以控制鼻出血的患者,或在DSA中无法准确判断鼻出血责任血管时,仅行单侧颌内动脉栓塞是可行的,但其前提是务必在术前经鼻内镜下仔细寻找出血点未果。
3.2颌内动脉栓塞术并发症分析 国内有学者报道,行颌内动脉栓塞过程中出现单眼失明或视野缺损[13-14],这与颌内动脉和颈内动脉之间存在危险吻合开放及颅内血管变异有关,最为常见的是颌内动脉与眼动脉侧支吻合及眼动脉异常起源。另有研究证实,上颌动脉和眼动脉之间80%的交通吻合支始终处于开放状态[15];另外,有5%的人群其眼动脉异常起源于颈外动脉的脑膜中动脉分支。所以有必要在血管栓塞前分别对颈内及颈外动脉行DSA,如发现存在危险吻合,尽可能SP微导管超选择性对出血血管进行更为精确的栓塞,缩小栓塞范围,以避免和减少严重并发症(如失明、脑梗、偏瘫等)的发生。本研究患者均未发生此类误栓并发症,有1例63岁男性患者于DSA过程中突发呼吸循环功能衰竭经抢救无效死亡,立即行颅脑磁共振成像(MRI)发现患者在术中发生脑干出血,其具体原因尚不完全明确,该患者原发性高血压及糖尿病史长达10年,已反复行局部鼻腔填塞5次(其中2次行前后鼻孔同时填塞)仍然无法止血,术前血压虽经药物控制但仍不稳定,在行颈外动脉DSA过程中血压突然升高至205/125 mm Hg,分析血压急剧升高可能是患者脑干血管破裂出血的原因。该病例提示,虽然血管介入栓塞手术已经被证实是一项安全有效的操作,但在围术期应密切关注患者血压及全身状态,以防发生其他的意外。
3.3难治性鼻出血血管栓塞材料选择 国内外学者在治疗难治性鼻出血时,普遍选择聚乙烯醇(PVA)颗粒、明胶海绵颗粒或微弹簧圈等进行血管栓塞[2,14,16-18]。SEIDEL等[18]通过对12例严重的难治性鼻出血患者行超选择性血管栓塞治疗指出,相比PVA颗粒,超选择性微弹簧圈血管栓塞更能有效减少并发症。但微弹簧圈会增加患者及家庭的经济负担。另有研究表明,使用明胶海棉颗粒栓塞后止血效果满意,且术后头痛程度较使用PVA颗粒轻,头痛持续时间短,造成患者术后头痛的主要原因是术中直径较小的PVA颗粒会导致脑膜中动脉的远端细小分支栓塞,脑膜缺血程度加重,而明胶海棉颗粒的直径较PVA颗粒稍大,故所栓塞的动脉分支级别亦较大,从而减轻了误栓脑膜动脉的可能性[2]。本研究患者均使用明胶海绵颗粒,术后头痛发生率为38.10%,牙槽区疼痛发生率为45.24%,除2例因疼痛剧烈给予相应治疗外,其余患者疼痛症状较轻,且在72 h内逐渐消失;所有患者均于栓塞术后2~6 d出院,术后平均住院时间为(3.48±1.76)d。总体而言,笔者观察发现明胶海绵颗粒栓塞能取得较好的止血效果且疼痛反应轻,术后无明显并发症发生,栓塞次日即可取出鼻腔填塞物,短时间内可顺利出院。笔者认为当患者经过长时间反复出血及多次止血操作[本组病例术前平均出血时间为(7.35±3.65)d,平均局部止血操作(3.28±1.55)次]仍无法控制出血时,患者及其家属会产生明显的焦虑及恐惧心理,而及时行血管栓塞术有效控制出血后,能迅速缓解其不安情绪,更有利于患者病情康复,缩短住院时间。
综上所述,经过认真仔细并反复进行鼻内镜检查及相应处理仍无法有效控制出血的难治性鼻出血患者,其主要责任血管为颌内动脉,使用明胶海绵颗粒仅行单侧/双侧颌内动脉栓塞是一项创伤小且能快速止血的有效治疗方法。但在栓塞术中应细致谨慎,严防因存在交通支开放而误栓颈内动脉分支,以避免发生严重并发症。



