李 帆,方 利,龚 敏,陶春花,梁可燕,李莎莎
重庆市人民医院,重庆400014
2016年美国国家压疮咨询委员会(National Pressure UlcerAdvisoryPanel,NPUAP),将手术病人术中获得性压力性损伤(intraoperative acquired pressure injury,IAPI)定义为“一种术后72 h内发生的组织损伤,与术中体位相关”[1]。手术病人是压力性损伤发生的高危人群[2],IAPI大多发生在术后1~3 d,以Ⅰ期或Ⅱ期多见[3]。病人IAPI将直接影响术后康复并加重原发病,延长住院时间,增加医疗费用以及隐含的医疗纠纷风险。随着耳鼻咽喉头颈外科学科的纵向发展,手术范围的拓展及种类的增加,联合神经外科、血管外科、胸外科等开展侧颅底术、皮瓣移植血管吻合术等使得手术时间延长,明显增加了术中皮肤压力性损伤发生率[4]。重庆市人民医院耳鼻咽喉头颈外科系重庆市医学重点学科,年手术量在3 000台左右。本研究系统性回顾耳鼻咽喉头颈外科2016年1月—2019年12月术中压力性损伤的临床资料,旨在通过客观数据分析耳鼻咽喉头颈外科术中压力性损伤发生的临床现况,为专科术中压力性损伤的预防提供循证依据。
1 资料与方法
1.1 一般资料
采用整群抽样法,选取2016年1月—2019年12月耳鼻咽喉头颈外科手术病人10 753例,按照布雷登(Braden)压疮危险因素评估表筛选出259例IAPI高风险病人。年龄35~73(53.6±17.9)岁,手术时间2.8~8.0(3.7±1.2)h。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般资料
IAPI高风险病人一般资料包括病人既往史、Braden压疮评分、术前人血白蛋白、术前D-二聚体、手术分级、手术时长、术中出血量、病理类型、术后D-二聚体、美国麻醉医师协会麻醉分级(ASA)、是否使用预防性保护措施等。
1.2.1.2 Braden压疮危险因素评估表
包括感觉、潮湿、活动能力、移动能力、营养、摩擦和剪切力6个维度,各维度评分 1~4 分,总分 6~24 分,分值越低风险越高,分值≤9分为极高风险,10~12分为高风险,13~14分为中风险,15~18分为低风险。评分≤12分者被评估为IAPI高危病人[5]。
1.2.1.3 评价标准
采用2016年NPUAP的分期标准,分为1~4期、不可分期、深部组织损伤期。
1.2.2 资料收集
病房护士在病人术前1 d,根据Braden压疮危险因素评估表筛选出259例IAPI高风险病人,登记IAPI高风险病人一般资料,填写Braden压疮危险因素评估表,填报手术难免压力性损伤风险术前评估单。由病房护士和手术护士做好交接,术中采取相应的压力性损伤预防措施,建立术中获得性压力性损伤持续监控表,动态评估压力性损伤的部位、分级、转归等。返回病房后由病房护士继续监测和记录病人72 h内受压皮肤的情况,并跟踪记录。
1.2.3 统计学方法
2 结果
2.1 IAPI高危病人术中压力性损伤发生特征
本研究共纳入IAPI高风险病人259例,其中52例发生IAPI,发生率为20.08%。发生IAPI的病人中,男47例(90.4%),女5例(9.6%);IAPI发现地点:手术室13例(25.0%),病房39例(75.0%);IAPI发生部位:骶尾部49例(94.2%),耳郭2例(3.9%),嘴角1例(1.9%);发生IAPI分期:Ⅰ期压力性损伤48例(92.30%),Ⅱ期压力性损伤4例(7.70%)。IAPI发生于喉恶性肿瘤手术24例(46.2%),下咽癌手术8例(15.4%),耳道肿瘤手术6例(11.5%),其他手术14例(26.9%)。
2.2 IAPI高危病人发生压力性损伤的单因素分析(见表1)
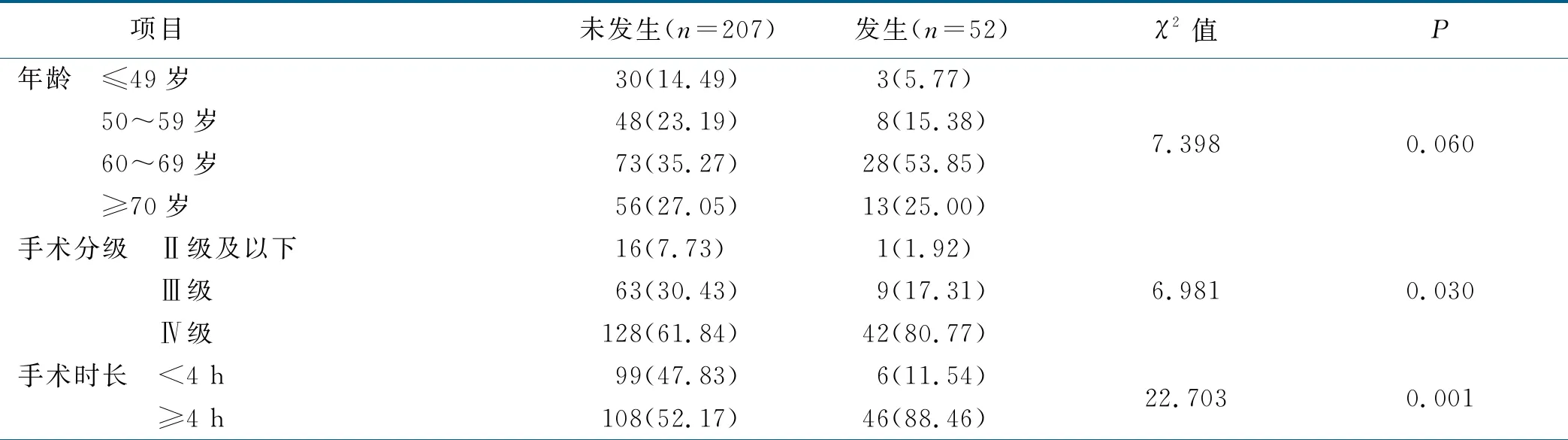
表1 IAPI 高危病人发生压力性损伤的单因素分析(n=259) 单位:例(%)
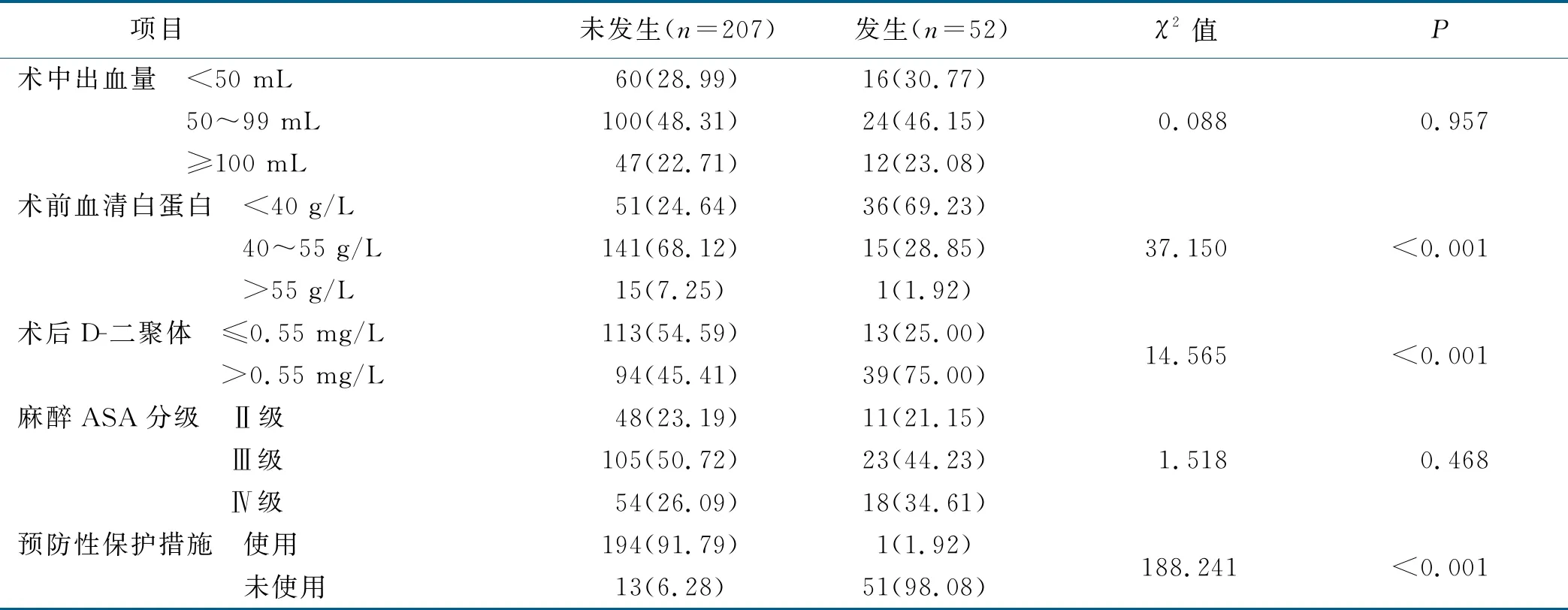
(续表)
2.3 IAPI高危病人出现压力性损伤影响因素Logistic回归分析
以是否出现IAPI为因变量(出现=1,未出现=0),以单因素分析结果中差异有统计学意义的5个影响因素作为自变量进行二元Logistic回归分析。自变量赋值见表2。IAPI高危病人发生出现压力性损伤影响因素Logistic回归分析见表3。

表2 自变量赋值情况
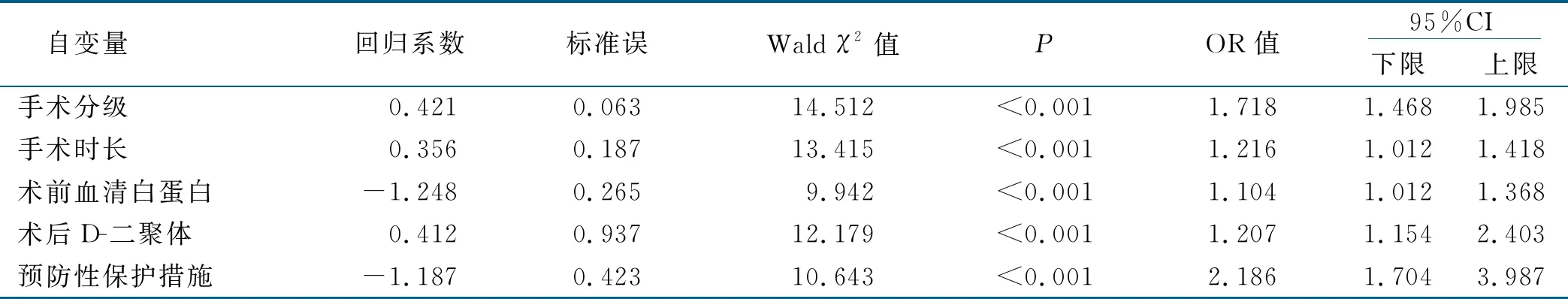
表3 IAPI高危病人发生压力性损伤影响因素Logistic回归分析(n=259)
3 讨论
3.1 耳鼻咽喉头颈外科IAPI发生特征分析
仰卧位是耳鼻咽喉头颈外科手术常用体位,成人的生理解剖特点中最突出的骨结构为骨盆和跟骨,当病人采取仰卧位时应注意加强骨突部位的保护,尤其是在升高床头或床尾时易增加骶尾部与手术床间的剪切力,导致皮肤损伤。有研究报道,手术室安全隐患中体位引起的压力性损伤占第4位,术中采取仰卧位、俯卧位及侧卧位的病人易发生压力性损伤[6]。术后3 d内85%的压力性损伤发生于骶尾部[7]。本研究中IAPI发生部位以骶尾部最多,占总数的94.2%,高于李岩等[8]研究数据,可能与耳鼻咽喉头颈外科手术体位以仰卧位为主,病人皮肤受压部位集中于骶尾部,导致骶尾部位为IAPI发生的主要部位。当病人术中和术后受压部位均为骶尾部时,持续受压的骶尾部易在回到病房后发生迟发性的IAPI,因此,护士应在病情允许的情况下持续缓解骶尾部压力,按照指南要求为病人更换体位,缩短受压时间,避免持续受压,同时也要做好手术病人皮肤交接,关注手术病人术中体位[9]。随着耳鼻咽喉头颈外科手术范围的拓展及种类的增加,Ⅲ级及Ⅳ级手术量逐渐攀升,联合神经外科、血管外科、胸外科等开展侧颅底术、皮瓣移植血管吻合术等使得手术时间延长,增加了受压部位的压力和剪切力[6]。多项研究显示手术时间延长使病人IAPI发生率增加[10-11],有研究指出手术病人术后24 h内IAPI发生率为7.1%[12]。意大利学者Bulfone等[13]完成的一项前瞻性研究得出手术时间超过6.15 h 时IAPI发生率显着增高。本研究发现IAPI的发生率与手术分级和手术时间具有相关性,随着手术级别的增加和手术时间的延长,提高了IAPI发生率。176例Ⅳ级手术中有42例(23.9%) IAPI高危病人发生压力性损伤,手术时间<4 h的105例病人中发生压力性损伤6例(5.7%),而≥4 h 154例病人中发生压力性损伤达46例 (29.9%)。因此,护士通过正确评估术前和术中IAPI高风险人群,对手术级别高和手术时间长的病人针对性采取防护措施,可能会一定程度地降低IAPI发生率。
3.2 术前低血清白蛋白和术后高D-二聚体是IAPI发生的高危因素
Miller等[14-15]对手术病人骶尾部压力性损伤发生率及相关因素的研究结果显示,血清白蛋白降低与压力性损伤的发生有关。当病血清清白蛋白≤35 g/L时,其压力性损伤发生率显着升高[16-17],低血清白蛋白可引起组织水肿,对压力的耐受性降低。NPUAP在指南中建议, 每个有压力性损伤或压力性损伤风险的病人都应进行营养状况的筛查,将术前血清白蛋白、前白蛋白、体质指数(BMI)及近期体重下降比例作为监测病人营养状况的观察指标[18]。血清白蛋白作为营养状况筛查指标之一,可以反映病人营养状态,当营养不良时,可存在皮下脂肪组织减少、肌肉萎缩及组织器官应激代谢的调节能力减弱等临床症状,蛋白质是组织细胞增殖与更新的基础,白蛋白不足使组织更新减慢,在受到持续压力、摩擦力和剪切力时,易发生血液循环障碍,因而增加了压力性损伤发生的风险[19-20]。本研究中病人术前血清白蛋白<40 g/L时,IAPI发生率为41.4%,可知术前血清白蛋白越低,IAPI发生率越高,提示护士及时观察、动态评估手术病人术前血清白蛋白值,警惕压力性损伤的发生。纤维蛋白溶解系统是人体最重要的抗凝系统,对保持血管壁的正常通透性,维持血液的流动状态和组织修复起着重要作用,D-二聚体的定量检测可用于诊断、筛选新形成的血栓。根据Bergstrom概念模型[21],压力性损伤的发生基于两个主要的发展因素:压力和组织耐受力。压力的因素取决于受压强度和持续时间,组织耐受力通常受内在因素(病人自身因素)和外在因素(微环境)的影响,2014 版NPUAP 《压伤预防快速参考指南》中明确将微环境控制列为预防压力性损伤的新方法[22]。微血栓的形成会造成皮肤、肌肉组织缺血缺氧,是产生压力性损伤的重要因素[23]。岳晓玲等[24]报道发生压力性损伤的危险因素中D-二聚体增高排序第二。本研究中,当病人术后D-二聚体>0.55 mg/L时,其IAPI发生率达29.3%,术后D-二聚体值越高,病人IAPI发生率越高。因此,护士应动态观察术后病人的D-二聚体值,加强与医生沟通,运用药物治疗、物理措施等防止IAPI的发生。
3.3 预防性保护措施能降低IAPI发生率
由于病人术中处于强迫体位,低温使组织处于低灌注状态,易引起局部血液循环障碍,造成组织缺血坏死进而引起压力性损伤。耳鼻咽喉头颈外科常用手术体位为仰卧位,病人骶尾部皮肤受到的压力最大,加之手术前后搬运、转送,导致骶尾部皮肤持续受到摩擦力、剪切力等影响,增加了IAPI发生率。随着泡沫敷料、减压记忆泡沫床垫、压力可交替床垫等新型材料的发明和临床推广应用,其对手术中受压皮肤的保护效果显着,因此,术前正确评估,采取合理的预防性保护措施可一定程度降低IAPI发生率。本研究中195例IAPI 高危病人均使用预防性保护措施,仅有1例发生IAPI,发生率为0.5%,然而未使用预防性保护措施的64例病人,其IAPI发生率达79.7%。IAPI的预防及干预是围术期连续性的过程,需要护理学科交叉合作,包括术前、术中、术后病房护士和手术室护士共同参与完成。手术室护士加强术前访视及评估,与病房护士进行术前充分的沟通,通过高危风险指标评估筛选出的高风险病人,由病房护士填报手术难免压力性损伤风险术前评估单,手术护士在术中给予预防性保护措施[25],包括在皮肤受压点使用泡沫敷料,选择舒适的手术体位垫,手术过程中动态观察病人各项指标等,建立术中获得性压力性损伤持续监控表,动态评估压力性损伤的部位、分级、转归等,病人返回病房后由病房护士继续监测和记录2 h内受压皮肤的情况并跟踪记录,以最大程度降低IAPI发生率。
4 小结
本研究发现,Ⅳ级手术、手术时长大于4 h、术前血清白蛋白降低、术后D-二聚体升高、未使用预防性保护措施的病人应作为IAPI监控的重点对象。随着多学科合作、高龄、肿瘤病人手术量的增加,耳鼻咽喉头颈外科术中皮肤的管理显得尤为重要,因此,建立专科术中压力性损伤的风险评估机制,提高手术室和病房护士术前评估意识,采取适当的预防性保护措施,有效进行病人安全管理,建立规范的管理流程,制定术中压力性损伤的护理质量管理机制,形成预防IAPI的安全护理行为模式,可有效降低术中压力性损伤的发生率。由于本研究对象为一家综合性医院的耳鼻咽喉头颈外科病人,手术量及样本较局限,且术中皮肤压力性损伤的影响因素较多,下一步将加强样本量收集,纳入更多研究指标,与其他医院建立合作关系,开展多中心、大样本研究,以期建立更为科学、完善的耳鼻咽喉头颈外科IAPI风险评估及预防体系。



